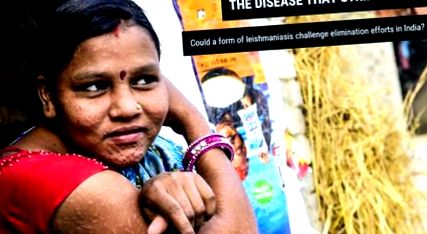
Când Ruby Devi s-a mutat împreună cu soțul ei din cel mai sărac stat din India Bihar în capitala națională Delhi, ea a crezut că calvarul ei cu leishmanioză viscerală, cunoscută în India sub numele de kala-azar, s-a încheiat. Se îmbolnăvise de boală, suferea de febră și de scădere în greutate, dar a primit tratament de salvare.
Așadar, când soțul ei a plecat să caute o viață mai bună în capitala Indiei, ea a mers cu el.
Doi ani mai târziu a rămas însărcinată. În acea perioadă, a început să observe erupții pe piele și pete pe față care nu vor dispărea. Când s-au răspândit treptat pentru a-i acoperi întregul corp, a mers la un medic.
„M-am rușinat de mine și nu am chef să merg nicăieri”, spune Ruby. „Oamenii din jur au râs de mine cu sarcasm și uneori cu ură. M-am simțit umilit ”.
Medicul a diagnosticat-o cu leishmanioză cutanată post-kala-azar (PKDL), o afecțiune a pielii care se poate dezvolta la câteva luni sau chiar ani după ce cineva a finalizat cu succes tratamentul pentru kala-azar.
Pentru Ruby, leishmanioza a lovit înapoi.
Febra neagră
Există diferite forme de leishmanioză, o boală parazitară transmisă de mușcătura unei muște de nisip, abia vizibilă ochiului uman: leishmanioza viscerală (kala-azar), leishmanioza cutanată și leishmanioza mucocutanată. Leishmanioza dermică postkala-azar este de obicei o continuare a leishmaniozei viscerale care apare ca erupție maculară, papulară sau nodulară, de obicei pe față, brațele superioare și alte părți ale corpului.
Kala-azar a fost descoperit pentru prima dată în Bengal (cuprinzând Bangladeshul actual și părți din India, inclusiv, în perioada colonială, Bihar), unde și-a primit numele, care înseamnă „febră neagră” în hindi.
Provoacă febră, scădere în greutate, umflarea splinei și a ficatului și anemie. Adesea, cazurile de kala-azar sunt confundate cu malaria. Boala este debilitantă și aproape întotdeauna fatală când nu este tratată.
În timp ce kala-azar poate fi găsit pe aproape toate continentele, cu peste 600 de milioane de persoane expuse riscului de infecție și se estimează că între 50.000 și 90.000 de cazuri noi apar în fiecare an la nivel mondial. Peste 90% din cazurile noi au avut loc în șapte țări: Brazilia, Etiopia, India, Kenya, Somalia, Sudanul de Sud și Sudan
Secții goale
Bihar este istoric una dintre zonele cele mai afectate de kala-azar în India. Districtele endemice din Bihar sunt calde și umede, iar abundența de vegetație oferă muștelor de nisip mediul perfect pentru reproducere.
Se estimează că 80% din cazurile de VL din India provin din Bihar. Dintr-un total de 54 de districte endemice din India, 33 se află în Bihar.
Dar secțiile spitalului kala-azar din Bihar stau acum în mare parte goale - așa cum fac în majoritatea Asiei de Sud. Cu opțiuni de tratament îmbunătățite incluse în orientările naționale de tratament și un angajament mai mare din partea țărilor și a donatorilor, eforturile de a controla boala au funcționat.
Nutan Kumari a lucrat ca asistentă medicală în secția kala-azar a spitalului raional Vaishali din Bihar din 2007. Ea a înregistrat o scădere accentuată a numărului de cazuri în ultimii ani, mai ales după ce guvernul a anunțat noul regim de tratament.
„Cu câțiva ani în urmă, ar exista până la 60 de pacienți odată în secția noastră”, spune ea. „Acum sunt aproape cinci cazuri pe săptămână. Obișnuiam să lucrăm în trei schimburi, dar acum lucrăm într-un singur schimb și ne întoarcem acasă la timp. ”
Doi factori au contribuit la această schimbare dramatică:
Angajament sporit din țări a făcut diferența. În 2005, Bangladesh, India și Nepal au lansat o inițiativă regională de eliminare a kala-azar susținută de Organizația Mondială a Sănătății (OMS).
Scopul acestui parteneriat a fost de a reduce cazurile la mai puțin de un caz la 10.000 de persoane în fiecare an la nivel de district sau sub-district. Strategia s-a axat pe diagnosticul precoce și tratamentul celor mai vulnerabile populații, împreună cu supravegherea și controlul bolilor și vectorilor mai puternici.
Opțiuni de tratament îmbunătățite au fost un alt factor major. Până de curând, opțiunile de tratament pentru kala-azar aveau efecte secundare severe și erau greu de administrat. Tratamente mai noi și mai bune au devenit disponibile în ultimii 10-15 ani și rezultatele unui studiu de eficacitate realizat de inițiativa Drugs for Boli neglijate (DNDi) și partenerii au fost esențiale în furnizarea de dovezi care au condus programele naționale de control indiene să recomande utilizarea și o opțiune de tratament mai scurtă, mai sigură și mai eficientă pentru pacienții cu kala-azar.
Eforturile au dus la o scădere bruscă a numărului de cazuri noi. În 2012, au fost raportate 1.902 de cazuri în Bangladesh, cinci ani mai târziu, au existat 251. În India, povara raportată a scăzut de la 20.572 la 5.758. Și în Nepal, 231 de cazuri au avut loc în 2017, în comparație cu 575 în 2012.
În timp ce progresul împotriva kala-azar merită să fie celebrat pe scară largă, experții în leishmanioză avertizează comunitatea de sănătate împotriva prea multă mulțumire: eforturile de eliminare ar putea fi subminate de o reapariție a bolii?
Cheia este determinarea rezervorului de transmitere a bolii. DNDi a efectuat un studiu de infectivitate în Bangladesh și planifică un studiu similar în Sudan pentru a stabili infectivitatea pacienților cu PKDL la muștele de nisip. Ca parte a studiului, pacienții cu PKDL se lasă mușcați de muște de nisip crescute în laborator (care nu conțin infecții), care sunt apoi analizate pentru a găsi paraziții care cauzează kala-azar.
Rezultatele studiului realizat în Bangladesh de DNDi și Centrul Internațional de Cercetare a Bolilor Diareice, Bangladesh (icddr, b) sunt așteptate în curând. Aceștia ar putea confirma ipoteza că pacienții cu PKDL pot fi un „rezervor” de infecție: aceasta înseamnă că, dacă sunt mușcați de o muscă de nisip, insecta ar putea transporta parazitul Leishmania și apoi să reinfecteze pe altcineva. Deoarece pacienții cu PKDL pot dezvolta leziuni cutanate la ani după tratamentul cu kala-azar și să rămână netratate pentru o lungă perioadă de timp, transmiterea bolii ar putea să se întâmple în continuare chiar și atunci când kala-azar este controlată și se raportează un număr mic.
Ca atare, PKDL ar reprezenta o amenințare serioasă pentru succesul eforturilor de eliminare a kala-azar în Asia de Sud și ar necesita o strategie imediată și concentrată de la autoritățile sanitare responsabile de programele naționale din India, Nepal și Bangladesh. Diagnosticul precoce și tratamentul pacienților cu PKDL ar fi un element critic al oricărei strategii de sănătate publică și eliminare kala-azar.
Copiii sunt, de asemenea, vulnerabili
Rinki Kumari, la 14 ani, era o elevă plină de viață din districtul Vaishali din Bihar, când educația ei a fost oprită brutal de către kala-azar în 2013.
A suferit de febră și oboseală constantă săptămâni întregi, determinând-o să nu reușească la curs și să rateze examenele finale. „Colegii mei au trecut la următorul curs. A trebuit să rămân în urmă ”, spune ea.
După ce s-a recuperat de la kala-azar, doi ani mai târziu au apărut semne pe chipul lui Rinki. Bunica ei a dus-o la spital, dar chiar și tratamentul de o lună al dermatologului nu i-a putut îndepărta cicatricile faciale.
„Am încetat să ies, am încetat să mă joc cu prietenii mei, temându-mă că nu mă vor tachina”, adaugă ea. „Oamenii mi-au spus că cicatricile sunt permanente și îmi vor strica viața, deoarece nu mă voi căsători”.
În cele din urmă, o vecină i-a sugerat să viziteze Rajendra Memorial Research Institute of Sciences din cel mai mare oraș din Bihar, Patna. Acolo a fost diagnosticată cu PKDL și a primit un tratament timp de trei luni.
Cicatricile de pe chipul ei au dispărut. Din fericire, și cicatricile de pe psihicul ei se estompează. „Nu vreau să trec prin trauma pe care am suferit-o de două ori din cauza acestei boli”, spune ea.
Căutarea unor tratamente mai bune
Deși PKDL nu este niciodată fatală, așa cum arată atât poveștile lui Ruby, cât și cele ale lui Rinki, boala poate provoca un stigmat social important. Este nevoie să ajutăm oamenii ca ei. Pentru a contribui la sfârșitul kala-azar în India, este nevoie să înțelegem mai bine toate aspectele PKDL. Și, în mod critic, este necesar să se ofere instrumente mai adaptate pentru a trata persoanele care trăiesc cu boala.
Tratamentele actuale sunt nesatisfăcătoare, deoarece sunt prea lungi, chiar și până la 12 săptămâni, ceea ce face dificilă tratarea PKDL, o boală neletală, atât pentru pacienți, cât și pentru programele de sănătate.
DNDi își propune să dezvolte tratamente mai scurte și mai sigure, cu eficacitate ridicată pentru PKDL. În acest scop, au început studii clinice în India, Bangladesh și Sudan pentru a evalua noi tratamente pentru PKDL.
- Rolul Ecaterinei cea Mare în promovarea educației și a asistenței medicale în Rusia - Biroul scriitorilor
- Nutriție sportivă; o perspectivă istorică; Alimentație globală, sănătate și societate
- Ce este Malnutrition NYU School of Global Public Health
- Boala tiroidiană diminuează calitatea vieții - Mayo Clinic Health System
- Piața alimentară globală pentru sănătate și sănătate este de așteptat să crească cu USD în perioada 2020-2024, progresând