Osamah Al-Sanea
un departament de chirurgie bariatrică și metabolică, Somna Care, spitalul Procare Riaya, Al Khobar, Arabia Saudită
Ahmed Al-garzaie
un departament de chirurgie bariatrică și metabolică, Somna Care, spitalul Procare Riaya, Al Khobar, Arabia Saudită
Mohamad Dernaika
b Departamentul de gastroenterologie, Somna Care, Spitalul Procare Riaya, Al Khobar, Arabia Saudită
Johnny Haddad
un departament de chirurgie bariatrică și metabolică, Somna Care, spitalul Procare Riaya, Al Khobar, Arabia Saudită
Abstract
Introducere
Gastrectomia laparoscopică a mânecii a fost acceptată ca o procedură bariatrică eficientă independentă. Odată cu creșterea numărului de cazuri înregistrate la nivel mondial, asistăm la apariția unor noi complicații neașteptate.
Prezentare
O gastrectomie aparent directă a mânecii a fost complicată de vărsături acute post-operatorii, care a fost diagnosticată ca migrație acută intra-toracică a unei părți din noua mânecă. S-a făcut repararea chirurgicală, cu reducerea și fixarea stomacului. Pacientul a fost ulterior scutit de simptome și externat.
Discuţie
Aceasta este o complicație rară a unei operații relativ bine studiate. În fața vărsăturilor repetate postoperatorii severe, suspiciunea clinică și utilizarea corectă a tuturor instrumentelor para-clinice ar trebui să contribuie la delimitarea cauzei.
Concluzie
Raportăm acest caz sperând să extindem literatura existentă pe această temă și să evidențiem rolul potențial al disecției membranei gastrofrenice în apariția unei astfel de complicații.
1. Introducere
În multe părți ale lumii gastrectomia cu mânecă verticală a devenit cea mai frecventă operație efectuată în tratamentul obezității morbide, a depășit bypassul gastric în 2013 în multe zone ale lumii [1] .
Pe măsură ce numărul de mâneci efectuate anual a crescut și odată cu creșterea experienței, au crescut noi complicații și noi dileme în gestionarea lor.
Complicațiile gastrectomiei manșonului postoperator precoce sunt bine descrise în literatură; acestea includ scurgeri de linii discontinue, sângerări, infecții și formare de abces, hernie la locul trocarului, ocluzie intestinală [2-4] .
Descriem cazul unei hernii acute cu mâneci postoperatorii prin hiatul esofagian și gestionarea ulterioară a acestuia.
2. Prezentarea cazului
Un pacient de 23 de ani, bărbat, care suferă de obezitate morbidă, indicele de masă corporală IMC = 39, a fost prezentat centrului nostru internațional de excelență în chirurgia bariatrică și metabolică. Cu el s-a discutat despre chirurgia bariatrică și s-a ajuns la alegerea gastrectomiei laparoscopice a mânecii.
Un istoric detaliat a fost preluat de la pacient, care nu a dezvăluit nici o comorbiditate semnificativă, nici o boală de reflux gastro-esofagian (GERD) și nici un simptom de reflux atipic. Pacientul nu are antecedente chirurgicale anterioare, are antecedente familiale de obezitate, diabet zaharat și hipertensiune.
El a suferit în mod progresiv o creștere a greutății sale cu multe regimuri dietetice eșuate, în momentul interogării noastre admite o imagine distorsionată de sine, o integrare socială slabă, precum și o limitare semnificativă a activității sale fizice și o teamă de agravare a starea lui în viitor.
Pregătirea sa preoperatorie, inclusiv examenele generale de laborator preoperatorii, a fost complet normală. El a suferit o gastrectomie laparoscopică cu mânecă, tehnica noastră standard implică utilizarea a 3 trocare și continuarea disecției obișnuite până la vizualizarea completă a Crus stânga, cu eliberare completă și expunerea fundului posterior care este înfășurat cu ultimele capsatoare. La momentul operației nu s-a observat nici o hernie hiatală și niciun defect hiatal, ne calibrăm capsarea peste un tub orogastric francez de 36 începând de la aproape 2 cm de pilor. Nu se face test de scurgere perioperator, nu s-a lăsat drenaj la locul său, pacientul a fost ținut nul pe gură în ziua operației și i s-au administrat anti-emeticele și analgezicele postoperatorii obișnuite.
Pacientul a avut 2 episoade de vărsături postoperatorii, fără sânge, constând în principal din secreții gastrice, tratate conservator în timpul recuperării. De atunci se simțea rău și vărsa de două ori noaptea cantități moderate.
În prima zi postoperatorie a fost nociv și a vărsat aproximativ 100 ml la fiecare două ore și era salivă limpede, așa că nu a început cu protocolul bariatric obișnuit și a fost ținut nul pe gură. S-a plâns de durere incizională moderată, semnele sale vitale erau toate în limitele normale. Examenul fizic nu a fost remarcabil. Pacientul a fost liniștit și i s-a recomandat să meargă până când greața pacientului s-a rezolvat. Revizuirea videoclipului chirurgical nu a indicat nicio îngustare sau angulație pentru a sugera obstrucție și pacientul s-a asigurat că afecțiunea se va rezolva spontan.
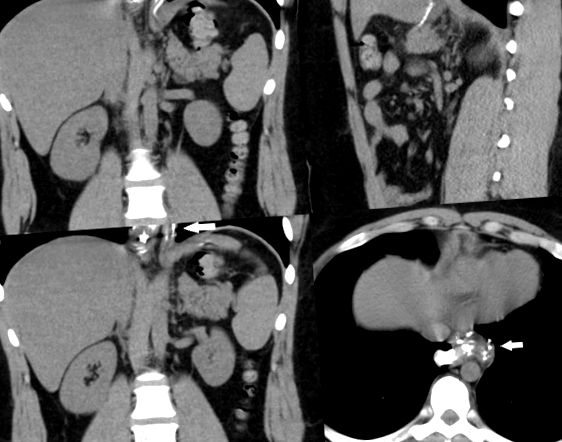
Pacientul nu a reușit să se amelioreze în următoarele 2 zile și o înghițire cu gastrografină a fost programată pentru a doua zi, iar studiul limitat de gastrografină a arătat un manșon obstrucționat la hiatus. O tomografie computerizată abdomino-pelviană a arătat o linie discontinue intactă, cu edem moderat la joncțiunea gastroesofagiană, fără extravazare a vreunui material de contrast, un manșon cu aspect normal, fără rotație și a fost raportat ca fiind normal, deoarece a trecut un anumit contrast, dar toracicul inferior foarte limitat tăieturi, au arătat o linie discontinuă posibil migrată în torace, care a fost ratată de radiologul general așa cum se arată în Fig. 1. O gastroscopie a fost programată pentru a doua zi, deși până acum pacientul avea mai puține vărsături, doar o senzație constantă de plenitudine și greață și absența flatusului, precum și un abdomen plictis dezumflat.
Scanare computerizată abdominală care arată o posibilă linie discontinue intra-toracică (săgeată albă).
Gastroscopia ușoară fără insuflare a fost făcută în a 4-a zi operatorie, cu imposibilitatea de trecere a scopului prin joncțiunea gastroeofagiană, putând fi trecut doar un cateter, delimitând o porțiune a stomacului mijlociu care este intra-toracică (Fig. 2). Un diagnostic de migrație acută paraesofagiană intratoracică a manșonului a fost cel mai probabil în acest moment.
Gastroscopie care arată cateterul în stomac într-o poziție intratoracică (săgeată neagră).
O laparoscopie de diagnostic a fost făcută prin aceleași situri de trocar. După ridicarea ficatului pentru a expune joncțiunea gastro-esofagiană, partea centrală a stomacului a herniat stânga anterolaterală spre esofag (Fig. 3) sub ligamentul frenoesofagian și porțiunea anterioară a crucei stângi. Cu o tracțiune ușoară printr-un hiatus foarte mic, stomacul a fost redus în interiorul abdomenului, inspecția vizuală a arătat un stomac edematos, cu o culoare bună și fără compromisuri ale liniei discontinue.
Imagine statică intraoperatorie care arată stomacul herniat lăsat anterolateral către esofag prin cruce (săgeată neagră). (1) Deschidere hiatală anterioară. (2) Linia de capse. (3) Sternul herniant în torace prin hiatusul anterior. (4) Ficat. (5) splină.
Fundul a fost fixat în partea stângă cu cusături nerezorbabile pentru a reduce șansa de reapariție. Antrul a fost fixat cu o singură cusătură la baza ligamentului falciform pentru o siguranță suplimentară, deoarece nu s-a observat nici un defect clar și s-a gândit reducerea mobilității manșonului lung (Fig. 4). Postoperator, pacientul a fost inițiat pe calea clinică bariatrică obișnuită pe care a tolerat-o bine și a fost externat a doua zi. Pacientul a fost văzut de mai multe ori în clinică și a avut rezultatul obișnuit după scăderea în greutate și progresul în dietă.
Vedere intraoperatorie care arată fixarea finală a stomacului manșon redus. (1) Hiatus anterior. (2) stomac cu mâneci reduse. (3) Filet care fixează stomacul redus la stânga anterolaterală. (4) Clemele hemostatice de bază sunt acum vizibile în abdomen după reducerea stomacului.
3. Discuție
Hernierea pungii gastrice după bypassul gastric Roux-en-Y a fost descrisă în literatura de specialitate care a avut loc la opt ani [5]. O revizuire a literaturii a arătat două cazuri similare de migrație acută a mânecii intra-toracice, primul fiind raportat sub forma unui rezumat în timpul săptămânii obezității 2014 a Societății Americane de Chirurgie Metabolică și Bariatrică din Boston de către dr. Steve Chang. Cealaltă vine de la Ierusalim într-o lucrare despre utilitatea studiilor postoperatorii de rutină gastrointestinale superioare [6]. În cazul doctorului Chang, pacientul, o femeie în vârstă de 60 de ani, avea un defect de hernie hiatală care a fost închis și stomacul a fost lipit de oment. În cel de-al doilea caz din Ierusalim, pacientul a avut o hernie hiatală prin care stomacul a fost încarcerat și tratamentul a implicat o reexplorare și plasarea pacientului pe nutriție parenterală totală sugerând un curs postoperator mai complicat. Pacientul nostru nu a avut nici un defect de hernie hiatală și repararea a implicat ca în primul caz, reducerea și fixarea stomacului, precum și descărcarea postoperatorie precoce.
Într-un studiu recent de tomografie computerizată tridimensională [7] migrația intra-toracică a putut fi detectată între 1 și 10 luni postoperator și la 10 din cei 27 de pacienți, patru dintre acești 10 pacienți plângându-se de insuficiență persistentă, fără cazuri de vărsături postoperatorii acute. a fost descris în acest studiu.
În timpul majorității gastrectomiilor, membrana frenoesofagiană este disecată în mod regulat, iar crucea stângă este vizualizată clar, permițându-ne să eliberăm fundul posterior care, dacă este lăsat în urmă, poate fi o sursă de eșec în slăbire, precum și pentru a repara un potențial hiatus mare [8], unghiul lui His este, de asemenea, disecat și toate acestea ar putea afecta zona de presiune înaltă a sfincterului esofagian inferior, așa cum este descris de Klaus [5,9,10], conducând la GERD. În cazul nostru particular, am efectuat vizualizarea esofagului și a unghiului lui, iar aspectul lateral al ligamentului frenoesofagian a fost incizat sub tamponul de grăsime. Nu suntem siguri dacă acesta a fost motivul migrației, dar ar putea crea potențiale defecte pentru ca manșonul să pătrundă în torace dacă s-ar exercita o presiune adecvată asupra zonei
Laprascopia în sine cu numărul redus de aderențe pe care o induce, poate duce la o fixare redusă a stomacului cu mâneci și poate crește riscul de hernie [5]. Obezitatea crește presiunea abdominală, ceea ce duce, de asemenea, la întreruperea joncțiunii esofago-gastrice și promovează dezvoltarea unei hernii hiatale preoperatorii [11], dar acest lucru nu a fost observat la pacientul nostru.
Vărsăturile care nu se pot atrage au fost descrise ca o etiologie a lacrimilor diafgramtice și a herniei paraesofagiene, în special la gravidele care suferă de hiperemeză gravidară [12]. Credem că acesta a fost evenimentul precipitat la pacientul nostru.
Potrivit lui Bauman și colab. un manșon are o șansă de 33% de migrație intratoracică, în plus, pacientul nostru a avut vărsături postoperatorii timpurii, toți acești factori ar putea explica apariția acestei complicații rare mult mai devreme decât a fost raportată vreodată în literatură.
Reparația herniei simptomatice a fost bine descrisă în literatură și este relativ simplă, atâta timp cât regulile de bază sunt respectate [5,13] .
4. Concluzie
Cazul nostru evidențiază nevoia de a ne lărgi diagnosticul diferențial cu privire la gastrectomia timpurie a manșonului laparoscopic vărsături intratabile pentru a include hernia hiatală post-manșon cu un risc potențial de strangulare. Trebuie pus accentul pe includerea tăieturilor toracice în tomografia computerizată, care va diagnostica prezența capselor chirurgicale în interiorul toracelui. Deoarece nu s-a observat nicio hernie hiatală la pacientul nostru, un rol care contribuie la disecția membranei frenozofagiene trebuie considerat ca fiind o cauză de perturbare a barierei hiatale care permite hernierea stomacului cu mâneci în cadrul vărsăturilor postoperatorii directe. Migrația acută a mânecii intratoracice simptomatice, deși rare trebuie adăugate la lista posibilelor complicații ale gastrectomiei mânecii. Cooperarea multidisciplinară va duce la un diagnostic precoce și o înțelegere adecvată a noii anatomii hiatale, precum și abilități chirurgicale avansate vor face managementul atât sigur cât și eficient.
Conflict de interese
Autorii declară că nu există niciun conflict de interese.
- Manșon chirurgical Gastrectomie Pierderea în greutate Servicii Mercy Health
- Gastrectomia mânecii îmbunătățește rapid funcția insulelor independent de greutatea corporală
- Tehnica Gastropexiei lui Hill combinată cu gastrectomia mânecii pentru pacienții cu obezitate morbidă
- Operație simultană LVAD cu punte-transplant cu gastrectomie în mânecă ȘTIRI BARIATRICE
- Stapping Stapling Dallas, TX Chirurgie gastrică a mânecilor Dallas