Subiecte
Abstract
Asocierea dintre obezitatea maternă și rezultatele adverse ale sarcinii este bine descrisă, 1-5, deși cauzele subiacente sunt mai puțin bine caracterizate.6, 7 În ciuda utilizării pe scară largă a unor expresii cum ar fi „epidemia de obezitate”, tendințele temporale ale indicelui de masă corporală (IMC) în timpul sarcinii în Australia rămân slab descrise. Am publicat anterior cel mai mare studiu australian de cohortă privind IMC și rezultatele sarcinii, la 11.252 de femei care au născut singuliți între 1998 și 2002 la Spitalul de Mamă Mater (MMH), un spital de maternitate de referință terțiar din Brisbane. 8 Un alt mic raport de cohortă australian a observat recent o prevalență de 43% a excesului de greutate și a obezității la femeile gravide.9 Aici, ne-am propus să definim tendințele temporale recente în distribuția IMC și să examinăm contribuția IMC la un spectru larg, relevant din punct de vedere clinic al rezultatelor sarcinii, inclusiv unele evenimente mai puțin frecvente., cum ar fi mortalitatea perinatală, care nu au fost abordate suficient în raportul nostru anterior.
Pentru acest studiu retrospectiv de cohortă, am inclus toate femeile care au avut o singură sarcină și au născut la MMH între ianuarie 1998 și decembrie 2009 și care aveau date IMC disponibile. În timp ce raportul nostru anterior a inclus doar pacienții rezervați în sectorul public, pacienții privați au fost, de asemenea, incluși în această cohortă.
Studiul a primit aprobarea de etică de către Comitetul de etică al cercetării umane Mater Health Services.
Metodele de colectare a datelor au fost similare cu cele utilizate anterior.8 IMC prenatal a fost derivat din înălțimea și greutatea maternă auto-raportate înainte de sarcină înregistrate la prima vizită prenatală (în general la 12-16 săptămâni de gestație). Datele dezidentificate despre caracteristicile materne și rezultatele sarcinii materne și neonatale au fost extrase din datele clinice colectate de rutină în bazele de date MMH.
IMC matern a fost clasificat în conformitate cu recomandările Organizației Mondiale a Sănătății10, 11 în șase grupe: subponderal (2); normal (18,5-2); supraponderal (25-2); obezi clasa I (30-2); obezi clasa II (35-2) și obezi clasa III (≥ 40 kg/m 2). Nu au fost folosite limite de IMC specifice etniei 11, dar etnia a fost luată în considerare în analizele ajustate.
Hipertensiunea în sarcină a fost clasificată în conformitate cu Societatea Australasiană pentru Studiul Hipertensiunii în Sarcină, 12, iar diabetul gestațional a fost definit în conformitate cu Diabetul Australasian în Societatea de Sarcină.13 Greutatea la naștere a fost clasificată ca fiind mică pentru vârsta gestațională (centil 90). Nașterile au fost clasificate în funcție de standardele bazate pe populație (corectate pentru pluralitate, sex și vârsta gestațională la naștere) 14 și de standardele de greutate la naștere personalizate (ajustate suplimentar pentru caracteristicile materne, cum ar fi mărimea [aceasta variază între modele, dar include, în general, înălțimea și/sau greutatea și/sau IMC], etnie și paritate) .15 Macrosomia (greutatea la naștere> 4000 g) este raportată separat. Alte rezultate au fost definite așa cum se menționează în evidența spitalului și înregistrate în bazele de date.
Variabilele continue sunt raportate ca medie și deviație standard sau mediană și interval intercuartil și variabile categorice ca număr (%). Modificările distribuției IMC în timp și asocierea caracteristicilor demografice și a rezultatelor cu categoriile IMC au fost analizate folosind testul Cuzick pentru tendință.16
Raporturile de probabilitate ajustate (AOR) pentru asocierea IMC matern cu variabilele rezultate de interes sunt raportate pentru cele șase categorii IMC, precum și o analiză în patru categorii care combină toate categoriile obeze (≥ 30 kg/m2). Modelul de regresie logistică multivariat ajustat pentru vârsta maternă, paritate, starea de asigurare, starea de fumat la rezervare, etnie și anul nașterii. Ipotezele modelului de regresie logistică au fost testate și îndeplinite.
Analizele statistice au fost efectuate utilizând versiunea 10.1 Stata SE (StataCorp, College Station, Tex, SUA). Semnificația statistică a fost stabilită la nivelul 0,05.
Din ianuarie 1998 până în decembrie 2009, la MMH s-au produs 87 292 nașteri singulare. Dintre acestea, 9153 au fost excluse din cauza lipsei datelor IMC materne, iar alte 2707 din cauza altor date lipsă, în principal paritate, lăsând 75 432 nașteri (86%) incluse în analiză. Datele IMC lipsă au fost mai frecvente în primii 2 ani (P P = 0,71; datele nu sunt prezentate). Riscul ca bebelușii să fie mari pentru vârsta gestațională a crescut odată cu creșterea IMC, deși această asociere a fost atenuată atunci când au fost utilizate măsuri personalizate. Folosind modelarea personalizată a greutății la naștere, femeile obeze au prezentat, de asemenea, un risc crescut de a avea copii mici pentru vârsta gestațională.
Aceste asocieri au fost confirmate în mare măsură în analiza multivariată (Caseta 4). Hipertensiunea în sarcină, diabetul gestațional, operația cezariană și mortalitatea perinatală au rămas puternic asociate cu IMC matern. Nașterea prematură, nașterea mortală și decesul neonatal au fost în mod clar asociate cu obezitatea maternă atunci când toate femeile obeze au fost grupate împreună.
Contrar informațiilor din presa populară, nu am văzut o epidemie de obezitate la această populație de femei care frecventează o maternitate terțiară. Mai degrabă, obezitatea maternă pare acum endemică în îngrijirea obstetrică australiană. În mod îngrijorător, creșterea de trei ori a numărului de femei cu obezitate de clasa II sau III înseamnă că opt până la nouă dintre aceste femei aduc acum naștere la spitalul nostru în fiecare săptămână, reprezentând o încărcătură substanțială de lucru într-un spital obstetric ocupat.
Pentru comparație cu cohorta noastră, Studiul Național de Sănătate din 2004-2005 a raportat că 5% din toate femeile australiene cu vârste cuprinse între 25 și 44 de ani erau subponderali, 56% aveau un IMC normal, 24% erau supraponderali și 14% erau obezi. odată cu creșterea continuă a obezității masculine, a existat o creștere mai mare a prevalenței obezității la femei între 1989 și 2001 decât între 2001 și 2004-05.18
Studiul nostru confirmă în mod clar povara rezultatelor adverse ale sarcinii asociate cu obezitatea maternă. Complicațiile materne și neonatale grave, inclusiv mortalitatea perinatală, sunt în mod clar asociate cu creșterea IMC matern. Nu este clar de ce analizele noastre nu au arătat o creștere a anomaliilor congenitale cu creșterea IMC matern, așa cum a făcut raportul anterior 8, dar acest lucru se poate lega în parte de constatarea incompletă a anomaliilor în colectarea de rutină a datelor. O meta-analiză recentă a confirmat relația dintre obezitate și anomaliile congenitale.4 Asocierea obezității cu nașterea prematură este controversată, unele rapoarte sugerând o influență protectoare1 sau efecte variabile la femeile paroase față de femeile nulipare.2 Cu toate acestea, două meta-analize recente au ajuns la concluzia că obezitatea este asociată cu nașterea prematură.19, 20
Căile potențiale cauzale care leagă obezitatea și complicațiile sarcinii rămân slab definite. Rezultatele recente ale studiului privind hiperglicemia și rezultatul sarcinii adverse au arătat că efectele IMC materne sunt independente de hiperglicemia maternă 21, deși cele două coexistă frecvent. Concentrațiile crescute de substraturi care nu conțin glucoză pot contribui la creșterea excesivă a fătului, iar „metainflamarea” cronică la nivel scăzut caracteristică obezității poate favoriza și complicațiile sarcinii.6, 7, 22, 23
Asocierea frecvent descrisă a obezității materne cu un statut socioeconomic mai scăzut și un comportament advers de sănătate 18, cum ar fi fumatul, a fost confirmată în cohorta noastră. Deși mecanismele care leagă dezavantajul social de rezultatele adverse ale sarcinii sunt multifactoriale, 5 obezitatea este probabil un factor important.
Lipsa unor intervenții dovedite care pot fi instituite în timpul sarcinii pentru a îmbunătăți rezultatele la femeile obeze rămâne frustrantă.24 Îmbunătățirile pot apărea prin limitarea creșterii în greutate.25 În mod ideal, intervențiile ar trebui să înceapă înainte de sarcină ca parte a îngrijirii preconcepționale.5 - 7, 26 Date din sarcini înainte și după intervenția chirurgicală bariatrică27 sugerează că reducerea substanțială a greutății poate reduce adipozitatea ulterioară a copilului și complicațiile imediate ale sarcinii.
Punctul forte al studiului nostru constă într-un set de date mare, colectat în mod constant pe o perioadă de 12 ani. În plus față de documentarea IMC matern, am colectat o gamă largă de alte variabile potențial confuze și am ajustat în mod adecvat pentru acestea în analiza noastră. Deși studiul nostru nu se bazează pe populație, MMH oferă îngrijire atât femeilor din sectoarele public, cât și din cel privat, cu un profil de risc larg și, în general, se adresează aproximativ unu din șapte nașteri din Queensland.28
Deși creșterea IMC matern este asociată în mod clar cu un spectru larg de rezultate adverse ale sarcinii materne și neonatale, singurul „punct luminos” din datele noastre este lipsa unei tendințe temporale marcate către creșterea obezității materne în Australia. După cum sa menționat într-un studiu recent al populației din SUA31 și datele australiene18, rata de creștere a obezității pare să fi încetinit în ultimii ani în cel puțin unele grupuri. În ciuda acestui fapt, obezitatea rămâne prevalentă la femei și este o cauză potențial modificabilă a rezultatelor adverse grave ale sarcinii.5 Studiul nostru demonstrează utilitatea clinică a înregistrării înălțimii și greutății materne, iar acest lucru este acum de rutină în Queensland. IMC-ul matern servește ca un marker al riscului de sarcină care poate ajuta la îngrijirea femeilor individuale și poate ajuta la planificarea alocării adecvate a resurselor de îngrijire a sănătății maternității.
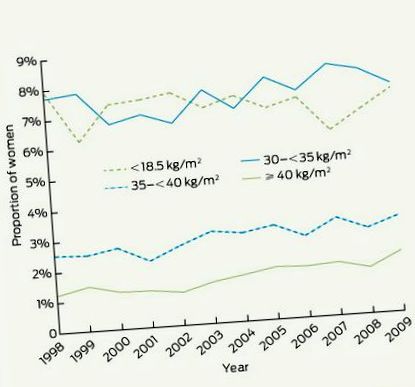
1 Distribuția femeilor în categoriile indicelui de masă corporală (IMC) subponderal și obez, * 1998-2009
* Categoriile normale și supraponderale (IMC, 18,5-2) au fost stabile în timp și nu sunt prezentate.
2 Caracteristicile demografice ale femeilor din eșantionul studiat, după categoria indicelui de masă corporală (IMC) *
- Excesul de greutate și obezitatea la mama australiană epidemică sau endemică McIntyre - 2012 - Medical Journal
- Obezitatea, o epidemie ucigașă - Un nume de încredere, Health, Medical Times
- Epidemia de obezitate este o problemă uriașă pentru paramedicii australieni
- Mâini amorțite dureroase The Medical Journal of Australia
- Excesul de greutate și obezitate - Instrucțiuni de birou - Clinica cardiacă și vasculară