Date asociate
Abstract
Obiectiv:
Am investigat potențialele interacțiuni între genotipul antigenului leucocitar uman (HLA) și statutul indicelui de masă corporală (IMC) în raport cu riscul de apariție a sclerozei multiple (SM).
Metode:
Am folosit 2 studii de caz-control, unul cu cazuri de incidente (1.510 cazuri, 2.017 controale) și unul cu cazuri prevalente (937 cazuri, 609 controale). Subiecții cu genotipuri și IMC diferite au fost comparate în ceea ce privește incidența SM, prin calcularea raporturilor de probabilități (OR) cu intervale de încredere de 95% (IC), folosind regresia logistică. Interacțiunile potențiale dintre genotipuri și IMC au fost evaluate prin calcularea proporției atribuite datorită interacțiunii.
Rezultate:
În ambele cohorte, s-a observat o interacțiune semnificativă între HLA-DRB1 * 15 și obezitate, indiferent de statutul HLA-A * 02. În mod similar, a existat o interacțiune semnificativă între absența A * 02 și obezitate, indiferent de statutul DRB1 * 15. În cohorta incidentului, subiecții obezi cu cel mai susceptibil genotip (transportul DRB1 * 15 și absența A * 02) au avut un OR de 16,2 (95% CI 7,5-35,2) comparativ cu subiecții nonobezi fără factorii de risc genetic. OR corespunzător în studiul prevalent a fost de 13,8 (IÎ 95% 4,1–46,8).
Concluzii:
Am observat interacțiuni izbitoare între starea IMC și genotipul HLA în ceea ce privește riscul de SM. Ipotetic, un răspuns inflamator de grad scăzut inerent obezității se sinergizează cu molecula HLA adaptivă - braț restricționat al sistemului imunitar, cauzând SM. Prevenirea obezității la adolescenți poate reduce riscul de apariție a SM, predominant în rândul persoanelor cu susceptibilitate genetică la boală.
Scleroza multiplă (SM) este o tulburare inflamatorie demielinizantă a SNC și cea mai frecventă cauză netraumatică a dizabilității neurologice dobândite care afectează adulții tineri. Susceptibilitatea la SM este determinată atât de factorii genetici, cât și de factorii de mediu. O relație între obezitate la începutul vieții și riscul crescut de SM a fost demonstrată în 3 studii anterioare. 1, - 3 Un mecanism potențial pentru asociere a fost sugerat prin faptul că persoanele obeze au niveluri mai mici de metaboliți ai vitaminei D decât persoanele cu greutate normală și nivelurile scăzute de 25-hidroxivitamină serică par să crească riscul de SM. Mai mult, poate fi implicată inflamația cronică legată de grăsime. Țesutul adipos produce și eliberează o varietate de citokine proinflamatorii, inclusiv leptina, care promovează răspunsurile Th1 și reduce activitatea de reglementare a celulelor T. 4
Stilul de viață/factorii de mediu cunoscuți până acum asociați cu SM au doar un impact modest asupra riscului de a dezvolta boala. Interacțiunile genă-mediu recent demonstrate în ceea ce privește riscul de SM arată că riscul transmis de factorii de stil de viață/mediu poate diferi substanțial în funcție de fondul genetic. 5, 6
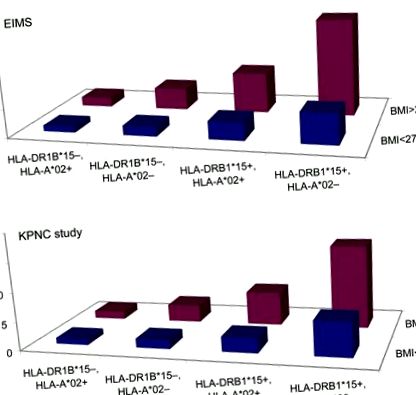
Folosind un studiu suedez de caz-control bazat pe populație, precum și un studiu american de caz-control, am studiat interacțiunea potențială dintre obezitatea adolescentă și cele mai puternice gene asociate în SM: antigenul leucocitar uman (HLA) –alela DRB1 * 15, care asigură un risc crescut cu odds ratio (ORs) în ordinea lui ∼3 și alela HLA-A * 02 (figura), care a arătat reproductibil o asociere de protecție cu SM. 7, 8
(A) Studiu de investigare epidemiologică a SM (EIMS). (B) Kaiser Permanent Medical Care Plan, Northern California Region (KPNC) studiu. Raporturile de șanse pentru diferite combinații de indicele de masă corporală (IMC), antigenul leucocitar uman (HLA) –DRB1 * 15 și statutul HLA-A * 02, în ceea ce privește riscul de apariție a sclerozei multiple. Statisticile sunt prezentate în tabelul 4 .
METODE
Proiectați și studiați populația.
Acest raport se bazează pe date din 2 studii de caz-control privind factorii de risc genetic și de mediu pentru SM. Primul studiu este Investigația epidemiologică a SM (EIMS), cu o bază de studiu cuprinzând populația suedeză cu vârsta cuprinsă între 16 și 70 de ani. Cazurile de incidente au fost recrutate prin intermediul a 40 de clinici, inclusiv toate spitalele universitare din Suedia. Un caz a fost definit ca o persoană din baza de studiu care a primit un diagnostic de SM în conformitate cu criteriile McDonald. 9 Pentru fiecare caz, 2 controale au fost selectate aleatoriu din registrul național al populației, frecvența potrivită cu vârsta (grupe de vârstă de 5 ani), sex și zona rezidențială. Informațiile privind expunerile și alte circumstanțe au fost colectate folosind un chestionar standardizat care a fost completat acasă. Perioada de studiu pentru acest raport a fost din aprilie 2005 până în martie 2012. Chestionarele completate au fost obținute din 1.798 cazuri și 3.907 controale, ceea ce este echivalent cu 91% pentru grupul de cazuri și 69% pentru controale. Deoarece impactul obezității la adolescenți a fost investigat în acest studiu, cazurile cu debut al bolii înainte de vârsta de 20 de ani și controalele corespunzătoare ale acestora au fost excluse (110 cazuri, 218 controale).
Studiul american de control al cazurilor a folosit o populație de studiu a persoanelor albe non-hispanice identificate în rândul membrilor Kaiser Permanente Medical Care Plan, Northern California Region (KPNC), utilizând dosare medicale electronice. KPNC este un sistem integrat de furnizare a serviciilor de sănătate cu un număr de 3,2 milioane de membri, care cuprinde aproximativ 25% până la 30% din populația unei zone de servicii din 22 de județe din nordul Californiei. Cazurile de SM au fost obligate să aibă un diagnostic de SM de către un neurolog, rasă/etnie albă autoidentificată, cu vârsta cuprinsă între 18 și 69 de ani și apartenență la KPNC la contactul inițial. Controalele au fost selectate aleatoriu din membrii actuali KPNC care nu aveau un diagnostic de SM sau afecțiuni conexe și au fost asortate individual cu cazurile de sex, data nașterii, rasa/etnia și codul poștal al reședinței cazului. În total, 1.087 de cazuri și 687 de controale au fost incluse în acest raport; Au fost excluse 128 de cazuri cu debut al bolii înainte de vârsta de 20 de ani, iar 23 de cazuri și 14 controale au fost excluse din cauza lipsei datelor privind indicele de masă corporală (IMC). Rata de răspuns a fost de 79% pentru cazuri și 58% pentru controale. Toți participanții au finalizat un interviu telefonic asistat de computer cu privire la factorii stilului de viață și expunerile.
Aprobări standard de protocol, înregistrări și consimțământuri ale pacienților.
EIMS a fost aprobat de Comitetul regional de evaluare etică de la Institutul Karolinska. Protocolul de studiu KPNC a fost aprobat de comisiile de revizuire instituționale ale Diviziei de Cercetare KP și Universitatea din California, Berkeley.
Genotipare.
Indicele de masa corporala.
Chestionarul din EIMS conținea întrebări cu privire la factorii demografici, factorii stilului de viață și circumstanțele socio-economice. S-au obținut informații cu privire la înălțimea actuală a corpului și greutatea corporală la vârsta de 20 de ani. Folosind înălțimea actuală, am calculat IMC la vârsta de 20 de ani împărțind greutatea în kilograme la înălțimea în metri pătrati.
În studiul KPNC, participanții au raportat înălțimea lor actuală la momentul interviului, precum și greutatea lor cea mai mare și cea mai mică (fără sarcină) în timpul celor 20 de ani. Folosind înălțimea actuală, IMC în timpul celor 20 de ani a fost calculat prin împărțirea greutății medii în kilograme la înălțimea în metri pătrate.
Pentru a analiza influența IMC asupra riscului de a dezvolta SM, am clasificat subiecții în următoarele grupuri pe baza IMC: 2. Standardul tipic pentru obezitate este IMC> 30 kg/m 2. Cu toate acestea, în EIMS, mai puțin de 2% au avut un IMC adolescent care depășea 30 kg/m 2. OR dintre subiecții cu IMC 27-30 și> 30 a fost destul de similar (IMC 27-30: OR 2,1, interval de încredere 95% [IC] 1,4-3,0; și IMC> 30: OR 2,5, IC 95% 1,7-3,7) . Prin urmare, am ales să combinăm aceste grupuri IMC într-un singur grup definit ca obez.
analize statistice.
Prin intermediul regresiei logistice necondiționate, incidența SM la subiecții aparținând diferitelor grupuri de IMC a fost comparată cu cea a subiecților cu greutate normală cu IMC între 18,5 și 21 kg/m2, 2 prin calcularea OR cu IC 95%. Testul de tendință pentru o relație doză-răspuns în ceea ce privește IMC-ul adolescenților și riscul de SM a fost efectuat utilizând o variabilă continuă pentru IMC (kg/m 2) într-un model de regresie logistică. Au fost efectuate analize ale interacțiunii dintre IMC și HLA-DRB1-15, precum și între IMC și HLA-A * 02, iar posibila interacțiune genă-mediu a fost evaluată prin estimarea abaterii de la aditivitatea efectelor utilizând proporția atribuibilă datorată interacțiunii (AP) așa cum este descris. 14, 15
În EIMS, am efectuat și o regresie logistică condițională. Cu toate acestea, doar rezultatele analizelor de neegalat sunt prezentate în acest raport, deoarece acestea au fost în strâns acord cu cele din analizele potrivite, dar au avut un grad mai mare de precizie (datorită unui număr mai mare de controale). În studiul KPNC, au existat mult mai multe cazuri decât controale și, pentru a utiliza informațiile din întregul grup, am efectuat o regresie logistică necondiționată cu ajustare pentru factorii de potrivire.
În EIMS, toate analizele au fost ajustate pentru vârstă, sex și zonă rezidențială, precum și pentru strămoși și fumat. Vârsta a fost clasificată în următoarele 8 straturi: 16-19, 20-24, 25-29, 30-34, 35-39, 40-45, 45-49 și 50-70 ani. Evaluarea strămoșilor s-a bazat dacă subiectul s-a născut sau nu în Suedia și dacă oricare dintre părinții subiectului a imigrat în Suedia. Un subiect născut în Suedia, ai cărui părinți nu imigraseră, a fost clasificat drept suedez. Fumatul a fost dihotomizat ca niciodată sau niciodată ca fumători. Fumatul a fost luat în considerare înainte de anul indicelui în cazuri (adică anul apariției bolii) și în aceeași perioadă de timp în controalele corespunzătoare. De asemenea, s-au făcut ajustări pentru ereditate (având gradul I sau II în raport cu SM sau nu), nivelul educațional (diplomă universitară sau nu), statutul socioeconomic (conform unei clasificări socioeconomice stabilite), activitatea fizică 16 la vârste cuprinse între 18 și 22 de ani (da/nu), utilizarea contraceptivelor orale (vreodată/niciodată), paritate (da/nu), EBNA1 - imunoglobulină G (ridicată/scăzută), starea vitaminei D (mai mult sau mai puțin de 50 ng/ml) și expunere la radiații ultraviolete obiceiuri (ridicate/scăzute), dar acești factori au avut o influență minoră asupra rezultatelor studiului și nu au fost reținuți în analizele finale. Toate analizele au fost efectuate utilizând versiunea SAS 9.2.
În studiul KPNC, s-au făcut ajustări pentru vârstă, sex, strămoși și fumat. Vârsta a fost clasificată în același mod ca în EIMS. Ascendența a fost clasificată în următoarele straturi: Europa de Nord, Europa de Vest, Europa de Sud, Europa de Est, altele și necunoscute. Fumatul a fost dihotomizat ca fumători sau nefumători la vârsta de 20 de ani.
REZULTATE
Caracteristicile selectate ale subiecților după studiu și IMC la vârsta de 20 de ani sunt prezentate în tabelul e-1 de pe site-ul web Neurology® la Neurology.org.
În ambele studii, subiecții cu IMC adolescent ≥27 kg/m 2 au prezentat un risc crescut de apariție a SM comparativ cu subiecții cu greutate normală cu IMC între 18,5 și 21 kg/m 2 (OR 2,2 [IÎ 95% 1,7-3,0] în EIMS și 1,8 [IC 95% 1,2-2,6] în studiul KPNC) (tabelul 1). Riscul de SM la subiecții cu IMC între 25 și 27 kg/m2 a fost modest crescut (OR 1,4 [IÎ 95% 1,05-1,9] în EIMS și 1,3 [IÎ 95% 0,9-2,0] în studiul KPNC). Tendința observată a unui IMC mai mare care a dus la un risc mai mare de a dezvolta SM a fost semnificativă statistic în ambele studii. RUP au rămas neschimbate atunci când analizele au fost limitate la cei care fuseseră genotipați.
tabelul 1
Rapoartele de șanse cu intervale de încredere de 95% în dezvoltarea sclerozei multiple pentru subiecți din diferite categorii în funcție de indicele de masă corporală la vârsta de 20 de ani comparativ cu subiecții cu greutate normală
A fost observată o interacțiune semnificativă între alela HLA-DRB1 * 15 și obezitate în ceea ce privește riscul de SM (tabelul 2). Interacțiunea a fost limitată la cei cu IMC ≥27 kg/m 2 (AP 0,6, 95% CI 0,3-0,8 în EIMS și AP 0,5, 95% CI 0,2-0,9 în studiul KPNC). Când se analizează interacțiunea dintre HLA-DRB1 * 15 și obezitate (în categorii: DRB1 * 15−/IMC tabelul 3). Atunci când analiza interacțiunii dintre absența HLA-A * 02 și obezitate (în categorii: A * 02 +/IMC 2, respectiv, comparativ cu subiecții nonobezi fără acești factori de risc genetici. Subiecții cu IMC mai mici de 27 kg/m 2 cu cele 2 genotipuri de risc au prezentat un OR de 5,1 (IÎ 95% 4,1–6,3), în timp ce același genotip pentru subiecții cu IMC ≥27 kg/m a dat un OR 16,2 (IÎ 95% 7,5–35,2). Studiul KPNC a fost 5.7 (4.0-8.0) și 13.8 (4.1-46.8) (tabelul 4).
Tabelul 4
Rapoartele de șanse cu intervale de încredere de 95% în dezvoltarea sclerozei multiple pentru subiecții cu diferite combinații de IMC și factorii de risc genetici care transportă alela HLA-DRB1 * 15 și absența alelei HLA-A * 02, comparativ cu subiecții nonobezi care nu factorii genetici de risc
DISCUŢIE
Demonstrăm interacțiuni izbitoare între obezitatea adolescentă și 2 gene puternice de risc pentru SM, reproduse corespunzător într-un material independent, similar cu interacțiunea dintre transportul HLA-DRB1 * 15, absența HLA-A * 02 și fumatul în dezvoltarea MS. 5 Explicațiile biologice pentru aceste interacțiuni sunt departe de a fi clare, dar datele se deschid pentru studii orientate mecanic. Trebuie subliniat faptul că interacțiunea măsurată în acest mod nu implică neapărat dovezi pentru interacțiunile directe proteină - proteină, cum ar fi într-o pereche ligand-receptor, ci indică mai degrabă faptul că factorii acționează sinergic în aceeași cale patogenă. În cazul interacțiunii genei IMC - HLA MS, considerăm în primul rând o inflamație cronică de grad scăzut cu activarea sistemului imunitar înnăscut, promovată de țesutul adipos4, care poate crește opțiunile pentru activarea restricționată HLA a celulelor T autoreactive atacând SNC în SM.
Proporția respondenților cu privire la participarea la EIMS a fost de 91% pentru cazuri și 69% pentru controale. O potențială distorsiune de selecție poate rezulta din proporția relativ mare de persoane care nu răspund între controale. Cu toate acestea, această tendință este cel mai probabil să fie modestă, deoarece prevalența fumatului printre controale, văzută ca un indicator al stilului de viață, a fost în concordanță cu cea a populației generale la vârste echivalente. 18 Mai mult, riscul crescut pentru SM asociat cu supraponderalitatea și obezitatea a fost similar în rândul celor care au furnizat sânge și al celor care nu au făcut-o.
Căile moleculare responsabile de asocierea observată între obezitatea adolescentă și SM sunt încă necunoscute, dar există diferite ipoteze care încearcă să explice asocierea. Nivelurile ridicate de 25-hidroxivitamină circulantă au fost asociate cu un risc redus de SM la vârsta adultă timpurie. 19 Grăsimea totală corporală este invers legată de nivelurile de 25-hidroxivitamină circulante D și, în consecință, persoanele obeze au niveluri mai scăzute ale acestui metabolit decât persoanele cu greutate normală. 20 Riscul mai mare de SM la subiecții care erau obezi în timpul adolescenței este în concordanță cu efectul protector al vitaminei D. Cu toate acestea, rezultatele noastre pe baza EIMS au rămas neschimbate atunci când analizele au fost ajustate pentru obiceiurile de expunere la soare și starea vitaminei D. În plus, atât obiceiurile de expunere la soare, cât și starea de vitamina D par să afecteze riscul de SM la adulți, independent de genele de risc HLA. 21
Ipotezăm că mecanismele inflamatorii/imunologice legate de obezitate contribuie la explicarea asocierii dintre obezitatea adolescentă și riscul crescut de SM. Obezitatea induce o stare de inflamație cronică, de grad scăzut 22, care apare din producerea și secreția mediatorilor inflamatori conduși de macrofagele țesutului adipos. Numărul de macrofage prezente în țesutul adipos este direct corelat cu adipozitatea. 23 La hrănirea cu conținut ridicat de grăsimi, macrofagele țesutului adipos suferă o trecere fenotipică de la o stare de polarizare antiinflamatorie M2 la o polarizare M1 proinflamatorie. 24 Un studiu publicat recent a demonstrat că echilibrul M1/M2 în sânge și SNC favorizează encefalomielita autoimună experimentală ușoară (EAE), în timp ce dezechilibrul față de M1 promovează EAE recidivantă. 25
Leptina este produsă în principal de țesutul adipos proporțional cu masa de grăsime corporală 26 și a fost considerată o legătură între obezitate, starea metabolică și autoimunitatea. Leptina promovează proliferarea celulelor T efectoare și constrânge extinderea celulelor T reglatoare, schimbând în general fenotipul către un răspuns Th1, 4 promovând debutul și progresia răspunsurilor autoimune. În primele etape ale SM, s-a demonstrat o corelație inversă între concentrația serică de leptină și numărul de celule T reglatoare, despre care se știe că amortizează răspunsurile autoreactive mediate de celulele CD4 +. 27 șoareci cu deficit de leptină s-au dovedit a fi rezistenți la EAE. Această protecție este inversată prin administrarea de leptină și este asociată cu o trecere de la răspunsurile de tip Th2 la Th1. 28
Obezitatea a fost asociată cu o susceptibilitate crescută la boli inflamatorii și autoimune, cum ar fi psoriazisul, tiroidita autoimună, diabetul și SM. Incidența crescută atât a diabetului zaharat 29, cât și a SM 30 a fost paralelă cu creșterea obezității la copii. 31, 32 Găsirea unei interacțiuni între obezitate și genotipul HLA în ceea ce privește SM susține ipoteza că efectele obezității care favorizează Th1 cresc riscul apariției SM, în special la subiecții cu susceptibilitate genetică la boală. O expresie crescută a genelor HLA clasa II a fost observată în macrofagele de țesut adipos recrutate în mod specific în țesutul adipos. 33 Funcția principală a moleculelor codificate de aceste gene este prezentarea antigenului la celulele T, iar datele experimentale puternice sugerează că asocierea dintre genotipul HLA și riscul MS depinde de preferințele peptidelor care permit autoimunitatea dirijată de SNC. 34
Ipotezăm astfel că, prin creșterea eliberării citokinelor proinflamatorii și promovarea răspunsurilor Th1 și scăderea numărului de celule T reglatoare, obezitatea poate crește riscul de recrutare a celulelor CD4 + autoagresive care vizează autoantigenele SNC. Obezitatea în contextul genelor de risc HLA poate crește mai mult riscul imunității autoagresive care duce la SM.
- Scleroza multiplă Dieta sănătoasă legată de un risc mai mic
- Comportamentul sănătății și factorii de risc metabolici asociați cu obezitatea normală în greutate la adolescenți
- Centrul UI ajută persoanele cu risc crescut de complicații COVID-19 din cauza obezității
- Scleroza multiplă refractară din punct de vedere medical este tratată cu succes cu plasmafereză într-un Super
- Healthy eating Multiple Sclerosis Society UK