Ce este miastenia gravis?
Termenul „miastenia gravis” (MG) provine din cuvântul grecesc „miastenie” care înseamnă slăbiciune musculară și cuvântul latin „gravis” înseamnă sever. Este o afecțiune autoimună care cauzează probleme cu transmiterea semnalelor de la nervi la mușchi. Acest lucru duce la mușchi slabi care obosesc rapid și care se îmbunătățesc după odihnă.
În primele etape, miastenia gravis afectează în principal mușchii care controlează mișcarea ochilor, expresia feței, mestecarea și înghițirea. Pe măsură ce starea progresează, mușchii gâtului și membrelor pot fi, de asemenea, afectați, provocând dificultăți în a ține capul în sus, a merge la etaj și a ridica brațele. Dacă nu este tratată, respirația poate fi afectată. Din fericire, tratamentul - care poate include medicamente și/sau intervenții chirurgicale - are de obicei succes în gestionarea simptomelor afecțiunii.
În această fișă informativă:
• Care sunt diferitele tipuri de miastenie?
• Cum este diagnosticată miastenia gravis?
• Care sunt simptomele miasteniei gravis?
• Ce complicații pot apărea?
• Este riscant pentru femeile cu miastenie gravis să aibă copii?
• Cine primește miastenia gravis?
• Ce cauzează miastenia gravis?
• Cum se tratează miastenia gravis?
• Care este prognosticul?
• Pot face ceva pentru a opri agravarea simptomelor?
• Ce cercetări se fac?
Care sunt diferitele tipuri de miastenie?
Miastenia gravis generalizată
Cel mai frecvent tip este adesea denumit „miastenia gravis generalizată”, unde mușchii din corp sunt afectați în grade diferite. Această fișă informativă tratează în principal acest tip de miastenie gravis. Aproximativ 15% dintre persoanele cu miastenie gravis au ceea ce se numește „miastenie gravis oculară”, deoarece doar mușchii oculari sunt afectați.
Sindromul miastenic Lambert Eaton
Sindromul miastenic Lambert Eaton este o formă foarte rară de miastenie gravis. La fel ca tipul mai frecvent de miastenie gravis, este și o afecțiune autoimună. Persoanele cu sindrom miastenic Lambert Eaton sunt, de asemenea, slabe și obosesc ușor, dar simptomele oculare sunt mai puțin frecvente și este adesea asociat cu un anumit tip de cancer pulmonar.
Miastenia congenitală sau sindromul miastenic congenital
Există, de asemenea, o afecțiune foarte rară, numită „miastenie congenitală” sau „sindrom miastenic congenital”. Spre deosebire de miastenia gravis, aceasta nu este o afecțiune autoimună; bebelușii se nasc cu această afecțiune genetică moștenită.
Cum este diagnosticată miastenia gravis?
Dacă examinarea fizică și istoricul medical al unei persoane relevă un model de slăbiciune care sugerează miastenia gravis, se fac investigații suplimentare pentru a confirma diagnosticul:
- Un test de sânge pentru a detecta prezența anticorpilor la receptorul acetilcolinei (AChR) sau MuSK. Majoritatea pacienților au anticorpi împotriva uneia dintre aceste proteine și acest lucru confirmă diagnosticul de miastenie gravis (vezi mai jos „Ce cauzează miastenia gravis?”).
- Electromiografia (EMG) folosește electrozi pentru a stimula mușchii și a evalua funcția musculară. Contracțiile musculare care devin din ce în ce mai slabe pot indica miastenie gravis.
- „Testul Tensilon” este adesea folosit pentru a diagnostica MG. Implică o injecție a unui medicament numit Tensilon care îmbunătățește temporar forța musculară la persoanele cu miastenie gravis.
- Radiografia toracică, tomografia computerizată sau RMN pot fi efectuate pentru a examina glanda timusului, deoarece anomaliile timusului sunt adesea asociate cu miastenia gravis.
Care sunt simptomele miasteniei gravis?
Miastenia gravis este o afecțiune foarte variabilă, cu o gamă largă de severitate și diferite persoane pot prezenta slăbiciune în diferite grupuri musculare. Reacția la tratament poate varia, de asemenea.
Simptomele inițiale ale miasteniei gravis pot include dificultăți de vorbire (disartrie), dificultăți la înghițire (disfagie), pleoape înclinate (ptoză) și vedere dublă (diplopie). Pacienții au adesea un discurs nazal și mușchii gâtului slabi care dau capului tendința de a cădea înainte sau înapoi. Slăbiciunea poate face ca alimentația să fie neplăcută și obositoare și poate provoca sufocare. Mușchii care controlează expresiile faciale pot fi afectați, ceea ce face ca zâmbetul să fie dificil. Aceste simptome care apar la majoritatea persoanelor cu miastenie gravis au tendința să vină și să dispară și să dispară săptămâni întregi și să reapară.
Slăbiciunea generalizată se dezvoltă adesea în trunchi, brațe și picioare în decurs de un an de la debut. Mușchii brațului sunt de obicei afectați cel mai grav. Poate deveni dificil să ridici brațele peste cap, să te ridici dintr-o poziție așezată, să mergi pe distanțe lungi, să urci scările sau să prinzi obiecte grele. Slăbiciunea musculară tinde să se înrăutățească pe măsură ce ziua progresează, mai ales după o activitate prelungită. Simptomele fluctuează și sunt de obicei mai grave pe timp cald, în timpul sau imediat după o infecție sau în timpul menstruației.
Miastenia gravis în sine nu provoacă durere, dar slăbiciunea poate duce la dureri nespecifice. De exemplu, durerile de gât pot apărea din cauza slăbiciunii mușchilor gâtului.
Doar mușchii voluntari sunt afectați de miastenie gravis, astfel încât inima și tractul gastro-intestinal sunt cruțate.
Simptomele miasteniei grave progresează de obicei, atingând severitatea maximă sau aproape maximă în decurs de unu până la trei ani de la debut la majoritatea oamenilor. Slăbiciunea suficient de gravă pentru a necesita utilizarea cu scaunul cu rotile cu normă întreagă nu este frecventă și, atunci când sunt tratate corespunzător, persoanele cu miastenie gravis găsesc de obicei că pot rămâne active fizic.
Remisia apare la aproximativ o cincime din persoanele cu miastenie gravis. De obicei, remisiunile sunt temporare, cu o durată medie de cinci ani, dar unii oameni experimentează mai multe remisiuni în timpul vieții. Câțiva oameni au experimentat remisiuni aparent permanente, care au durat mai mult de 20 de ani.
Ce complicații pot apărea?
Criza miastenică este o urgență medicală care se dezvoltă atunci când mușchii care controlează respirația devin grav slăbiți. Acest lucru poate duce la insuficiență respiratorie acută și pacienții necesită adesea un aparat respirator pentru a ajuta respirația în timpul crizei. Alte complicații care pot apărea includ sufocarea, aspirația alimentară și pneumonia.
Factorii care pot declanșa complicații la pacienții cu miastenie gravis includ boli (de exemplu, infecții respiratorii virale), intervenții chirurgicale, utilizarea corticosteroizilor care se reduce prea repede, exagerarea (în special pe vreme caldă), sarcina și stresul emoțional.
Când miastenia este tratată corespunzător, criza este foarte rară. Și când apare criza, are o rată bună de recuperare datorită gamei largi de tratamente și calității îngrijirilor respiratorii la majoritatea spitalelor.
Este riscant pentru femeile cu miastenie gravis să aibă copii?
Simptomele Miasteniei Gravis se agravează uneori în timpul sarcinii, dar la fel de des se ameliorează sau rămân aceleași. Unele medicamente pentru miastenie gravis sunt sigure de utilizat în timpul sarcinii și alăptării, dar altele nu sunt recomandate, deci acest lucru ar trebui discutat cu medicul dumneavoastră.
Între 10 și 20 la sută dintre copiii născuți de mame cu miastenie gravis se nasc cu o formă temporară de miastenie gravis, datorită transferului de anticorpi peste placentă. Aceste simptome răspund bine la tratament și, de obicei, dispar în câteva zile până la săptămâni, fără a provoca dizabilități permanente.
Cine primește miastenia gravis?
Miastenia gravis afectează toate rasele și se poate dezvolta la orice vârstă de la copilărie până la bătrânețe. Femeile sunt afectate de aproape trei ori mai des decât bărbații la vârsta adultă timpurie (sub 40 de ani). După vârsta de 50 de ani, sunt afectați mai mulți bărbați decât femei. Este destul de neobișnuit pentru copiii cu vârsta sub 15 ani să aibă miastenie gravis; cu excepția unor țări asiatice în care până la jumătate dintre pacienți prezintă simptome începând din copilărie.
Deși afecțiunea nu se desfășoară în general în familii, persoanele care moștenesc tendința de a dezvolta afecțiuni autoimune prezintă un risc crescut de a dezvolta miastenie gravis, astfel încât un pacient cu miastenie gravis poate avea o altă boală autoimună, cum ar fi diabetul zaharat, sau să aibă o rudă cu boala autoimuna.
Un sondaj din 2009 a constatat că 2574 de persoane din Australia erau în prezent tratate pentru miastenie gravis. Aceasta corespunde la aproximativ 1,2 din 10 000 de persoane.
Ce cauzează miastenia gravis?
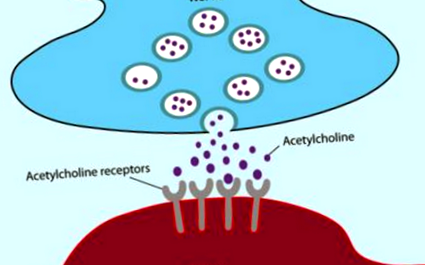
Miastenia gravis este doar una dintre numeroasele boli autoimune, care includ artrita și diabetul de tip 1. În mod normal, sistemul imunitar produce anticorpi care recunosc lucrurile străine care intră în organism, cum ar fi bacteriile și virușii. Acest lucru duce la distrugerea și eliminarea lor din corp. În cazul unei afecțiuni autoimune, sistemul imunitar al organismului produce anticorpi împotriva lucrurilor din corp care nu sunt străine. În miastenia gravis este atacată structura de la joncțiunea nervilor și a mușchilor (joncțiunea neuromusculară).
Aproximativ 85% dintre pacienții cu miastenie gravis produc anticorpi împotriva unei proteine numite „receptorul acetilcolinei” (AChR). Aceasta se găsește la joncțiunea neuromusculară și acționează ca un receptor pentru semnalul chimic „acetilcolină” (ACh) care este eliberat din nerv pentru a spune unui mușchi să se contracte. Anticorpii se leagă de receptorii acetilcolinei de pe suprafața mușchiului și reduc foarte mult capacitatea lor de a primi semnalul chimic. Ca rezultat, pacientul prezintă slăbiciune musculară care se agravează pe măsură ce încearcă în mod repetat să utilizeze același mușchi.
Joncțiunea neuromusculară
Mulți oameni cu miastenie gravis care nu au anticorpi împotriva AChR au anticorpi împotriva unei proteine numite „kinază musculară specifică” (MuSK). Această proteină ajută la organizarea receptorilor ACh pe suprafața celulelor musculare. Cercetările sunt în curs de desfășurare pentru a afla ce anticorp este responsabil la aproximativ 10 la sută dintre pacienții care nu au anticorpi împotriva AChR sau MuSK. Recent, anticorpii la o proteină numită „LRP4” s-au dovedit a fi cauza pentru unii dintre acești pacienți.
Oamenii de știință nu știu ce declanșează cele mai multe condiții autoimune, dar au câteva teorii. O posibilitate este ca anumite proteine virale sau bacteriene să imite „auto-proteine” din organism (cum ar fi AChR), stimulând sistemul imunitar să îl atace accidental.
Există, de asemenea, dovezi că glanda timus joacă un rol în miastenia gravis. Aproximativ 15% dintre persoanele cu miastenie gravis au o tumoare timică, numită timom, iar alți 65% au un timus hiperactiv, o afecțiune numită hiperplazie timică. Atunci când timusul nu funcționează corect, sistemul imunitar ar putea pierde o parte din capacitatea sa de a se distinge de sine de non-sine, ceea ce face mai probabil să atace propriile celule ale corpului.
Cum se tratează miastenia gravis?
Miastenia gravis este una dintre cele mai tratabile tulburări neuromusculare. Alegerea tratamentului depinde de mai mulți factori, inclusiv vârsta, starea generală de sănătate, severitatea bolii și rata progresiei bolii.
Medicamente anticolinesterazice
Cel mai frecvent prescris medicament anticolinesterazic este piridostigmina (Mestinon). Aceste medicamente previn distrugerea ACh și cresc acumularea de ACh la joncțiunile neuromusculare, îmbunătățind capacitatea mușchilor de a se contracta. Beneficiile piridostigminei apar în decurs de 30 până la 60 de minute, dar se epuizează în 3 până la 4 ore, astfel încât comprimatele trebuie luate la intervale regulate pe parcursul zilei
Efectele secundare includ salivație excesivă, zvâcniri musculare involuntare (fasciculare), dureri abdominale, greață și diaree. Alte medicamente pot fi utilizate cu medicamente anticolinesterazice pentru a reduce efectele secundare gastro-intestinale.
Imunosupresoare
Corticosteroizii (de exemplu, prednison) suprimă anticorpii care interferează cu funcția joncțiunii neuromusculare și pot fi utilizați împreună cu medicația anticolinesterazică. Corticosteroizii ameliorează simptomele în câteva săptămâni și odată ce îmbunătățirea se stabilizează, doza scade încet. O doză mică poate fi utilizată pe termen nelimitat pentru a trata miastenia gravis; cu toate acestea, pe termen lung se pot dezvolta efecte secundare, cum ar fi ulcere gastrice, osteoporoză (subțierea oaselor), creșterea în greutate, creșterea glicemiei și riscul crescut de infecție.
Azatioprina (Imuran) este un imunosupresor nesteroidian. Acționează mai lent decât corticosteroizii, producând îmbunătățiri după trei până la șase luni și, de obicei, are puține efecte secundare. Cu toate acestea, ocazional, poate produce efecte secundare grave, cum ar fi inflamația pancreasului, toxicitatea ficatului, supresia măduvei osoase și, posibil, un risc crescut de cancer.
Micofenolatul de mofetil (CellCept) este un imunosupresor relativ nou, dar până acum a demonstrat rezultate promițătoare împotriva miasteniei gravis în studiile clinice, majoritatea pacienților experimentând câștiguri de forță sau o nevoie redusă de prednison după ce a luat-o timp de câteva luni. Efectele secundare apar ocazional și sunt relativ minore, cum ar fi supărarea stomacului, simptome asemănătoare gripei, erupții cutanate și tremor.
Ciclofosfamida și ciclosporina sunt considerate eficiente împotriva miasteniei gravis, dar din cauza efectelor lor secundare sunt prescrise doar în ultimă instanță atunci când alte medicamente nu sunt eficiente.
Plasmaforeza și terapia IVIg
Plasmaforeza sau schimbul de plasmă este o procedură în care anticorpii sunt eliminați din fluxul sanguin. Poate fi utilizat pentru a trata agravarea severă a simptomelor (exacerbări) sau în pregătirea pentru intervenție chirurgicală. De obicei, doi până la trei litri de sânge sunt îndepărtați și separați în celule și plasmă (lichid). Plasma este aruncată și înlocuită cu plasmă proaspătă congelată, un produs din sânge numit albumină și/sau un substitut de plasmă împreună cu celulele sanguine colectate. Majoritatea pacienților suferă mai multe ședințe pe parcursul a două sau mai multe săptămâni. Plasmaforeza îmbunătățește simptomele miasteniei gravis în câteva zile și îmbunătățirea durează șase până la opt săptămâni. Riscurile includ tensiune arterială scăzută, amețeli, vedere încețoșată și formarea de cheaguri de sânge (tromboză).
Terapia IVIg este o injecție de anticorp nespecific (imunoglobulină) care oprește temporar producerea sistemului imunitar de proprii anticorpi.
Aceste tratamente determină ameliorarea rapidă, dar de scurtă durată de miastenie gravis și sunt utilizate mai ales până când alte medicamente intră în vigoare, înainte de intervenția chirurgicală sau pentru criza miastenică. Cu toate acestea, unii oameni primesc plasmafereză regulată sau IVIg ca supliment la medicamentele imunosupresoare.
Timectomie
Îndepărtarea chirurgicală a glandei timusului (timectomia) este recomandată pentru unii pacienți. Timusul este situat în partea superioară a pieptului sub laringe și deasupra inimii. Aproximativ 15 la sută dintre pacienții cu miastenie gravis au o tumoare a timusului (timom) și 60 la 80 la sută au mărirea anormală (hiperplazie) a timusului. Timectomia se efectuează de obicei la pacienții cu timom și la pacienții cu vârsta sub 55 de ani cu miastenia gravis generalizată. Beneficiile timectomiei se dezvoltă treptat și cele mai multe îmbunătățiri apar la ani după efectuarea procedurii, dar se crede că este singurul tratament capabil să producă remisie pe termen lung, fără medicamente.
Care este prognosticul?
Simptomele miasteniei grave progresează de obicei la severitate maximă în decurs de trei ani. După trei ani, pacienții se stabilizează sau se îmbunătățesc de obicei. Prognosticul miasteniei gravis s-a îmbunătățit semnificativ odată cu introducerea medicației imunosupresoare, majoritatea pacienților devenind lipsiți de simptome dacă sunt tratați în mod adecvat. Cu toate acestea, majoritatea pacienților trebuie să rămână pe comprimate pe viață, deoarece simptomele se întorc în general dacă opresc medicamentul.
Pot face ceva pentru a opri agravarea simptomelor?
Miastenia gravis nu poate fi prevenită, dar evitarea următoarelor declanșatoare poate ajuta pacienții să prevină exacerbările:
- Stres emoțional
- Surmenaj
- Expunerea la temperaturi extreme
- Febră
- Boală (de exemplu, infecție respiratorie, pneumonie, abces dentar)
- Niveluri scăzute de potasiu în sânge (hipokaliemie; cauzate de diuretice, vărsături frecvente)
- Medicamente (de exemplu, relaxante musculare, anticonvulsivante, anumite antibiotice, unele medicamente pentru inimă, anestezice locale, săruri de magneziu, inclusiv lapte de magnezie).
Când luați pentru prima dată un nou medicament eliberat pe bază de rețetă, este important să vă adresați medicului dumneavoastră despre posibilele sale efecte asupra miasteniei gravis. De asemenea, poate doriți să păstrați la îndemână o brățară sau un card MedicAlert pentru a informa personalul medical de urgență că aveți miastenie gravis și că anumite medicamente pot fi dăunătoare pentru dvs.
Ce cercetări se fac?
Deși tratamentele disponibile în prezent cu miastenie gravis pot menține de obicei simptomele sub control, cel puțin într-o oarecare măsură, medicamentele au adesea efecte secundare nedorite și pentru unele persoane pot fi ineficiente. Astfel, cercetătorii caută modalități de reechilibrare a sistemului imunitar prin oprirea selectivă a răspunsului imunitar dăunător, mai degrabă decât suprimarea întregului sistem imunitar. Acest lucru ar putea duce la dezvoltarea unor tratamente mai ușoare, dar mai eficiente pentru miastenie gravis.
O mulțime de cercetări sunt întreprinse pentru a înțelege de ce apar afecțiuni autoimune și cum ar putea fi tratate. În special, sume mari de bani sunt investite în investigarea unor afecțiuni autoimune mai frecvente, cum ar fi artrita și diabetul de tip 1, care pot duce la o înțelegere sporită pentru toate afecțiunile autoimune și, prin urmare, tratamentele.
Un studiu clinic a început în 2013 pentru a testa un medicament numit „Belimumab” pentru miastenie gravis. Acest medicament a fost inițial dezvoltat pentru lupus (LES). Inhibă celulele B care sunt responsabile pentru o parte a răspunsului imun normal și, de asemenea, pentru răspunsul imun supraagresiv în bolile autoimune.
Alți cercetători analizează alte aspecte ale sistemului imunitar și dacă acestea ar putea fi manipulate pentru a diminua răspunsul autoimun în miastenie gravis. Majoritatea acestor cercetări se află încă în stadiul de laborator, dar o abordare care implică o moleculă numită GM-CSF va fi testată în curând la pacienții cu miastenie gravis într-un mic studiu pilot. Mai multe informații aici.
- Înainte sau după antrenament când trebuie să luați Whey Protein Onnit Academy
- Sursă Ceai de slăbire Ceai de plante Ceai de flori de Calendula pe
- Călătoria mea de pierdere în greutate Cum am slăbit 20 kg; L-a ținut; Healthy Foodie Creations
- Ulei oral care extrage revista Registered Dental Hygienist (RDH)
- Șapte rețete islandeze ușoare pentru începători curajoși Arla UK