Sangeeta R. Kashyap
1 Institutul de endocrinologie și metabolizare, Cleveland Clinic OH 44195
Emily S. Louis
2 Departamentul de patobiologie, Institutul de cercetare Lerner, Cleveland Clinic OH 44195
3 Departamentul de nutriție, Case Western Reserve University, Facultatea de Medicină, Cleveland, OH, 44106
John P. Kirwan
2 Departamentul de patobiologie, Institutul de cercetare Lerner, Cleveland Clinic OH 44195
3 Departamentul de nutriție, Case Western Reserve University, Facultatea de Medicină, Cleveland, OH, 44106
John P Kirwan, dr., Profesor asociat de fiziologie, Departamentul de patobiologie, Institutul Lerner, 9500 Euclid Ave, Cleveland, OH 44195
Emily Louis, dr., Bursă post-doctorală în fiziologie, Departamentul de patobiologie, Institutul Lerner, 9500 Euclid Ave, Cleveland, OH 44195
Abstract
Deși persoanele cu obezitate și diabet de tip 2 sunt rezistente la insulină, insuficiența celulelor beta pancreatice este defectul de bază care distinge persoanele care dezvoltă în cele din urmă diabet. Se știe că acest proces are loc cu mult înainte de apariția hiperglicemiei. Deși datele studiilor clinice susțin eficiența modificării intensive a stilului de viață în întârzierea apariției diabetului la subiecții obezi, se știe mai puțin despre efectele și mecanismele care stau la baza intervenției chirurgicale bariatrice, în special a operației de by-pass gastric, asupra diabetului. Lucrarea în curs de evaluare clarifică rolul atât al intervenției în stilul de viață, cât și al operației de bypass gastric asupra funcției celulelor beta pancreatice și ridică întrebări cu privire la rolul pierderii în greutate față de mecanismele legate de incretină în recuperarea eșecului celulelor beta.
Se știe că pierderea modestă în greutate de 5-10% din greutatea corporală îmbunătățește diabetul prin reducerea rezistenței la insulină la persoanele obeze (5). În studiile clinice, restricția calorică, exercițiile fizice și pierderea în greutate s-au dovedit a preveni și a reduce diabetul la persoanele obeze (5,6) parțial prin atenuarea rezistenței la insulină și hiperinsulinemia ulterioară, păstrând astfel funcția celulelor beta (7,8). De asemenea, s-a demonstrat că operația de scădere în greutate, în special chirurgia de by-pass gastric, are un efect profund asupra metabolismului și poate induce remisia diabetului de tip 2 definit prin control glicemic normal, fără a fi nevoie de medicamente pentru diabet (9). Întrebările fundamentale formulate cu privire la aceste ultime observații includ: pierderea în greutate poate inversa în mod eficient disfuncția celulelor beta pancreatice? Dacă da, ce modalitate terapeutică specifică de scădere în greutate (de exemplu, stilul de viață, farmacoterapia sau intervenția chirurgicală) produce cea mai eficientă și susținută inversare a disfuncției celulelor beta pancreatice la persoanele cu diabet zaharat sau cu predispoziție către diabet?
Rezumatul metodelor și rezultatelor
Discuție/Semnificația rezultatelor
10%). Indiferent dacă aceste efecte sunt legate de reducerea lipidelor intra- sau extra-miocelulare, de mobilizarea lipidelor sau de modificări ale speciilor de lipide, cum ar fi ceramidele, toate acestea fiind legate anterior de acțiunea afectată a insulinei în obezitate, nu este în prezent clar. Sunt necesare mai multe studii precum cele ale lui Hofso pentru a identifica defectele mecaniciste specifice care sunt vizate de intervenția chirurgicală și/sau de pierderea în greutate indusă de stilul de viață.
Comentariu expert
5%, similar nivelurilor observate în studiul realizat de Hofso.
Modificările compoziției dietetice au, de asemenea, efecte profunde asupra funcției celulelor beta. Am studiat persoanele în vârstă obeză, pre-diabetice, care participă la un program de exerciții aerobice de 12 săptămâni, de intensitate moderată până la intensitate mare, în combinație cu diete izocalorice formate din carbohidrați cu indice glicemic ridicat sau scăzut (25). Ambele grupuri au pierdut
Vizualizare pe cinci ani
Cercetările viitoare în acest domeniu vor necesita studii randomizate controlate care să examineze efectele modificării intensive a stilului de viață comparativ cu diferite proceduri bariatrice asupra rezultatelor clinice la pacienții cu diabet zaharat de tip 2 în contextul obezității morbide și modeste. Studiile de fezabilitate și pilot sunt în plină desfășurare în mai multe centre. Având în vedere rolul potențial al intestinului în tratarea diabetului de tip 2, studiile viitoare vor viza manipulări (chirurgicale și/sau biochimice prin farmacoterapie și modificări ale stilului de viață) ale biologiei intestinale pentru a inversa disfuncția celulelor beta pancreatice, rezistența la insulină și riscul cardiovascular asociat diabetului. Sunt în desfășurare investigații privind metode mai puțin invazive și mai sigure pentru pierderea în greutate, care obțin eficacitate și durabilitate similare în urma intervenției chirurgicale bariatrice. În cele din urmă, trebuie luată în considerare dezvoltarea de noi medicamente care să imite efectele chirurgiei bariatrice și să producă pierderea în greutate durabilă și remisiunea diabetului de tip 2.
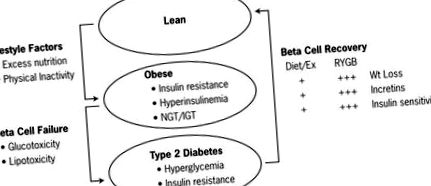
ilustrează fiziopatologia diabetului de tip 2 în contextul obezității. Excedentul caloric cronic și inactivitatea fizică duc la obezitate și rezistență la insulină. Eșecul celulelor beta este necesar în această setare pentru a determina trecerea de la obezitate/rezistența la insulină la diabetul de tip 2. Atât operația de bypass gastric Roux-en-Y (RYGB), cât și dieta/exercițiile fizice contribuie la recuperarea celulelor beta prin pierderea în greutate, restabilirea funcției incretinei și îmbunătățirea sensibilității la insulină. Evident, amploarea acestor efecte este mult mai mare în urma intervenției chirurgicale bariatrice decât intervențiile de dietă/exerciții fizice reprezentate de simbolul +.
Mulțumiri
SRK și JPK primesc sprijin subvenționat de la Institutele Naționale de Sănătate, RO1 DK089547-01 și RO1 AG12834-10 și Asociația Americană pentru Diabet. ESL a fost susținut de subvenția de formare NIH T32DK007319.
Abrevieri
| RYGB | chirurgie de bypass gastric |
| GLP-1 | glucagon ca peptida |
| GIP | polipeptidă insulinotropă dependentă de glucoză |
Note de subsol
Dezvăluirea intereselor financiare și concurente
SRK primește finanțare pentru cercetare din endo-chirurgie cu eticon. JPK primește finanțare pentru cercetare de la Nestle
Lista de referinte
Lucrările cu note speciale au fost evidențiate ca:
- Operația de scădere în greutate pentru populațiile obeze non-morbid cu diabet zaharat de tip 2 este acceptabilă
- Simptomele diabetului de tip 2 - starea inversă prin pierderea în greutate de 15 kg
- Pierderea în greutate Cum poate ajuta fructele Melinjo să gestioneze obezitatea și diabetul (studiu) - NDTV Food
- Îmbunătățirea pierderii în greutate pentru grupa sanguină O Mănâncă corect 4 Tipul tău
- Fabula și psihologia pierderii în greutate a lui Espre Hare și broasca țestoasă astăzi