Abstract
Introducere
Tuberculoza coloanei vertebrale este o formă extrapulmonară frecvent întâlnită a bolii. În țările dezvoltate, majoritatea cazurilor de tuberculoză spinală sunt observate în primul rând la imigranții din țările endemice. Deoarece epidemia de infecție cu virusul imunodeficienței umane (HIV) a provocat reapariția în toate formele de tuberculoză, este necesară o conștientizare sporită despre tuberculoza coloanei vertebrale. În ciuda apariției sale comune și a frecvenței ridicate a morbidității pe termen lung, nu există linii directoare directe pentru diagnosticul și tratamentul tuberculozei spinale. Diagnosticul precoce și tratamentul prompt sunt necesare pentru a preveni incapacitatea neurologică permanentă și pentru a reduce la minimum deformarea coloanei vertebrale. 1.2
Tuberculoza coloanei vertebrale este una dintre cele mai vechi boli cunoscute de omenire și a fost găsită la mumiile egiptene datând din 3400 î.Hr. 3 Boala este cunoscută popular ca coloana vertebrală a lui Pott. Numele își are originea în descrierea infecției tuberculoase a coloanei vertebrale de către Sir Percival Pott în monografia sa din 1779. 4 Majoritatea pacienților săi erau sugari și copii mici. Distrugerea clasică a spațiului discului și a corpurilor vertebrale adiacente, distrugerea altor elemente spinale, cifoză severă și progresivă au devenit ulterior cunoscute sub numele de boala Pott. În prezent, termenul „boala Pott/coloana vertebrală Pott” descrie infecția tuberculoasă a coloanei vertebrale, iar termenul „paraplegia Pott” descrie paraplegia rezultată din tuberculoza coloanei vertebrale.
Această revizuire se concentrează pe diferitele aspecte ale tuberculozei spinale. O revizuire amplă a literaturii publicate în limba engleză a fost efectuată utilizând bazele de date PubMed și Google Scholar. Termenii de căutare includeau tuberculoza, tuberculoza scheletică, tuberculoza coloanei vertebrale, boala Pott, paraplegia lui Pott și tuberculoza sistemului nervos central.
Epidemiologie
Tuberculoza este o boală a sărăciei care afectează mai ales adulții tineri în anii lor cei mai productivi. Riscul de a dezvolta tuberculoză este estimat a fi de 20-37 de ori mai mare la persoanele infectate concomitent cu HIV decât la cei fără infecție cu HIV. În 2009, aproximativ 1,2 milioane de cazuri noi de tuberculoză au fost raportate în rândul persoanelor care trăiesc cu HIV; 90% din aceste cazuri au fost concentrate în regiunile africane și din Asia de Sud-Est. Cel mai mare număr de decese legate de tuberculoză au fost în Africa. 5.6 Deși tuberculoza multirezistentă nu este frecventă în bolile coloanei vertebrale, au existat câteva rapoarte recente de cazuri. 7
Incidența exactă și prevalența tuberculozei spinale în majoritatea părților lumii nu sunt cunoscute. În țările cu o sarcină mare de tuberculoză pulmonară, se preconizează că incidența va fi proporțională. Aproximativ 10% dintre pacienții cu tuberculoză extrapulmonară au afectare scheletică. Coloana vertebrală este cel mai frecvent loc scheletic afectat, urmat de șold și genunchi. Tuberculoza coloanei vertebrale reprezintă aproape 50% din cazurile de tuberculoză scheletică. 8
Tuberculoza coloanei vertebrale este mai puțin frecventă în lumea occidentală. Majoritatea pacienților cu tuberculoză vertebrală din țările dezvoltate sunt imigranți din țările în care tuberculoza este endemică. Un studiu a evaluat epidemiologia tuberculozei musculo-scheletice din Regatul Unit și a fost efectuată o revizuire a datelor privind tuberculoza musculo-scheletică pe o perioadă de 6 ani. Din 1999 până în 2004, au existat 729 de pacienți cu tuberculoză. Aproximativ 8% (61) cazuri au avut afectare musculo-scheletică; aproape 50% dintre acești pacienți au avut afectare a coloanei vertebrale. Majoritatea (74%) dintre pacienți erau imigranți din subcontinentul indian. 9 În Franța, într-un sondaj efectuat în spital, incidența generală a osteomielitei vertebrale a fost estimată la 2,4/100 000. În 2002-2003, 1422 și 1425 de pacienți au fost clasificați ca fiind cert (64%), probabil (24%) și posibil. (12%) osteomielită vertebrală. Principalii agenți infecțioși raportați au fost Staphylococcus spp. (38%) și Mycobacterium tuberculosis (31%). 10 În țările endemice, tuberculoza coloanei vertebrale este mai frecventă la copii și adulți mai tineri, în timp ce boala afectează populația adultă din țările dezvoltate din vestul și Orientul Mijlociu. 9.11
Tuberculoza coloanei vertebrale la persoanele infectate cu HIV
Tuberculoza este cea mai frecventă infecție oportunistă legată de HIV la nivel mondial. 12 Într-un studiu nigerian, au fost analizate înregistrările a 1320 de pacienți infectați cu HIV. O sută treizeci și opt (10%) de pacienți au fost co-infectați cu tuberculoză. Cincizeci (36%) de pacienți coinfectați au prezentat un tip de tuberculoză extrapulmonară; 15 au avut atât tuberculoză pulmonară, cât și tuberculoză extrapulmonară. Dintre cei 35 de pacienți cu tuberculoză extrapulmonară, 14% dintre pacienți aveau tuberculoză coloanei vertebrale. 13 Un studiu din Africa de Sud a evaluat 525 dosare medicale ale tuturor pacienților văzuți pentru afecțiuni ale coloanei vertebrale, dintre care 104 (20%) aveau tuberculoză coloanei vertebrale. Aproximativ 90% dintre pacienții cu tuberculoză vertebrală au fost africani și 10% din alte rase. Incidența tuberculozei spinale a fost de aproximativ 1 și 3 la 100.000 pentru africani și, respectiv, pentru alte rase. Toți pacienții au avut antecedente de tuberculoză pulmonară. În acest studiu, 28% dintre pacienți erau seropozitivi. 14
Tuberculoza vertebrală necontiguă pe mai multe niveluri
Tuberculoza spinală necontiguă pe mai multe niveluri este o formă atipică de tuberculoză spinală care afectează două vertebre necontigue fără distrugerea corpurilor vertebrale adiacente și a discurilor intervertebrale. Până în prezent, au existat câteva rapoarte de caz recente cu implicarea a două sau mai multe vertebre necontigue. Cu toate acestea, într-un studiu, incidența tuberculozei vertebrale necontigue pe mai multe niveluri a fost observată până la 71% și o proporție mare de pacienți cu situsuri vertebrale necontigue afectate erau asimptomatice. În această analiză retrospectivă, pacienții au fost incluși dacă infecția coloanei vertebrale a fost identificată prin imagistica prin rezonanță magnetică (RMN) a coloanei vertebrale întregi și a fost confirmată ca tuberculoză printr-o combinație de histologie și microbiologie. 15 Într-un alt studiu, autorii au identificat 16 cazuri de tuberculoză spinală necontiguă dintr-o singură serie de 98 de pacienți. Majoritatea leziunilor necontigue au fost evidente pe radiologie simplă, iar tuberculoza necontiguă nu a fost asociată cu infecția cu HIV, tuberculoza multirezistentă sau cu cronicitatea bolii. 16
Patogenie și patologie
Factorii predispozanți pentru tuberculoză includ sărăcia, supraaglomerarea, analfabetismul, malnutriția, alcoolismul, abuzul de droguri, diabetul zaharat, tratamentul imunosupresor și infecția cu HIV. Aceștia sunt, de asemenea, factori predispozanți și pentru tuberculoza coloanei vertebrale. 17 În Iran, vârsta mai în vârstă, sexul masculin, dializa peritoneală cronică, detenția și infecția tuberculoasă anterioară au fost identificați ca factori de risc pentru spondilita tuberculoasă. 18 S-a demonstrat recent susceptibilitatea genetică la tuberculoza coloanei vertebrale. Un grup de muncitori a investigat asocierea dintre polimorfismul FokI din gena receptorului vitaminei D și tuberculoza coloanei vertebrale într-o populație chineză și s-a constatat că această genă este asociată cu susceptibilitatea la tuberculoza coloanei vertebrale. 19
Implicarea coloanei vertebrale este de obicei rezultatul răspândirii hematogene a M. tuberculosis în vasculatura densă a osului spongios al corpurilor vertebrale. Locul primar al infecției este fie o leziune pulmonară, fie o infecție a sistemului genito-urinar. 20–22 Răspândirea are loc fie pe cale arterială, fie pe cale venoasă. O arcadă arterială, în regiunea subcondrală a fiecărei vertebre, este derivată din arterele spinale anterioare și posterioare; această arcadă formează un bogat plex vascular. Acest plex vascular facilitează răspândirea hematogenă a infecției în regiunile paradiscale. Plexul venos paravertebral al lui Batson în vertebră este un sistem fără valve care permite fluxul liber de sânge în ambele direcții, în funcție de presiunea generată de cavitățile intra-abdominale și intratoracale în urma activităților extenuante, cum ar fi tusea. Răspândirea infecției prin sistemul venos intraosos poate fi responsabilă pentru leziunile corpului vertebral central. La pacienții cu tuberculoză vertebrală necontiguă, este din nou sistemul venos vertebral care răspândește infecția la vertebre multiple.
Tuberculoza coloanei vertebrale este inițial evidentă în porțiunea inferioară anterioară a corpului vertebral. Mai târziu se răspândește în partea centrală a corpului sau a discului. Leziunile paradiscale, anterioare și centrale sunt tipurile comune de afectare vertebrală. În leziunea centrală, discul nu este implicat, iar prăbușirea corpului vertebral produce un plan vertebral. Vertebra plana indică compresia completă a corpului vertebral. La pacienții mai tineri, discul este implicat în primul rând, deoarece este mai vascularizat. La bătrânețe, discul nu este implicat în primul rând din cauza avascularității sale legate de vârstă. În tuberculoza coloanei vertebrale, există implicarea mai multor vertebre, deoarece arterele sale segmentare se bifurcă pentru a furniza două vertebre adiacente. Răspândirea bolii sub ligamentele longitudinale anterioare sau posterioare implică mai multe vertebre contigue. Lipsa enzimelor proteolitice în infecțiile micobacteriene (în comparație cu infecțiile piogene) a fost sugerată ca fiind cauza răspândirii subligamentare a infecției. 1,2,8,17,23-26
În tuberculoza coloanei vertebrale, în mod caracteristic, există distrugerea spațiului discului intervertebral și a corpurilor vertebrale adiacente, prăbușirea elementelor coloanei vertebrale și punerea anterioară care duce la formarea caracteristică a angulației și a gibbului (deformare palpabilă din cauza implicării mai multor vertebre). Coloana superioară lombară și toracică inferioară sunt cele mai frecvent implicate locuri. Mai mult de o vertebră este de obicei afectată, iar corpul vertebral este mai frecvent afectat decât arcul posterior. 27 Distorsiunea coloanei vertebrale duce la deformări ale coloanei vertebrale (Tabelul 1).
tabelul 1
Mecanisme de paraplegie/tetraplegie în tuberculoza coloanei vertebrale
| Paraplegie cu debut precoce | |
| Presiunea mecanică | Presiunea mecanică prin resturi tuberculoase, sechestrarea osului sau a discului, abcesul, subluxația și luxațiile, colapsul concertinei și gibbul intern |
| Granulom tuberculos | Tuberculom în regiuni extradurale, intradurale sau intramedulare |
| Mielita tuberculoasă | Mai puțin frecvente. Poate implica parenchimul măduvei spinării |
| Tromboza arterei spinale | Tromboza infecțioasă a arterei spinale anterioare |
| Arahnoidita tuberculoasă | Inflamația meningeală și fibroza |
| Paraplegie cu debut tardiv | |
| Transectarea măduvei spinării prin punte osoasă | Creasta transversală a osului produsă de cifoză severă |
| Fibroza durei (pahmeningita) | Formarea unei membrane fibroase dure care înconjoară cordonul |
Paraplegia este cea mai devastatoare complicație a tuberculozei spinale. Hodgson, în lucrarea sa clasică despre paraplegia lui Pott, a clasificat paraplegia în două grupuri în funcție de activitatea infecției tuberculoase. Aceste două grupuri au fost paraplegia bolii active (paraplegia cu debut precoce) și paraplegia bolii vindecate (paraplegia cu debut tardiv).
Caracteristici clinice
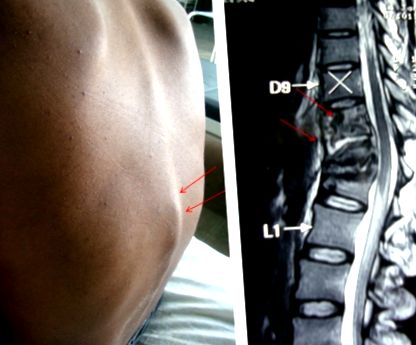
Trăsăturile clinice caracteristice ale tuberculozei spinale includ durerea locală, sensibilitatea locală, rigiditatea și spasmul mușchilor, un abces rece, gibbus și o deformare a coloanei vertebrale proeminentă. Abcesul rece se dezvoltă încet atunci când infecția tuberculoasă se extinde la ligamentele și țesuturile moi adiacente. Abcesul rece se caracterizează prin lipsa durerii și alte semne de inflamație (Fig. 1).
„Formarea Gibbus” în regiunea toraco-lombară a unui pacient cu tuberculoză coloanei vertebrale (stânga). Rezonanța magnetică prezintă tuberculoza coloanei vertebrale la T10 - T12. Tuberculoza coloanei vertebrale determină distrugerea, colapsul vertebrelor și angulația coloanei vertebrale (dreapta).
Progresia tuberculozei spinale este lentă și insidioasă. Durata totală a bolii variază de la câteva luni la câțiva ani, cu durata medie a bolii variind de la 4 la 11 luni. De obicei, pacienții solicită sfaturi numai atunci când există durere severă, deformare marcată sau simptome neurologice. 29–31
Simptomele constituționale sunt prezente în aproximativ 20-30% din cazurile de tuberculoză osteoarticulară. Caracteristicile constituționale clasice ale tuberculozei care indică prezența unei boli active sunt stare de rău, pierderea în greutate și pofta de mâncare, transpirații nocturne, creșterea temperaturii seara, dureri corporale generalizate și oboseală.
Durerile de spate sunt cel mai frecvent simptom al tuberculozei spinale. Intensitatea durerii variază de la dureri plictisitoare ușoare constante la invalidante severe. Durerea este de obicei localizată la locul implicării și este cea mai frecventă în regiunea toracică. Durerea poate fi agravată de mișcarea coloanei vertebrale, tuse și rezistență la greutate, din cauza perturbării avansate a discului și a instabilității coloanei vertebrale, a compresiei rădăcinii nervoase sau a fracturii patologice. Durerea de spate cronică, ca singurul simptom, a fost observată în 61% din cazurile de tuberculoză vertebrală. 32.33
Deficitele neurologice sunt frecvente cu implicarea regiunilor toracice și cervicale. Lăsată netratată, implicarea neurologică timpurie poate progresa până la paraplegie completă sau tetraplegie. Paraplegia poate apărea în orice moment și în orice stadiu al bolii vertebrale. Incidența raportată a deficitului neurologic în tuberculoza coloanei vertebrale variază de la 23 la 76%. 30 Nivelul de afectare a măduvei spinării determină amploarea manifestărilor neurologice. În tuberculoza coloanei vertebrale cervicale, pacienții se manifestă cu simptome de compresie a cordonului sau a rădăcinii. Cele mai vechi semne sunt durerea, slăbiciunea și amorțeala extremităților superioare și inferioare, progresând în cele din urmă spre tetraplegie. Dacă este implicată coloana toracică sau lombară, funcția extremităților superioare rămâne normală, în timp ce simptomele extremității inferioare progresează în timp, ducând în cele din urmă la paraplegie. 20 Pacienții cu compresie cauda equina din cauza leziunilor vertebrale lombare și sacrale prezintă slăbiciune, amorțeală și durere, dar au reflexe scăzute sau absente în rândul grupurilor musculare afectate. Acest lucru este în contrast cu hiperreflexia observată la compresia măduvei spinării, împreună cu afectarea vezicii urinare (sindromul cauda-ecvină).
Formarea unui abces rece în jurul leziunii vertebrale este o altă trăsătură caracteristică a tuberculozei spinale. Formarea abcesului este comună și poate crește până la o dimensiune foarte mare. Locul abcesului rece depinde de regiunea coloanei vertebrale afectate. În regiunea cervicală, puroiul se acumulează în spatele fasciei prepretebrale pentru a forma un abces retrofaringian (Fig. 2). Abcesul poate urmări până la mediastin pentru a intra în trahee, esofag sau cavitatea pleurală. Abcesul retrofaringian poate produce efecte considerabile asupra presiunii, cum ar fi disfagia, suferința respiratorie sau răgușeala vocii. În coloana toracică, abcesul rece se prezintă de obicei ca umflături paravertebrale fusiforme sau bulbice și poate produce bulgări mediastinale posterioare (Fig. 3). Abcesele reci formate la vertebrele lombare se prezintă cel mai frecvent sub formă de umflături în zona inghinală și a coapsei. Abcesul poate coborî sub ligamentul inghinal pentru a apărea pe aspectul medial al coapsei. Colectarea pusului poate urmări vasele de sânge pentru a forma un abces în regiunea gluteală dacă urmează vasele femurale sau respectiv gluteale. 1.17
- Tratamentul Stenozei Spinale; Mai multe - Recenzie RMN GRATUITĂ
- Trifecta Nutrition Review - Bun pentru Paleo Eaters și Sportivi BarBend
- Tendințe în industria alimentară și de nutriție sportivă O recenzie Critical Reviews in Food Science and
- Mancare gustoasa si sanatoasa! Recenzie la Sok Cafe, Moscova, Rusia - Tripadvisor
- The Paris Review - Blog Archive Cooking with Varlam Shalamov - The Paris Review