Anemiile microcitice hipocrome, caracterizate prin prezența în sânge circulant a celulelor roșii mai mici decât în mod normal și slab umplute cu hemoglobină, se încadrează în două categorii principale. Primul este rezultatul unei deficiențe de fier, iar al doilea este rezultatul unei producții afectate de hemoglobină; în ambele cazuri există o cantitate inadecvată de produs final în celula roșie.
Persoanele cu anemie feriprivă sunt palide, dar nu sunt icterizate. Deficiența enzimelor care conțin fier în țesuturi, dacă este suficient de mare, are ca rezultat o limbă netedă; unghii fragile, aplatizate; și părul fără luciu. Sub denumirea de cloroză, acest tip de anemie a fost menționat în literatura populară și descris în picturi, în special în cele ale maeștrilor olandezi, până în secolul al XX-lea. Deși nu este neapărat mai puțin frecvent acum, nu există nicio îndoială că este mai puțin severă în Europa și America de Nord decât a fost odinioară. Singurul tratament necesar este administrarea orală de săruri de fier într-o formă plăcută, cum ar fi sulfatul feros.
Celulele roșii mici din sânge slab umplute cu hemoglobină sunt caracteristice unei tulburări ereditare de formare a hemoglobinei, talasemia, care este comună în rândul popoarelor mediteraneene și este discutată mai jos. Cu excepția deficitului de fier și a talasemiei, anemia microcitară hipocromă este rară. Se observă în anemia care răspunde la vitamina B6 (piridoxină), unde anemia rezultă probabil dintr-o defecțiune metabolică în sinteza porțiunii hem a hemoglobinei. Anemia sideroblastică, caracterizată prin prezența în măduva osoasă a globulelor roșii nucleate, al cărei nucleu este înconjurat de un inel de granule de fier (sideroblaste inelate) și de o proporție de celule roșii mici, palide din sânge, este de necunoscut cauză și dificil de tratat.
Anemii hemolitice
Distrugerea celulelor roșii într-un ritm substanțial mai mare decât în mod normal, dacă nu este compensată de producția accelerată de celule roșii, provoacă anemie hemolitică. Creșterea distrugerii eritrocitelor este recunoscută prin demonstrarea unor cantități crescute de produse pigmentare ale distrugerii lor, cum ar fi bilirubina și urobilinogenul, în plasma sanguină, urină și fecale și prin dovezi ale eritropoiezei accelerate, cum ar fi creșterea numărului de celule tinere (reticulocite) în sânge. Când distrugerea celulelor sanguine este extrem de rapidă sau apare în vasele de sânge, hemoglobina liberă se găsește în urină (hemoglobinurie). Tratamentul variază în funcție de cauza anemiei hemolitice.
Există două cauze principale ale anemiei hemolitice: (1) eritrocite defect în mod inerent și (2) un mediu ostil eritrocitelor. Anomaliile din interiorul celulei roșii sunt de obicei congenitale și ereditare. Acestea sunt exemplificate de boli în care membrana celulară este slăbită, metabolismul celular este defect sau hemoglobina este anormală.
Sferocitoza ereditară este cea mai frecventă boală care implică membrana eritrocitară. Se caracterizează prin prezența eritrocitelor care apar mici, se colorează dens pentru hemoglobină și arată aproape sferic. Astfel de celule sunt fragile mecanic și se umflă ușor și se sparg în soluție de sare diluată. În organism, acestea se separă atunci când sunt private de accesul gratuit la glucoza plasmatică. Anomalia este agravată de tendința ca celulele să rămână mai mult decât de obicei în splină datorită formei lor sferoidale. Defectul corpuscular poate apărea dacă este moștenit de la oricare dintre părinți (este cauzat de o genă dominantă). Anemia variază ca severitate. Poate fi atât de ușoară încât să treacă neobservată ani de zile, dar poate deveni brusc severă - de exemplu, atunci când o infecție respiratorie incidentă suprimă pe scurt producția accelerată de celule roșii necesare pentru a atinge rata crescută constantă a distrugerii lor. Se știe că parvovirusul provoacă această întrerupere tranzitorie a eritropoiezei, iar dezvoltarea anemiei severe în aceste condiții se numește criză aplastică. Îndepărtarea splinei, care este întotdeauna mărită, vindecă anemia prin eliminarea locului de sechestrare și distrugere a globulelor roșii, dar nu împiedică transmiterea ereditară a bolii.
Anemia hemolitică poate rezulta și ca o consecință a unui mediu ostil celulei roșii. Anumiți agenți chimici distrug celulele roșii ori de câte ori sunt date cantități suficiente (de exemplu, fenilhidrazină); altele sunt dăunătoare numai persoanelor ale căror celule roșii sunt sensibile la acțiunea agentului. Un număr de medicamente toxice sunt oxidanți sau sunt transformați în substanțe oxidante în organism. Vătămarea poate fi accidentală, ca și în cazul ingestiei de mingi de molii (naftalină) la copii, sau poate fi efectul nedorit al unui medicament utilizat terapeutic. Sensibilitatea individuală este de mai multe feluri. Unii pacienți sunt susceptibili la medicamente oxidante, cum ar fi compușii antimalarici menționați mai sus. Acest lucru se poate atribui unei deficiențe moștenite legate de sex a enzimei G-6-PD. În alte cazuri, sensibilitatea este pe bază imunologică (de exemplu, anemia hemolitică cauzată de administrarea de penicilină sau chinidină). Anemia se dezvoltă rapid în câteva zile și poate fi fatală fără transfuzii.
Un tip de anemie hemolitică recunoscut de mult este cel asociat cu transfuzia de celule roșii incompatibile. Anticorpii împotriva substanțelor alfa și beta-isoaglutinină, care apar în mod natural în sânge, distrug celulele roșii donatoare atunci când sângele incompatibil este dat prin transfuzie. Pe lângă cele mai cunoscute grupe sanguine - A, B și O - există și alte grupuri la care o persoană poate dezvolta anticorpi care vor provoca reacții de transfuzie. Grupurile rhesus (Rh) și Kell sunt exemple. În eritroblastoză fetală (boală hemolitică a nou-născutului), distrugerea sângelui fetal de către cel al mamei se poate datora incompatibilității Rh sau ABO. Evenimentele care au loc sunt, mai întâi, trecerea globulelor roșii incompatibile de la făt în circulația mamei printr-o ruptură a vaselor de sânge placentare, apoi dezvoltarea anticorpilor la mamă și, în cele din urmă, trecerea acestor anticorpi în făt, cu hemoliză, anemie și icter.
O formă de anemie hemolitică, care este relativ frecventă, depinde de formarea de anticorpi în corpul pacientului împotriva propriilor sale celule roșii (anemie hemolitică autoimună). Acest lucru poate apărea în asociere cu prezența anumitor boli, dar este adesea văzut fără alte boli. Se consideră că prinderea celulelor roșii de către splină depinde de faptul că, atunci când sunt aduse în contact cu celulele reticuloendoteliale, celulele roșii acoperite cu anticorp incomplet (nonhemolitic) aderă, devin sferice, sunt ingerate (fagocitate) și se descompun.
Astfel de anemii pot fi severe, dar pot fi adesea controlate prin administrarea de adrenocorticosteroizi (care interferează cu procesul distructiv) și prin tratamentul bolii de bază, dacă există una. În numeroase cazuri, splenectomia - îndepărtarea splinei - este necesară și este de obicei parțial sau total eficientă în ameliorarea anemiei. Eficacitatea splenectomiei este atribuită îndepărtării organului în care celulele roșii, acoperite cu anticorpi, sunt prinse și distruse selectiv.
Alte varietăți de anemie hemolitică includ cea asociată cu traume mecanice, cum ar fi cea produsă de impactul celulelor roșii asupra valvelor cardiace artificiale, căldură excesivă și agenți infecțioși (de exemplu, organismul care provoacă malarie).
Talasemie și hemoglobinopatii
Hemoglobina este compusă dintr-un compus porfirinic (hem) și globină. Hemoglobina normală pentru adulți (Hb A) constă din globină care conține două perechi de lanțuri polipeptidice, alfa (α) și beta (β). O fracțiune minoră a hemoglobinei normale pentru adulți este formată din Hb A2, care conține lanțuri α- și delta- (δ-). O hemoglobină diferită (Hb F) este prezentă în viața fetală și posedă o pereche din aceleași lanțuri α ca și Hb A, dar al doilea set conține lanțuri gamma- (γ-). În hemoglobina normală, ordinea în care aminoacizii se succed în lanțul polipeptidic este întotdeauna exact aceeași. Anomaliile din lanțurile de globină pot duce la boli.
În talasemie, se crede că o mutație genetică primară are ca rezultat reducerea ratei la care sunt fabricate lanțurile α-, β- sau δ, lanțurile fiind altfel normale. Deficiența relativă a unei perechi de lanțuri și dezechilibrul rezultat al perechilor de lanțuri duc la producerea ineficientă a celulelor roșii din sânge, la producția deficitară de hemoglobină, la microcitoză (celule mici) și la distrugerea celulelor roșii (hemoliză). În anemia falciformă și în alte anomalii ale hemoglobinei (hemoglobinopatia), înlocuirea unui aminoacid cu altul într-un anumit loc din lanț este cauza principală. Înlocuirea valilului cu glutamil în poziția a șasea a lanțului β, de exemplu, are ca rezultat formarea Hb S (hemoglobina bolii falciforme) în locul Hb A. Această variantă a hemoglobinei este moștenită ca trăsătură recesivă mendeliană. . Astfel, dacă un singur părinte transmite gena pentru Hb S, descendenții moștenesc trăsătura, dar sunt răniți relativ puțin; celulele roșii conțin mai mult Hb A decât Hb S. Dacă trăsătura este moștenită de la ambii părinți, hemoglobina predominantă în celula roșie este Hb S; consecința este boala gravă și uneori fatală anemia falciformă.
De la prima caracterizare a naturii Hb S de către chimistul american Linus Pauling și asociații săi în 1949, au fost identificate peste 100 de variante de hemoglobine. Din fericire, majoritatea variantelor de hemoglobină nu sunt suficient de afectate pentru a-și modifica funcția și, prin urmare, nu apare nicio boală observabilă.
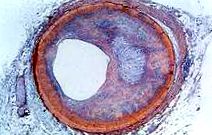
Anemia falciformă (vezi figura) apare aproape exclusiv la persoanele de origine africană. Cel puțin 8% dintre americanii negri poartă trăsătura celulelor secera. Boala propriu-zisă este mai puțin frecventă (aproximativ 1 din 500 de americani negri). În această stare, majoritatea celulelor roșii dintr-un eșantion de sânge proaspăt arată în mod normal - discoidale - până când sunt lipsite de oxigen, când apar formele caracteristice în formă de seceră sau semilună cu extremități asemănătoare firului. Reexpunerea la oxigen provoacă o revenire imediată la forma discoidală. Anemia falciformă se caracterizează prin anemie cronică severă punctată de crize dureroase, aceasta din urmă datorită blocării paturilor capilare în diferite organe de către mase de celule roșii secerate. Acest lucru dă naștere la febră și dureri episodice în piept, abdomen sau articulații care sunt dificil de distins de efectele altor boli. În timp ce numeroasele complicații ale bolii pot fi tratate și ameliorate de durere, nu există niciun tratament care să inverseze sau să prevină procesul actual de seceriș.
Talasemia (greacă: „sânge de mare”) se numește așa pentru că a fost descoperită pentru prima dată printre popoarele din jurul Mării Mediterane, printre care incidența sa este mare. Talasemiile sunt un alt grup de tulburări moștenite în care unul sau mai multe dintre lanțurile polipeptidice ale globinei sunt sintetizate defectiv. Talasemia este acum cunoscută și ca fiind frecventă în Thailanda și în alte părți din Orientul Îndepărtat. Celulele roșii în această stare sunt neobișnuit de plate, cu zone de colorare centrale și din acest motiv au fost numite celule țintă. În forma ușoară a bolii, talasemia minoră, există de obicei doar o anemie ușoară sau deloc, iar speranța de viață este normală. Talasemia majoră (anemia Cooley) se caracterizează prin anemie severă, mărirea splinei și deformări ale corpului asociate cu expansiunea măduvei osoase. Acesta din urmă reprezintă, probabil, un răspuns la necesitatea unei producții de celule roșii foarte accelerată de către precursorii eritrocitari genetic deficienți, care sunt relativ ineficienți în producerea eritrocitelor mature. Anemia este atât de severă încât transfuziile sunt deseori necesare; cu toate acestea, acestea au doar o valoare temporară și conduc la fier excesiv în țesuturi odată cu defectarea celulelor roșii transfuzate. Splina mărită poate agrava și mai mult anemia prin gruparea și captarea celulelor roșii circulante. Splenectomia poate ameliora parțial anemia, dar nu vindecă boala.
Defectul în talasemie poate implica lanțurile β ale globinei (β-talasemia), lanțurile α (α-talasemia), lanțurile ((δ-talasemia) sau ambele sinteze ale lanțului δ și β. În ultima (δ-β-talasemie), concentrațiile de Hb F sunt de obicei considerabil crescute, deoarece numărul de lanțuri β disponibile pentru a se combina cu lanțurile α este limitat și sinteza lanțului γ nu este afectată. Beta-talasemia cuprinde majoritatea tuturor talasemiei. O serie de mecanisme genetice explică producția afectată a lanțurilor β, toate rezultând în aprovizionări inadecvate de ARN mesager (ARNm) disponibile pentru sinteza corectă a lanțului β la ribozom. În unele cazuri nu se produce ARNm. Cele mai multe defecte au legătură cu producerea și procesarea ARN-ului din gena β; în α-talasemie, în schimb, gena însăși este ștearsă. În mod normal, există două perechi de gene α, iar severitatea anemiei este determinată de numărul șters. Deoarece toate hemoglobinele normale conțin lanțuri α, nu există o creștere a Hb F sau Hb A1. Lanțurile non-α suplimentare se pot combina în tetrameri pentru a forma β4 (hemoglobina H) sau γ4 (hemoglobina Bart). Acești tetrameri sunt ineficienți în furnizarea de oxigen și sunt instabili. Moștenirea deficienței unei perechi de gene de la ambii părinți are ca rezultat moartea fetală intrauterină sau boala severă a nou-născutului.
În majoritatea formelor de anomalie a hemoglobinei, apare doar o singură substituție de aminoacizi, dar pot exista combinații de anomalii ale hemoglobinei sau o anomalie a hemoglobinei poate fi moștenită de la un părinte și talasemia de la celălalt. Astfel, secera-talasemia și Hb E-talasemia sunt relativ frecvente.
O defecțiune a hemoglobinei anormale poate duce la eritrocitemie sau supraproducție de celule roșii. În aceste cazuri există o afinitate crescută a oxigenului, limitând livrarea adecvată de oxigen către țesuturi și stimulând astfel măduva osoasă pentru a crește producția de celule roșii. În alte cazuri, fierul din hem poate exista în starea oxidată sau ferică (Fe 3+) și, prin urmare, nu se poate combina cu oxigenul pentru a-l transporta în țesuturi. Acest lucru are ca rezultat o culoare albăstruie a pielii și a membranelor mucoase (cianoză). Anomalia din molecula de globină care explică acest lucru se află de obicei într-o zonă a moleculei numită buzunar hem, care în mod normal protejează fierul împotriva oxidării, în ciuda faptului că oxigenul este transportat în acest loc.
- Boala osoasă - Boala osoasă metabolică Britannica
- Relația cauză-efect între hiperfibrinogenemie și boala vasculară Blood American Society of
- Boala Behcet Simptome, cauze; Tratament
- Behçet; Tratamentul bolii, sfaturi privind stilul de viață și cauzele
- Consumul de cofeină poate extinde speranța de viață a persoanelor cu boli de rinichi - ScienceDaily