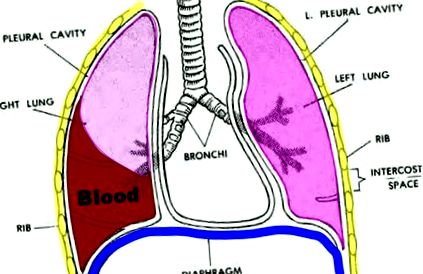
Hemotoraxul este o colecție de sânge din spațiul dintre peretele toracic și plămân (cavitatea pleurală). Un hemotorax este uneori definit de lichidul pleural cu un hematocrit> 50% din hematocritul din sânge. Dacă un hemotorax apare concomitent cu un pneumotorax (plămânul prăbușit), atunci este denumit hemopneumotorax.
Un hemotorax de tensiune se referă la hemotorax care rezultă din sângerări masive intratoracale, provocând compresie pulmonară ipsilaterală și deplasare mediastinală 1) .
Sunați la numărul de servicii locale de urgență pentru o ambulanță dacă aveți:
- Orice vătămare gravă a pieptului
- Dureri în piept sau dificultăți de respirație
Mergeți la camera de urgență sau apelați numărul de urgență local dacă aveți:
- Amețeli, amețeli, febră și tuse sau senzație de greutate în piept
- Dureri severe de piept, gât, maxilar, umăr sau braț
- Dificultăți severe de respirație
Hemotorax tensional
Un hemotorax de tensiune se referă la hemotorax care exercită un efect de masă considerabil. Deseori rezultă din hemoragia intratoracică masivă și cauzează adesea compresie pulmonară ipsilaterală și deplasare mediastinală 2) .
Figura 1. Hemotorax
Hemotorax vs Pneumotorax
Un pneumotorax este un plămân prăbușit. Un pneumotorax apare atunci când aerul se scurge în spațiul (cavitatea pleurală) dintre plămânul și peretele toracic. Acest aer împinge exteriorul plămânului și îl face să se prăbușească, astfel încât plămânul nu se poate extinde la fel de mult ca în mod normal atunci când respirați. În majoritatea cazurilor, doar o porțiune din plămân se prăbușește.
Un pneumotorax poate fi cauzat de o leziune toracică penetrantă sau penetrantă (de exemplu, împușcare sau cuțit rănit în piept, fractură de coaste), anumite proceduri medicale sau deteriorarea bolii pulmonare subiacente. În unele cazuri, un plămân prăbușit este cauzat de vezicule de aer (bule) care se deschid, trimitând aer în spațiul din jurul plămânului. Acest lucru poate rezulta din modificări ale presiunii aerului, cum ar fi scufundările sau călătoriile la o altitudine mare. Sau pneumotoraxul poate apărea fără un motiv evident.
Persoanele înalte, slabe și fumătorii sunt mai expuse riscului de pneumotorax.
Bolile pulmonare pot crește, de asemenea, șansa de a obține un pneumotorax. Acestea includ:
- Astm
- Boala pulmonară obstructivă cronică (BPOC)
- Fibroză chistică
- Tuberculoză
- Tuse convulsivă
Simptomele includ de obicei dureri bruste de piept și dificultăți de respirație. În unele ocazii, un plămân prăbușit poate fi un eveniment care pune viața în pericol.
Tratamentul pentru un pneumotorax implică de obicei introducerea unui tub flexibil sau ac între coaste pentru a elimina excesul de aer. Cu toate acestea, un pneumotorax mic se poate vindeca singur.
Figura 2. Pneumotorax
Cauzele pneumotoraxului
Un pneumotorax poate fi cauzat de:
- Rănirea toracică. Orice leziune contondentă sau penetrantă a pieptului poate provoca colapsul pulmonar. Unele leziuni pot apărea în timpul agresiunilor fizice sau al accidentelor auto, în timp ce altele pot apărea în mod accidental în timpul procedurilor medicale care implică introducerea unui ac în piept.
- Boala pulmonară. Țesutul pulmonar deteriorat este mai probabil să se prăbușească. Afectarea pulmonară poate fi cauzată de multe tipuri de boli subiacente, inclusiv boala pulmonară obstructivă cronică (BPOC), fibroza chistică și pneumonia.
- Blistere de aer rupte. Pe partea superioară a plămânului se pot dezvolta mici vezicule de aer (bule). Uneori, aceste bule izbucnesc - permițând scurgerea aerului în spațiul care înconjoară plămânii.
- Ventilatie mecanica. Un tip sever de pneumotorax poate apărea la persoanele care au nevoie de asistență mecanică pentru a respira. Ventilatorul poate crea un dezechilibru al presiunii aerului în piept. Plămânul se poate prăbuși complet.
Factori de risc pentru pneumotorax
Factorii de risc pentru un pneumotorax includ:
- Sexul tău. În general, bărbații au mult mai multe șanse de a avea pneumotorax decât femeile.
- Fumat. Riscul crește odată cu durata și numărul de țigări fumate, chiar și fără emfizem.
- Vârstă. Tipul de pneumotorax cauzat de vezicule de aer rupte este cel mai probabil să apară la persoanele cu vârste cuprinse între 20 și 40 de ani, mai ales dacă persoana este foarte înaltă și subponderală.
- Genetica. Anumite tipuri de pneumotorax par să ruleze în familii.
- Boala pulmonară. A avea o boală pulmonară subiacentă - în special boala pulmonară obstructivă cronică (BPOC) - face ca plămânul prăbușit să fie mai probabil.
- Ventilatie mecanica. Persoanele care au nevoie de ventilație mecanică pentru a-și ajuta respirația prezintă un risc mai mare de pneumotorax.
- Pneumotoraxul anterior. Oricine a avut un pneumotorax are un risc crescut de altul, de obicei în termen de unu până la doi ani de la primul.
Pneumotorax smptoms
Principalele simptome ale unui pneumotorax sunt durerea bruscă a pieptului și dificultăți de respirație. Dar aceste simptome pot fi cauzate de o varietate de probleme de sănătate, iar unele pot pune viața în pericol. Dacă durerea toracică este severă sau respirația devine din ce în ce mai dificilă, solicitați imediat asistență de urgență.
Simptomele frecvente ale unui plămân prăbușit includ:
- Durere ascuțită în piept sau umăr, agravată de o respirație profundă sau o tuse
- Respirație scurtă
- Flăcări nazale (din cauza respirației dificile)
Un pneumotorax mai mare provoacă simptome mai severe, inclusiv:
- Culoarea albăstruie a pielii din cauza lipsei de oxigen (cianoză)
- Presiune pe piept
- Amețeală și aproape leșin
- Oboseala usoara
- Ritm cardiac rapid
- Șoc și prăbușire
Complicațiile pneumotoraxului
Multe persoane care au avut un pneumotorax pot avea altul, de obicei în decurs de unu până la doi ani de la primul. Uneori, aerul poate continua să scurgă dacă deschiderea din plămâni nu se va închide. Poate fi necesară o intervenție chirurgicală pentru a închide scurgerea de aer.
Șoc, dacă există leziuni grave sau infecții, inflamație severă sau se dezvoltă lichid în plămâni.
Diagnosticul pneumotoraxului
Furnizorul dvs. de asistență medicală vă va asculta respirația cu un stetoscop. Dacă aveți un plămân prăbușit, sunetele de respirație scăzute sau nu există sunete de respirație pe partea afectată. Este posibil să aveți și tensiune arterială scăzută.
Testele care pot fi comandate includ:
- Gazele arteriale din sânge și alte analize de sânge
- Raze x la piept
- CT dacă se suspectează alte leziuni sau afecțiuni
- Electrocardiogramă
Un pneumotorax este, în general, diagnosticat folosind o radiografie toracică. În unele cazuri, poate fi necesară o tomografie computerizată (CT) pentru a furniza imagini mai detaliate. Scannerele CT combină imagini cu raze X luate din mai multe direcții diferite pentru a produce vederi transversale ale structurilor interne.
Tratamentul pneumotoraxului
Scopul tratamentului unui pneumotorax este de a ameliora presiunea asupra plămânilor, permițându-i să se extindă din nou. În funcție de cauza pneumotoraxului, un al doilea obiectiv poate fi prevenirea recidivelor. Metodele pentru atingerea acestor obiective depind de severitatea colapsului pulmonar și, uneori, de starea generală de sănătate.
Observare
Dacă doar o mică parte a plămânului este prăbușită, medicul dumneavoastră vă poate monitoriza pur și simplu starea cu o serie de raze X în piept, până când aerul în exces este complet absorbit și plămânii s-au re-extins. În mod normal, durează o săptămână sau două. Oxigenul suplimentar poate accelera procesul de absorbție.
Inserarea acului sau a tubului toracic
Dacă s-a prăbușit o zonă mai mare a plămânilor, este probabil ca un ac sau un tub toracic să fie folosit pentru a elimina excesul de aer.
Acul sau tubul gol este introdus între coaste în spațiul plin de aer care apasă pe plămânul prăbușit. Cu acul, se atașează o seringă, astfel încât medicul să poată extrage excesul de aer - la fel ca o seringă pentru a extrage sângele dintr-o venă. Un tub toracic poate fi atașat la un dispozitiv de aspirație care elimină continuu aerul din cavitatea toracică.
Interventie chirurgicala
Dacă un tub toracic nu vă rezolvă pneumotoraxul, poate fi necesară o intervenție chirurgicală pentru a închide scurgerea de aer. În majoritatea cazurilor, intervenția chirurgicală poate fi efectuată prin incizii mici, utilizând o cameră mică din fibră optică și instrumente chirurgicale înguste, cu mâner lung. Chirurgul va căuta bula care se scurge și o va închide.
În unele cazuri, o substanță poate fi utilizată pentru a irita țesuturile din jurul plămânului, astfel încât acestea să se lipească și să etanșeze eventualele scurgeri. Rareori, chirurgul va trebui să facă o incizie mai mare între coaste pentru a obține un acces mai bun la scurgeri de aer multiple sau mai mari.
Prognosticul pneumotoraxului
Dacă aveți un plămân prăbușit, este mai probabil să aveți altul în viitor dacă:
- Sunt înalți și subțiri
- Continuă să fumezi
- Am avut doi plămâni prăbușiți în trecut
Cât de bine vă descurcați după ce ați prăbușit plămânul depinde de ce l-a provocat.
Cauzele hemotoraxului
Cea mai frecventă cauză a hemotoraxului este traumele penetrante sau contondente la nivelul pieptului (hemotoraxul traumatic) 3) .
Un hemotorax poate rezulta și fără traume și, în aceste situații, este denumit hemotorax spontan. Acest lucru poate apărea în setarea 4):
Prevenirea hemotoraxului
Folosiți măsuri de siguranță (cum ar fi centurile de siguranță) pentru a evita rănirea. În funcție de cauză, hemotoraxul nu poate fi prevenit.
Semne și simptome ale hemotoraxului
Simptomele hemotoraxului includ:
- Anxietate
- Dureri în piept
- Tensiune arterială scăzută (șoc)
- Piele palidă, răcoroasă și strălucitoare
- Ritm cardiac rapid
- Respirație rapidă, superficială
- Nelinişte
- Respirație scurtă
Hemotorax posibilele complicații
Complicațiile hemotoraxului pot include:
- Plămânul prăbușit sau pneumotoraxul, ducând la insuficiență respiratorie (incapacitatea de a respira corect, asigură organismului suficient oxigen și elimină dioxidul de carbon)
- Fibroza sau cicatrizarea membranelor pleurale și a țesutului pulmonar subiacent
- Infecția lichidului pleural (empiem)
- Pneumonie
- Șoc și moarte în circumstanțe severe
Diagnosticul hemotoraxului
Furnizorul dvs. de asistență medicală vă va asculta respirația cu un stetoscop. Dacă aveți un hemotorax, există o scădere a sunetelor respirației sau a absenței sunetelor respirației pe partea afectată.
Semnele sau descoperirile hemotoraxului pot fi observate la următoarele teste:
- Raze x la piept
- Scanare CAT sau CT
- Analiza lichidului pleural (adesea foarte sângeroasă sau nuanțată de sânge)
- Toracenteza (drenarea lichidului pleural printr-un ac sau cateter)
Radiografie simplă
Aspectul radiografic toracic al unui hemotorax mare poate fi similar cu cel al revărsării pleurale. Poate fi aproape imposibil să se diferențieze un hemotorax de alte cauze ale revărsărilor pleurale.
Ecografie
Poate avea o sensibilitate foarte mare (92%), specificitate (100%) valori predictive pozitive (100%) și valori predictive negative (98%) în detectarea unui hemotorax în contextul traumei precedente 2.
Scanare CT
Scanarea CT este utilă pentru determinarea naturii lichidului pleural în contextul traumei prin evaluarea valorii de atenuare. Sângele din spațiul pleural are de obicei o atenuare de 35-70 HU 7). Măsurarea atenuării lichidului pleural ar trebui să fie de rutină în interpretarea CT traumatismului toracic pentru a distinge fluidul simplu de sângele acut.
În contextul traumei, pot exista și alte caracteristici auxiliare, cum ar fi contuziile pulmonare și lacerațiile.
Tratamentul hemotoraxului
Strategia exactă de management va depinde de cauza principală. În general, opțiunile de gestionare a hemotoraxului includ:
- drenaj pentru terapia simptomatică
Pentru un hemotorax coagulat opțiunile includ:
- chirurgie toracoscopică asistată video (TVA)
- terapie fibrinolitică intrapleurală
Scopul tratamentului este de a stabiliza persoana, de a opri sângerarea și de a elimina sângele și aerul din spațiul pleural.
- Un tub toracic este introdus prin peretele toracic între coaste pentru a scurge sângele și aerul.
- Este lăsat pe loc și atașat la aspirație timp de câteva zile pentru a re-extinde plămânul.
Dacă un tub toracic singur nu controlează sângerarea, poate fi necesară o intervenție chirurgicală (toracotomie) pentru a opri sângerarea.
Cauza hemotoraxului va fi, de asemenea, tratată. Este posibil ca plămânul de bază să se fi prăbușit. Acest lucru poate duce la dificultăți de respirație. La persoanele care au avut o vătămare, drenajul tubului toracic poate fi tot ceea ce este necesar. Este posibil ca intervenția chirurgicală să nu fie necesară.
La ce să ne așteptăm la serviciul de urgență
Medicul dumneavoastră va măsura și monitoriza semnele vitale ale persoanei, inclusiv temperatura, pulsul, frecvența respirației și tensiunea arterială. Simptomele vor fi tratate după cum este necesar. Persoana poate primi:
- Suport pentru respirație - Aceasta poate include oxigen, intubație endotraheală (tub prin nas sau gură în trahee) și ventilator (aparat de respirație)
- Analize de sânge și posibilă transfuzie de sânge
- Tub toracic (tub prin piele și mușchi între coaste în spațiul din jurul plămânilor) dacă există colaps pulmonar
- Scanare CAT/CT
- Analiza lichidului pleural (lichidul este adesea foarte sângeros sau nuanțat de sânge)
- ECG/ECG
- Fluide administrate prin venă (IV)
- Medicamente pentru tratarea simptomelor
- Raze X de piept și abdomen sau alte părți ale corpului dacă există leziuni suplimentare
Tub toracic hemotorax
Un tub toracic, cunoscut și sub numele de tub toracostomic, este un tub flexibil care poate fi introdus prin peretele toracic între coaste în spațiul pleural.
Medicii folosesc un tub toracic pentru a crea presiune negativă în cavitatea toracică și pentru a permite re-expansiunea plămânilor. Un tub toracic ajută la îndepărtarea aerului (pneumotorax), a sângelui (hemotorax), a lichidului (revărsat pleural sau hidrotorax), chyle (chilotorax) sau purulență (empiem) din spațiul intratoracic 8). Există alte utilizări pentru un tub toracic care nu sunt la fel de frecvente și rareori indicate. De obicei pentru o tensiune pneumotorax ac decompresia are loc mai întâi și plasarea tubului toracic urmează rapid după ce pacientul se stabilizează de la decompresie.
Dacă tubul toracic este plasat pentru hemotorax traumatic, indicațiile pentru o toracotomie includ o ieșire sanguină inițială de 1500 cc sau o medie de 200 cc/oră timp de 4 ore consecutive 9) .
Pentru hemotoraxul retras post-traumatic, literatura se îndreaptă către o intervenție chirurgicală toracică video asistată timpurie (TVA) în cazul în care gestionarea tubului toracostomiei eșuează 10). Unele dintre opțiunile de management au inclus plasarea unui al doilea tub toracic versus administrarea de tPA prin tub, dacă credeți că hemotoraxul s-a transformat într-un cheag 11). Unii chirurgi traumatici sau CT duc pacienții direct la chirurgie toracică video-asistată (TVA) dacă există un hemotorax reținut după primul tub de toracostomie 12) .
Tuburile pentru piept sunt de obicei fabricate din PVC sau silicon 13). Acestea variază de la 6 francezi la 40 francezi. Majoritatea sunt fenestrate de-a lungul părților laterale ale capătului de inserție, iar tuburile au o bandă radiopacă. După plasare, capătul distal al tubului este conectat la un sistem pleura-evac. Există trei camere ale unei pleure-evac: camera de aspirație, camera de etanșare a apei și camera de colectare. Camera de etanșare a apei acționează ca o supapă unidirecțională care permite aerului să iasă din gravitație, dar nu să intre din nou în cavitatea toracică 14) .
Prognosticul hemotoraxului
Rezultatul depinde de cauza hemotoraxului, de cantitatea de pierderi de sânge și de cât de repede se administrează tratamentul.
În cazul unei traume majore, rezultatul va depinde de gravitatea leziunii și de rata sângerării.
- Huntington WV Gastroenterolog Medici - Boala Crohn Semne timpurii, simptome, dietă, cauze,
- Hidronefroză; Cauze, simptome, tratament; Prevenirea
- Hipertricoza - Simptome, cauze, tratament; Prevenirea RichFeel
- Hidronefroza Cauze, simptome și diagnostic
- Hipopituitarismul Cauze, simptome și tratament