1 asistentă absolventă, instituție educațională tehnologică din Creta
2 profesor asistent, Departamentul de asistență medicală, instituția educațională tehnologică din Creta
3 Consultant principal, Departamentul de Nefrologie, Spitalul Universitar din Heraklion, Creta
4 Lector, Departamentul de asistență medicală, instituția de învățământ tehnologic din Creta
5 profesor asistent, MD, Departamentul de asistență medicală, instituția educațională tehnologică din Creta
* Autor corespondent: Tzanakaki Eleftheria
8 Korai p. Glyka Nera- Attiki
Tel: +306981956398
E-mail: [e-mail protejat]
Abstract
Cuvinte cheie
Pacienți renali, dializă, boli renale cronice
Introducere
Funcția majoră a rinichiului este filtrarea și secreția produselor finale ale metabolismului și excesul de electroliți. Eșecul permanent al rinichiului de a-și îndeplini funcțiile se numește boală renală cronică (ERC) și eșecul de a susține viața, se numește boală renală în stadiu final (ESRD) [1,2].
Cele mai frecvente cauze ale CKD sunt nefropatia diabetică, hipertensiunea, glomerulonefritidele, nefritele interstițiale, pielonefrita, bolile renale polichistice, nefropatia obstructivă. CKD poate fi, de asemenea, rezultatul final al leziunilor renale acute netratate (AKI) cauzate de infecții, medicamente, substanțe toxice metale grele, inclusiv plumb, cadmiu, mercur și crom [3-6].
Selectarea modalității terapiei de substituție renală (RRT) depinde de caracteristicile fizice și socio-demografice ale pacientului. Transplantul renal (RT) este cea mai bună opțiune RRT, deoarece asigură o calitate mai bună a vieții și o supraviețuire mai lungă; cu toate acestea, din cauza deficitului de transplanturi, dializa peritoneală (PD) și în principal hemodializa (HD) sunt aplicate în majoritatea cazurilor [1].
Este bine cunoscut faptul că pacienții cu RRT prezintă un risc mai mare de complicații și un prognostic mai slab în comparație cu pacienții cu aceleași comorbidități, dar nu cu RRT. Mulți dintre acești oameni prezintă și alte comorbidități și prezintă adesea simptome nespecifice, cum ar fi stare de rău și oboseală [4,6,7].
Complicațiile RRT variază în funcție de tipul selectat de terapie. Pacienții cu HD prezintă adesea episoade hipotensive, crampe musculare, mâncărime, aritmii și răspunsuri anafilactice în timpul ședințelor. De asemenea, ele dezvoltă deseori infecții și bacteriemie datorită diferitelor intervenții și imunosupresiei asociate cu CKD. În cele din urmă, un procent ridicat de internări în spital apare din cauza disfuncției accesului vascular [1]. Pacienții cu PD prezintă adesea episoade de peritonită care pot duce la disfuncție a membranei peritoneale și eventual transferul pacientului la HD [8-12]. Pe de altă parte, pacienții transplantați se pot confrunta cu episoade de respingere și creșterea ratei de infecții și cancere [13-16].
Scopul studiului
Scopul prezentului studiu a fost de a examina a) cauzele majore care duc la ESRD, b) diferitele cauze ale internării în populația de dializă și c) asocierea caracteristicilor pacienților și a tratamentului cu mortalitatea.
Pacienți și metode
Populația studiată a constat din toți pacienții prevalenți cu PD sau HD în Spitalul Universitar din Heraklion între septembrie 2009 și septembrie 2010. Cauzele morbidității și internările au fost examinate pentru toți pacienții cu dializă cu cel puțin o internare în secția renală în aceeași perioadă, în timp ce mortalitatea a fost investigată pentru o perioadă mai extinsă de 33 de luni (septembrie 2009 - iunie 2012). Datele au fost colectate prin dosarele medicale ale pacienților.
Protocolul de cercetare a inclus următorii parametri: sex, vârstă, cauza ESRD, prezența sau nu a diabetului zaharat, durata și tipul de dializă, tipul de acces vascular, numărul și cauzele internărilor în secția de nefrologie, durata șederii în fiecare internare, tipul infecțiilor și agenții patogeni corespunzători.
Datele au fost analizate cu analize statistice descriptive, test t, analiză Kaplan Maier și analiză de regresie Cox, folosind pachetul statistic pentru științe sociale (SPSS) versiunea 17.0.
Protocolul cercetării și colectării datelor a fost aprobat de Comitetul de etică al spitalului. Datele din fișele medicale ale fiecărui pacient au fost utilizate exclusiv în scopul studiului. În timpul studiului, toate problemele de confidențialitate și anonimat au fost îndeplinite.
Rezultate
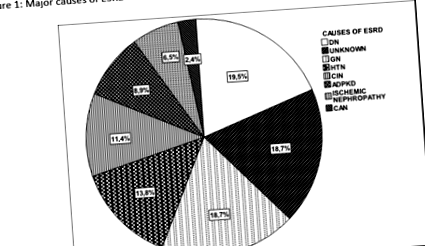
Populația de pacienți a fost formată din 123 de pacienți cu ESRD (55,3% bărbați) cu o vârstă medie de 65,3 ± 15,2 ani (interval 16-85 ani). Majoritatea pacienților (62,6%) au fost tratați cu HD, în timp ce 37,4% au fost tratați cu PD. Anul mediu de dializă a fost de 65,1 ± 64,2 luni (interval 1-264 luni). Cauza principală a ESRD a fost nefropatia diabetică (19,5%), urmată de glomerulonefritide și ESR de etiologie necunoscută (18,7% fiecare), nefropatia hipertensivă (13,8%), nefrită interstițială cronică (11,4%), boala renală polichistică la adulți (ADPKD) (8,9 %), nefropatie ischemică (6,5%) și în cele din urmă nefropatie cronică alogrefă (2,4%)figura 1).
Figura 1: Cauzele majore ale ESRD
Marea majoritate a pacienților cu HD (75,3%) au avut o fistulă arterio-venoasă funcțională (AVF), 15,7% au avut o grefă PTFE arterială-venoasă (AVG), 6,5% un cateter jugular permanent (PJC) și 2,5% un cateter jugular temporal în momentul evaluării. Prin urmare, mai mult de 90% dintre pacienți au avut un acces AV patentat pentru HD.
În ceea ce privește spitalizările, 54% din toți pacienții cu dializă au fost internați în secția renală cel puțin o dată în timpul perioadei de observație (în total 124 de internări sau 1.008 ± 1,5 internări pe pacient pe an, Figura 2). Un pacient cu ADPKD a fost internat de 12 ori din cauza colangitei recurente secundare litiazei căilor biliare și a creșterii pancreatitei. Durata medie a spitalizării a fost de 6,1 ± 6 zile (interval 1-28), marea majoritate a pacienților (66%) rămânând în spital mai puțin de 6 zileFigura 2). Cauzele majore ale spitalizării au fost infecțiile (37,9%), disfuncția sau repararea accesului vascular (15,3%), problemele cardiace (11,3%), hemoragia gastro-intestinală (7,5%), diverse intervenții precum repoziționarea unui cateter, ablația paratiroidiană etc. (2,4%), accident cerebrovascular (1,9%) și alte cauze (23,7%). Infecțiile au inclus bacteriemie datorată infecției cu cateter central (40,4%), peritonită la pacienții cu PD (19,1%), gastroenterită (12,8%), infecții ale căilor respiratorii (12,8%), infecții ale tractului urinar (6,4%) și alte infecții (cum ar fi colangita, infecții ale pielii etc.) 8,5%.
Figura 2: Durata spitalizării
Izolarea microorganismului patogen nu a fost posibilă la 47% din internările din cauza infecțiilor, în timp ce în celelalte cazuri microorganismele izolate au inclus Staphylococcus Aureus (10,6%), Escherichia Coli (6,4%), Staphylococcus Epidermidis (4,3%), Enterococcus specii (8,5 %), Proteus Mirabilis (4,3%) klebsiella Pneumoniae (2,1%), H1N1 (2,1%) și alte specii cu o frecvență mai mică.
Problemele cardiace ca motiv pentru spitalizare au inclus edem pulmonar (57,1%), episoade slabe, embolie pulmonară, insuficiență cardiacă decompensată și infarct miocardic (7,1% fiecare). În ceea ce privește internările în spital și durata spitalizării, nu a existat nicio diferență semnificativă între sexe, modul de dializă, tipul de acces vascular și chiar prezența sau nu a diabetului.
Pacienții relativ noi la dializă (adică vintage ≤45 de luni) au avut mai multe internări (1,15 ± 1 față de 0,68 ± 1,2 internări pe pacient-an; p = 0,03) și ședere mai lungă (7,1 ± 8 vs. 3,2 ± 7 zile; p = 0,007) decât pacienții care au fost dializați mai mult de 45 de luni. Contrar epocii de dializă, vârsta avansată (peste mediana de 68 de ani) a fost așa cum era de așteptat asociată cu creșterea morbidității în ceea ce privește internările și durata șederii în spital (1,15 față de 0,7 admisii și respectiv 6,8 față de 3,6 zile; p = 0,03 pentru ambele comparații).
Treizeci și două la sută dintre pacienți au murit în timpul perioadei de observație (40 de decese în 33 de luni) și 0,8% a primit o grefă de rinichi. Analiza brută de regresie Cox a arătat că nu a existat nicio diferență semnificativă în ceea ce privește supraviețuirea între cele două sexe (p = 0,33) și între pacienții cu sau fără internare în spital (p = 0,52). Vârsta, diabetul și modul de dializă au fost factori determinanți semnificativi ai supraviețuirii, dar în analiza multivariată doar vârsta și modul de dializă și-au păstrat semnificația (tabelul 1). În special HD a fost asociat cu un risc redus de 46% pentru deces în comparație cu PD (p = 0,046, Figura 3) și în fiecare an de vârstă cu un risc suplimentar de deces de 3,6% (p = 0,018).
Figura 3: Curbele mortalității pentru HD și PD
Discuţie
În studiul de față, 123 de pacienți cu ESRD au fost urmăriți timp de un an pentru a evalua comorbiditățile care necesită spitalizare în asociere cu caracteristici epidemiologice precum sexul, vârsta, diabetul, modul de dializă și internările în spital (un marker al morbidităților generale sau bunăstare). Mortalitatea în aceeași cohortă a fost evaluată pe o perioadă mai lungă de 33 de luni.
Ratele procentuale pentru cauzele majore ale ESRD în populația noastră prevalentă în 2009 au fost foarte similare cu ratele medii raportate pentru întreaga Europă de către raportul anual 2009 al registrului ERA/EDTA [17]. În special, cauza principală a ESRD a fost nefropatia diabetică (19,5%), un procent mult mai mic decât cel raportat (33%) pentru Statele Unite [18]. Este de interes faptul că o proporție mult mai mare de pacienți care primesc PD în centrul nostru (37,4%) în comparație cu restul Greciei (8,6%), precum și cu alte câteva țări europene (4-14%). Această constatare poate fi legată de terenul montan al insulei noastre, care împiedică abordarea ușoară a unităților de hemodializă bazate pe spitale din zonele urbane.
La pacienții noștri prevalenți cu HD, 75,3% aveau un AVF funcțional, 15,7% un AVG funcțional și doar 9% purtau un cateter jugular care este în conformitate cu standardele europene [19]. În ciuda procentului scăzut de catetere centrale din populația noastră, infecțiile legate de cateter au reprezentat o cauză majoră a internărilor în spital. Această constatare indică necesitatea unei reduceri suplimentare a utilizării cateterului cu o supraveghere atentă și repararea timpurie a fistulelor problematice. O altă cauză majoră a internărilor în spital a fost legată de morbiditatea cardiacă, în special edemul pulmonar. Prin urmare, o evaluare mai atentă a greutății uscate a pacienților ar putea reduce substanțial ratele de admitere și morbiditatea.
Concluzii
Identificarea principalelor cauze ale morbidității la pacienții cu dializă poate duce la îmbunătățirea strategiilor de reducere a ratelor de complicații, îmbunătățirea calității vieții și economisirea resurselor. Două cauze majore ale spitalizării au apărut în acest studiu: infecțiile legate de cateter și edemul pulmonar. Prin urmare, două măsuri simple, cum ar fi evaluarea viguroasă a greutății uscate și evitarea cateterelor centrale ar putea reduce substanțial ratele de morbiditate și spitalizare. De asemenea, trebuie făcută precauție la pacienții care sunt nou dializați, deoarece aceștia cuprind cel mai vulnerabil grup din punct de vedere al morbidității și mortalității.
Efectuarea unor studii similare în fiecare centru de nefrologie și schimbul de experiență al acestora ar fi benefice pentru o mai bună alocare a resurselor și pentru furnizarea de îngrijiri medicale avansate și asistență medicală pacienților cu ESRD.
- Migdalele - Un impuls ratat pentru mulți pacienți cu boli renale cronice și cu dializă; KidneyBuzz
- Efect benefic pe termen scurt al dietei cu conținut scăzut de proteine asupra bolilor renale cronice pro-gresie la pacienți
- Albutrix este un aliment cu conținut scăzut de proteine în azot pentru pacienții cu afecțiuni renale
- Managementul ayurvedic al bolilor renale cronice - Vizualizare text complet
- Cofeina poate prelungi viața pacienților cu afecțiuni renale