Chirurgia pentru adenocarcinomul pancreasului este oferită numai pacienților a căror tumoare este localizată și îndeplinește alte criterii. Doar aproximativ 15-20% dintre persoanele cu cancer pancreatic vor fi eligibile pentru operație. În aceste cazuri, rezecția (îndepărtarea) chirurgicală a tumorii din pancreas (și rezecția pancreasului și a anumitor țesuturi înconjurătoare) oferă cele mai bune șanse de vindecare și, în general, conferă un prognostic general mai bun, spre deosebire de terapia medicală pentru cancerul pancreatic. Acesta este unul dintre motivele pentru care se depune atât de mult efort în testarea pre-operatorie pentru cancerul pancreatic pentru a încerca să identifice acei pacienți care ar putea fi buni candidați la operație. Un alt motiv pentru o astfel de îngrijire este de a evita oferirea unei intervenții chirurgicale inutile pacienților care sunt deja bolnavi.
La operație, prima sarcină a chirurgului este de a evalua natura și amploarea cancerului pancreatic - de a verifica dacă pacientul este un candidat adevărat pentru rezecția chirurgicală. Dacă cancerul pancreatic a avansat mai mult decât a indicat testarea preoperatorie (ceea ce nu este neobișnuit), atunci pot fi oferite anumite măsuri chirurgicale paliative așa cum se menționează mai jos (care vizează ameliorarea simptomatică), dar rezecția NU va continua de obicei.
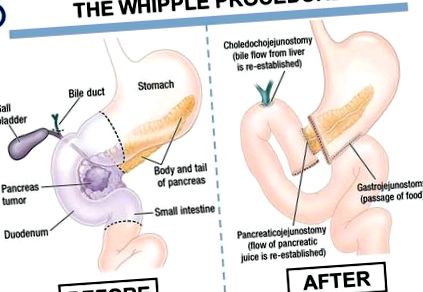
Rezecția, cunoscută sub numele de operație/procedură Whipple (sau pancreaticoduodenectomie) se face de obicei pentru pacienții care au tumori situate în capul pancreasului sau care sunt situate în regiuni adiacente capului pancreasului. Există o serie de variante ale procedurii Whipple. Procedura clasică, o modificare a intervenției chirurgicale descrisă de A.O. Whipple și colegii săi, în 1935, este un proces în doi pași destul de extins și oarecum complicat, prin care anumite structuri cheie din zona înconjurătoare sunt îndepărtate (inclusiv acea porțiune a pancreasului implicat), urmată de un fel de by-reconstrucție chirurgicală, de fapt redirecționarea tubului digestiv în jurul zonei afectate.
Una dintre întrebările fundamentale în rândul cercetătorilor și chirurgilor se referă la domeniul de aplicare și întinderea necesare a intervenției chirurgicale pancreaticoduodenectomiei. Ce țesuturi ar trebui rezecate (și care sunt cantitățile optime care trebuie luate) pentru a obține cele mai mari șanse de supraviețuire, echilibrate cu problemele legate de calitatea vieții. Acest subiect este controversat și de-a lungul timpului s-a văzut înainte și înapoi între susținătorii unor proceduri mai radicale și cei care susțin o intervenție chirurgicală mai puțin extinsă.
Dacă tumoarea pancreatică este localizată în coada pancreasului, deseori acea porțiune a pancreasului va fi îndepărtată împreună cu splina din apropiere.
Operația Whipple în sine poate dura câteva ore și este adesea istovitoare pentru echipa chirurgicală. Regiunea corpului în care se află pancreasul este foarte ocupată și complicată din punct de vedere anatomic. Nu numai că anatomia normală este complexă, dar anomaliile individuale sunt frecvente printre diferitele vase de sânge și conducte din zonă. Cu toate acestea, unul dintre marile succese în tratamentul cancerului pancreatic a fost îmbunătățirea mortalității legate de intervenția chirurgicală Whipple. Mortalitatea a fost extrem de mare chiar și cu câteva decenii în urmă, dar acest lucru s-a îmbunătățit dramatic. Acum, mortalitatea operativă legată de procedura Whipple este raportată în mod diferit ca 2-3%, dar în unele SUA majore instituții, mortalitatea operativă mai recentă a fost raportată la mai puțin de 1%.
Cu toate acestea, recuperarea poate fi un calvar pentru pacient. Complicațiile grave după intervenția chirurgicală sunt încă în vigoare până la o treime din pacienți. Acestea includ dezvoltarea de fistule (canale false) și scurgeri de la locul reconectării intestinului. Amplasarea judicioasă a drenurilor chirurgicale poate avea tendința de a reduce incidența acestor tipuri de complicații. Supraviețuirea pacienților care au primit procedura Whipple într-un studiu (de la o echipă foarte experimentată a lui Johns Hopkins) a fost raportată în 1995 ca o rată de supraviețuire de 21% pe cinci ani, cu o supraviețuire medie de 15,5 luni.
Dacă se determină că cancerul pancreatic este prea avansat pentru a face rezecția chirurgicală o opțiune viabilă, atunci pot fi oferite anumite proceduri paliative sau intervenții chirurgicale. Acestea sunt de obicei vizate de simptomele primare sau cauzele simptomelor în cancerul pancreatic: durere, obstrucție a intestinului subțire și icter datorită compresiei fizice a căii biliare. Astfel, se poate face un bloc nervos al plexului nervului celiac (pentru durere) și/sau o intervenție chirurgicală de gastrojejunostomie (bypass stomac) și/sau o intervenție chirurgicală de bypass a căilor biliare. Stenturi (suporturi de perete interior) pot fi amplasate pentru anumite dintre aceste proceduri.
Există două principii care trebuie introduse în acest moment. Terapia adjuvantă este un concept care conotează practica administrării medicale și/sau radioterapiei după intervenția chirurgicală pentru cancerul pancreatic pentru a ajuta la creșterea efectelor intervenției chirurgicale. Și terapia neoadjuvantă este termenul care descrie practica administrării unui astfel de tratament înainte de intervenția chirurgicală pentru boala cancerului pancreatic potențial rezecabilă (îndepărtarea chirurgicală). De mult timp a fost o practică destul de obișnuită în S.U.A. să se administreze chimioterapie (chimioterapie plus radiații) ca tratament adjuvant după intervenția chirurgicală Whipple pentru cancer pancreatic. Această practică se bazează pe rezultatele unui studiu de referință din 1985 care a demonstrat un avantaj de supraviețuire aproape dublu pentru cei care au primit o astfel de terapie. Aspectul de radiație al acestei practici a provocat în ultima vreme că nu oferă niciun avantaj statistic de supraviețuire în cancerul pancreatic. Dar această problemă rămâne o controversă, deoarece unii experți se îndoiesc de provocare.
Utilizarea terapiei neoadjuvante este un domeniu interesant de cercetare în cancerul pancreatic. Potrivit unor studii, chemoradierea poate împinge înapoi cancerul pancreatic suficient pentru a permite anumitor pacienți (o minoritate) cu cancer aparent nerezecabil al pancreasului care altfel s-ar putea să nu fie candidați - să fie eligibili pentru operație și, prin urmare, pot oferi un anumit avantaj de supraviețuire pacienți.
REZUMATE:
Următoarele sunt descrieri ale titlurilor de rezumate ale articolelor din reviste medicale care pot fi interesante sau utile celor care sunt interesați de informații suplimentare despre acest subiect. Aceste rezumate pot fi căutate aici.
- Obezitatea premorbidă afectează negativ ratele mortalității prin cancer pancreatic
- Cancerul pancreatic la câini
- Tratamentul natural al cancerului pancreatic (adenocarcinomul pancreasului), medicamente ayurvedice întotdeauna
- Obezitatea adolescenților, ulterior legată de riscul de cancer pancreatic
- Tijă; s alergători; Rod Kohler; cu Legacy; Acțiunea împotriva cancerului pancreatic