Abstract
O femeie în vârstă de 78 de ani care a primit tratament pentru sclerodermia sistemică limitată (SSc) a suferit o rezecție anterioară ridicată și rezecții parțiale ale ficatului pentru cancerul de colon rectosigmoid cu metastaze hepatice multiple. La un an după operație, o tomografie computerizată abdominală (CT) a demonstrat suspiciunea de diseminare peritoneală cu o creștere a ascitei, iar tomografia-CT cu emisie de 18 F-fluorodeoxi glucoză-pozitroni-CT a sugerat carcinomatoza. Am început să decomprimăm intestinul subțire și să administrăm octreotidă. Cu toate acestea, obstrucția intestinală nu s-a îmbunătățit. Deși pseudo-obstrucția intestinală cauzată de SSc limitată a fost considerată ca un diagnostic diferențial, am efectuat o laparotomie exploratorie, deoarece nu a putut fi exclusă posibilitatea obstrucției asociate diseminării peritoneale. Am observat o cantitate moderată de ascită seroasă și dilatarea intestinului subțire, de culoare albă, dură și cu contractilitate limitată. Nu au existat dovezi de diseminare peritoneală și nici de obstrucție mecanică. Experiența noastră arată astfel dificultatea de a distinge pseudo-obstrucția intestinală asociată SSc de diseminarea peritoneală.
fundal
Pseudo-obstrucția intestinală este cauzată de mai multe boli, inclusiv tulburări ale țesutului conjunctiv, hipotiroidism, boala Chagas, diabet și boala Parkinson. Sclerodermia sistemică (SSc) este o tulburare cronică a țesutului conjunctiv caracterizată prin inflamație, fibroză și degenerare a pielii și a vaselor de sânge și se știe că provoacă pseudo-obstrucție intestinală [1-5]. Descoperirile radiografice ale pseudo-obstrucției intestinale cauzate de SSc sunt un semn intestinal ascuns sau un semn de acordeon pe radiografie abdominală sau studiu de contrast și pneumatoză cystoides intestinalis pe tomografie computerizată abdominală (CT) [3,6-8]. Cu toate acestea, aceste descoperiri nu pot exclude obstrucția mecanică, cum ar fi cea cauzată de aderențe postoperatorii sau diseminare peritoneală. Deși tomografia cu emisie de 18 F-fluorodeoxi glucoză-pozitron (FDG PET-CT) este un instrument util pentru detectarea metastazelor peritoneale, absorbția FDG de grad scăzut ar trebui evaluată cu atenție, deoarece este dificil să se diferențieze inflamația sau modificarea fibrotică de recurența tumorii [9- 12]. Raportăm un caz în care a fost dificil să se facă distincția între pseudo-obstrucția asociată cu SSc și diseminarea peritoneală la un pacient cu SSc după o intervenție chirurgicală pentru cancerul de colon în stadiul IV.
Prezentarea cazului
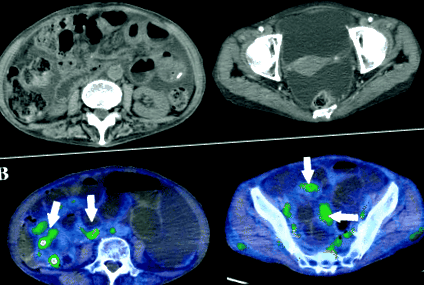
Creșterea ascitei și absorbția difuză FDG de grad scăzut. CT abdominal prezintă o creștere a ascitei și a grosimii ușoare a peretelui intestinal subțire (A). Absorbție difuză de FDG de grad scăzut de-a lungul peretelui intestinal subțire (săgeți albe) (B).
Radiografia abdominală înainte de operație. Pozitie verticala (A), pozitia culcat (B).
Constatări operative și histopatologice. Dilatarea și întărirea intestinului subțire (A). Schimbarea fibrotică difuză în intestinul subțire (B). Modificarea fibrotică a mușchilor și straturilor seroase (C). Pata de hematoxilină și eozină, mărire originală × 40.
Concluzii
În concluzie, experiența noastră sugerează că este dificil să distingem pseudo-obstrucția intestinală asociată LSSc de diseminarea peritoneală. Deși PET-CT FDG este un instrument eficient pentru detectarea metastazelor peritoneale, este necesară o evaluare cuprinzătoare a rezultatelor la un pacient atât cu SSc cât și cu cancer gastrointestinal avansat.
Consimţământ
Consimțământul informat scris a fost obținut de la soțul pacientului pentru publicarea acestui raport de caz și a oricăror imagini însoțitoare. O copie a consimțământului scris este disponibilă pentru examinare de către redactor-șef al acestui jurnal.
Referințe
Sjogren RW. Caracteristicile gastrointestinale ale sclerodermiei. Curr Opin Rheumatol. 1996; 8: 569-75.
Connor FL, Di Lorenzo C. Pseudo-obstrucție intestinală cronică: evaluare și management. Gastroenterologie. 2006; 130: S29-36.
Domsic R, Fasanella K, Bielefeldt K. Manifestări gastrointestinale ale sclerozei sistemice. Dig Dis Sci. 2008; 53: 1163–74.
Munoz-Yague MT, Solis-Munoz P, Salces I, Batestin C, Colina F, Ibarrola C și colab. Pseudo-obstrucție intestinală cronică: un diagnostic care trebuie luat în considerare. Rev Esp Enferm Dig. 2009; 101: 336-42.
Savarino E, Mei F, Parodi A, Ghio M, Furnari M, Gentile A și colab. Evaluarea tulburărilor de motilitate gastro-intestinală în scleroza sistemică. Reumatologie (Oxford). 2013; 52: 1095-100.
Pickhardt PJ. Semnul intestinului „ascuns”. Radiologie. 1999; 213: 837-8.
Hokama A, Ihama Y, Kishimoto K, Yara S, Kinjo F, Fujita J. Imagini clinice: pseudoobstrucție intestinală cronică și semnul intestinului „ascuns”. Artrita reumatică. 2007; 56: 1724.
Seket B, Kaczmarek D, Tiffet O. Pseudo-obstrucție intestinală și pneumatoză cistoid intestinal la un pacient cu sclerodermie. J Am Coll Surg. 2007; 205: 180-1.
De Gaetano AM, Calcagni ML, Rufini V, Valenza V, Giordano A, Bonomo L. Imagistica carcinomatozei peritoneale cu FDG PET-CT: modele de diagnostic, exemple de cazuri și capcane. Imagistica abdominală. 2009; 34: 391-402.
Anthony MP, Khong PL, Zhang J. Spectrul de (18) apariții PET/CT F-FDG în boala peritoneală. AJR Am J Roentgenol. 2009; 193: W523-9.
Puranik AD, Purandare NC, Agrawal A, Shah S, Rangarajan V. Spectrul imagistic al carcinomatozei peritoneale pe FDG PET/CT. Jpn J Radiol. 2014; 32: 571-8.
Buscombe J. Imagistica PET a inflamației. Q J Nucl Med Mol Imaging. 2014; 58: 284-9.
Szamosi S, Szekanecz Z, Szucs G. Manifestări gastrointestinale la pacienții cu sclerodermie maghiară. Reumatol Int. 2006; 26: 1120–4.
Jacobsen S, Ullman S, Shen GQ, Wiik A, Halberg P. Influența caracteristicilor clinice, anticorpilor serici antinucleari și funcția pulmonară asupra supraviețuirii pacienților cu scleroză sistemică. J Reumatol. 2001; 28: 2454-9.
Scussel-Lonzetti L, Joyal F, Raynauld JP, Roussin A, Rich E, Goulet JR și colab. Prezicerea mortalității în scleroza sistemică: analiza unei cohorte de 309 pacienți francezi canadieni, cu accent pe caracteristicile diagnosticului ca factori predictivi pentru supraviețuire. Medicină (Baltimore). 2002; 81: 154-67.
Steen VD, Medsger Jr TA. Implicarea severă a organelor în scleroza sistemică cu sclerodermie difuză. Artrita reumatică. 2000; 43: 2437-44.
Forbes A, Marie I. Complicații gastrointestinale: cele mai frecvente complicații interne ale sclerozei sistemice. Reumatologie (Oxford). 2009; 48 Suppl 3: 36-9.
Khanna D, Nagaraja V, Gladue H, Chey W, Pimentel M, Frech T. Măsurarea răspunsului în tractul gastro-intestinal în scleroza sistemică. Curr Opin Rheumatol. 2013; 25: 700-6.
Fett N. Scleroderma: nomenclatură, etiologie, patogenie, prognostic și tratamente: fapte și controverse. Clin Dermatol. 2013; 31: 432-7.
Di Ciaula A, Covelli M, Berardino M, Wang DQ, Lapadula G, Palasciano G și colab. Simptome gastrointestinale și tulburări de motilitate la pacienții cu sclerodermie sistemică. BMC Gastroenterol. 2008; 8: 7.
Malandrini A, Selvi E, Villanova M, Berti G, Sabadini L, Salvadori C, și colab. Implicarea sistemului nervos autonom și a celulelor musculare netede în scleroza sistemică: un studiu ultrastructural în 3 cazuri. J Reumatol. 2000; 27: 1203-6.
Roberts CG, Hummers LK, Ravich WJ, Wigley FM, Hutchins GM. Un studiu caz-control al patologiei bolii esofagiene în scleroza sistemică (sclerodermie). Bun. 2006; 55: 1697–703.
Marie I. Implicare gastrointestinală în scleroza sistemică. Presse Med. 2006; 35: 1952–65.
Sjolund K, Bartosik I, Lindberg G, Scheja A, Wildt M, Akesson A. Manometria intestinului subțire la pacienții cu scleroză sistemică. Eur J Gastroenterol Hepatol. 2005; 17: 1205-12.
Parodi A, Sessarego M, Greco A, Bazzica M, Filaci G, Setti M, și colab. Exagerarea bacteriilor intestinale subțiri la pacienții care suferă de sclerodermie: eficacitatea clinică a eradicării acesteia. Sunt J Gastroenterol. 2008; 103: 1257-62.
Soudah HC, Hasler WL, Owyang C. Efectul octreotidei asupra motilității intestinale și creșterea excesivă a bacteriilor în sclerodermie. N Engl J Med. 1991; 325: 1461–7.
Marie I, Ducrotte P, Denis P, Hellot MF, Levesque H. Rezultatul afectării motorului intestinului subțire în scleroza sistemică - o urmărire prospectivă manometrică de 5 ani. Reumatologie (Oxford). 2007; 46: 150-3.
Emmanuel AV, Shand AG, Kamm MA. Eritromicina pentru tratamentul pseudo-obstrucției intestinale cronice: descrierea a șase cazuri cu răspuns pozitiv. Aliment Pharmacol Ther. 2004; 19: 687-94.
Minami T, Nishibayashi H, Shinomura Y, Matsuzawa Y. Efectele eritromicinei în pseudo-obstrucția intestinală idiopatică cronică. J Gastroenterol. 1996; 31: 855-9.
Lock G, Holstege A, Lang B, Scholmerich J. Manifestări gastrointestinale ale sclerozei sistemice progresive. Sunt J Gastroenterol. 1997; 92: 763-71.
Itou H, Iizuka M, Shindo K, Konno S, Watanabe S. Un caz de pseudoobstrucție a intestinului asociat cu sclerodermia care răspunde dramatic la antibiotice. J Gastroenterol. 2006; 41: 711-2.
Denton CP, Black CM, Abraham DJ. Mecanisme și consecințe ale fibrozei în scleroza sistemică. Nat Clin Pract Rheumatol. 2006; 2: 134-44.
Terashima K, Shioyama Y, Nomoto S, Ohga S, Nonoshita T, Ohnishi K și colab. Un caz de fibroză radiațională care apare ca o consolidare asemănătoare masei după SBRT cu creșterea serului CEA. Case Rep Med. 2010; 2010: 986706.
Nakajima N, Sugawara Y, Kataoka M, Hamamoto Y, Ochi T, Sakai S și colab. Diferențierea recurenței tumorale de fibroza pulmonară indusă de radiații după radioterapia ablativă stereotactică pentru cancerul pulmonar: caracterizarea rezultatelor 18F-FDG PET/CT. Ann Nucl Med. 2013; 27: 261-70.
Niccoli Asabella A, Nicoletti A, Altini C, Notaristefano A, Lastilla G, Rubini G. 18F-FDG tomografie cu emisie de pozitroni/tomografie computerizată în diagnosticul și tratamentul post-terapeutic la un pacient cu un stadiu incipient de fibroză retroperitoneală. Mol Imaging Radionucl Ther. 2013; 22: 60-2.
Nishiyama Y, Yamamoto Y, Dobashi H, Kameda T. Valoarea clinică a tomografiei cu emisie de pozitroni 18F-fluorodeoxiglucoză la pacienții cu boală a țesutului conjunctiv. Jpn J Radiol. 2010; 28: 405-13.
- FIRSTMATE Dieta cu ingrediente limitate, fără cereale, făină de miel australiană, hrană uscată pentru câini, pungă de 5 kg
- Dieta și metabolismul sistemic
- DPK Engineers Pvt Limited Ultimele știri, videoclipuri și fotografii ale DPK Engineers Pvt Limited Times of India
- Corectarea dietei bogate în grăsimi sau a dietelor cu conținut scăzut de proteine modifică funcția macrofagelor peritoneale la șoareci
- Earthborn Holistic Venture Limited Ingrediente Calamar fără cereale; Alimente uscate pentru câini de naut - Client