Abstract
Obiectiv
Pentru a testa ipotezele că pierderea în greutate indusă de chirurgia bariatrică: 1) induce remisiunea dependenței de alimente (FA) și 2) normalizează alte comportamente alimentare asociate cu FA.
Proiectare și metode
Patruzeci și patru de subiecți obezi (IMC = 48 ± 8 kg/m 2) au fost studiați înainte și după
20% pierderea în greutate indusă de chirurgia bariatrică (25 bypass gastric Roux-en-Y, 11 banding gastric reglabil laparoscopic și gastrectomie cu 8 mâneci). Am evaluat: 1) FA (Scala de dependență alimentară Yale), 2) pofte alimentare (Inventarul poftei de alimente) și 3) comportamente alimentare restrictive, emoționale și externe (Chestionar olandez despre comportamentul alimentar).
Rezultate
FA a fost identificată la 32% dintre subiecți înainte de operație. Comparativ cu subiecții non-FA, cei cu FA poftau mai frecvent de alimente și aveau scoruri mai mari pentru comportamentele emoționale și externe (toate valorile P 0,8). Pierderea în greutate indusă de operație a dus la remisiunea FA la 93% dintre subiecții FA; nu s-au dezvoltat cazuri noi de FA după operație. Pierderea în greutate indusă de intervenția chirurgicală a scăzut pofta de mâncare și comportamentele emoționale și externe în ambele grupuri (toate valorile P 1.1).
Concluzie
Pierderea în greutate indusă de chirurgia bariatrică induce remisiunea FA și îmbunătățește mai multe comportamente alimentare care sunt asociate cu FA.
Introducere
Obezitatea a devenit o problemă majoră de sănătate publică în Statele Unite și în multe țări din întreaga lume, datorită prevalenței sale ridicate, asocierii cu boli medicale grave și costurilor economice. Obezitatea este cauzată de o interacțiune complexă între factorii genetici, de mediu, neuronali centrali și de stil de viață care au ca rezultat ingerarea mai multor energii decât se cheltuiește pe o perioadă lungă de timp și stocarea excesului de energie ca grăsime corporală. Creșterea consumului de alimente trebuie apoi menținută la persoanele obeze pentru a menține creșterea dimensiunii corpului. S-a propus că comportamentul alimentar asemănător cu dependența sau „dependența de alimente” (FA) este responsabil pentru consumul excesiv de alimente și creșterea adipozității la un subgrup de persoane obeze (1-6).
Chirurgia bariatrică este cea mai eficientă terapie de slăbire disponibilă pentru obezitate și are efecte profunde asupra dorinței de a mânca (15, 16). Datele din mai multe studii au arătat că pierderea în greutate indusă de by-passul gastric Roux-en-Y (RYGB) sau de o bandă gastrică reglabilă laparoscopică (LAGB) este asociată cu pofta alimentară redusă și cu un comportament alimentar emoțional și extern redus (16, 17). Cu toate acestea, nu se știe dacă pierderea în greutate indusă de chirurgia bariatrică poate afecta FA la pacienții care îndeplinesc criteriile de diagnostic pentru FA înainte de operație.
Scopul prezentului studiu longitudinal a fost de a testa ipotezele că pierderea în greutate indusă de cele trei proceduri chirurgicale bariatrice cel mai frecvent efectuate, RYGB, LAGB și gastrectomia de mânecă (SG), induce remisiunea FA, așa cum a fost diagnosticată de YFAS, și se normalizează comportamente alimentare asociate cu FA. Am evaluat subiecții obezi înainte de intervenția chirurgicală bariatrică și după ce au pierdut
20% din greutatea lor corporală.
Metode și proceduri
Subiecte de studiu
Populația studiată a fost formată din 44 de pacienți obezi consecutivi (39 de femei, 5 bărbați) care au fost programați să fie supuși RYGB (n = 25), LAGB (n = 11) sau SG (n = 8) la Spitalul Barnes-Jewish (St. Louis) ), MO, SUA) după ce au pierdut cel puțin 15% din greutatea corporală inițială și s-au întors pentru studii de urmărire în termen de 9 luni după operație. Au fost înscriși nouă subiecți suplimentari, dar nu au finalizat studiul: patru s-au retras, trei au fost pierduți de urmărire, unul nu a reușit să se întoarcă pentru evaluarea de urmărire în termen de 9 luni după operație și unul a decis să nu fie operați. Dintre acești non-completatori, opt au fost în grupul non-FA și unul a fost în grupul FA. Toți subiecții au îndeplinit criteriile de intervenție chirurgicală recomandate de Societatea Americană pentru Chirurgie Metabolică și Bariatrică (18). Am exclus potențialii subiecți care au avut diabet zaharat, au fumat țigări, au avut o intervenție chirurgicală intestinală anterioară, boli inflamatorii intestinale, disfuncție severă a organelor, bulimie sau abuz de substanțe sau alcool. Toți subiecții au acordat consimțământul informat în scris înainte de a participa la acest studiu, care a fost aprobat de Consiliul de revizuire instituțională al Școlii de Medicină a Universității Washington.
Protocol experimental
Evaluarea comportamentului alimentar
Subiecții au completat YFAS (5), chestionarul olandez privind comportamentul alimentar (DEBQ; 19) și Inventarul poftei de alimente (FCI; 20) înainte și după
20% (interval 15% -28%) pierderea în greutate indusă de chirurgie. Aceste chestionare au fost administrate într-o cameră privată la unitatea de cercetare clinică a Școlii de Medicină a Universității din Washington.
YFAS este un chestionar cu 25 de articole care a adaptat cele 7 simptome ale dependenței de substanțe enumerate în DSM-IV-TR pentru a evalua comportamentele alimentare dependente. Aceste simptome includ: 1) substanță administrată într-o cantitate mai mare și pentru o perioadă mai lungă decât cea prevăzută; 2) dorință persistentă sau încercare repetată nereușită de a renunța; 3) mult timp/activitate pentru a obține, utiliza, recupera; 4) activități sociale, ocupaționale sau recreative importante renunțate sau reduse; 5) utilizarea continuă în ciuda cunoașterii consecințelor nefaste; 6) toleranță (creștere semnificativă a cantității; scădere marcată a efectului); și 7) simptome caracteristice de sevraj, substanță luată pentru ameliorarea sevrajului) Pentru a îndeplini un diagnostic de FA, un subiect trebuie să experimenteze 3 sau mai multe dintre cele 7 simptome de dependență și au avut tulburări semnificative sau suferință în ultimul an. Scorul YFAS este numărul total de simptome susținute, variind de la 0 la 7 (5). YFAS a fost validat la populațiile de chirurgie bariatrică (11, 13).
DEBQ măsoară trei dimensiuni psihologice comune ale comportamentului alimentar: 1) consumul emoțional (o înclinație de a mânca ca răspuns la emoții negative, cum ar fi depresia sau sentimentele de singurătate), 2) consumul extern (o înclinație de a mânca ca răspuns la indicii alimentare externe, cum ar fi ca miros de mâncare) și 3) consumul restrâns (o înclinație de a restricționa în mod conștient consumul de alimente pentru a controla greutatea corporală) (19). Valorile normale de referință sunt disponibile atât pentru bărbați, cât și pentru femei (21). Răspunsurile sunt punctate utilizând o scală Likert în 5 puncte (1 = niciodată, 5 = foarte des/întotdeauna).
FCI este o măsură validată a frecvenței poftei generale de alimente, precum și a poftelor pentru anumite tipuri de alimente (grăsimi bogate, dulciuri, carbohidrați/amidon și grăsimi de tip fast-food) în ultima lună (20). Răspunsurile sunt punctate utilizând o scală Likert în 5 puncte (1 = niciodată, 5 = foarte des/întotdeauna). Atât DEBQ, cât și FCI au fost validate la persoanele obeze și la persoanele obeze cu tulburări alimentare (de exemplu, 21, 22).
Proceduri chirurgicale
Toate procedurile chirurgicale au fost efectuate folosind abordări laparoscopice standard. Procedura SG a implicat împărțirea ligamentului gastrocolic, inițierea gastrectomiei de 6 cm proximală a pilorului de-a lungul curbei mai mari, rezecția subtotală a fundului și corpului stomacului și crearea manșonului de-a lungul curbei mai mici pe un Bougie francez de 40. Procedura RYGB a implicat crearea unui mic (
20 ml) pungă gastrică proximală, un membru biliopancreatic de 30 cm și un membru Roux-Y de 75-150 cm (23). Tehnica standard pars flaccid a fost utilizată pentru LAGB (Lap-Band, Allergan, Irvin, CA, SUA) (23).
Managementul dietei după operație
Subiecții au beneficiat de consiliere dietetică individuală pentru a-i ajuta să obțină o scădere totală în greutate de aproximativ 20% în decurs de 6 luni după operație și pentru a oferi aceleași linii directoare dietetice tuturor subiecților după operație. Subiecții au fost instruiți să consume o dietă lichidă în prima săptămână după operație, urmată de o evoluție de 2-4 săptămâni către o dietă obișnuită care conține 1000-1200 kcal/zi și 1,0 g de proteine / kg greutate corporală/zi. Un studiu dietetician cu expertiză în gestionarea greutății s-a întâlnit cu subiecții sau i-a contactat telefonic, săptămânal, pentru a monitoriza greutatea corporală, a revizui aportul alimentar, a oferi educație comportamentală standard de gestionare a greutății și a ajusta aportul de energie recomandat după cum este necesar pentru a atinge obiectivele de slăbire. Toate evaluările comportamentului alimentar efectuate înainte de operație au fost repetate atunci când participanții au pierdut
20% (interval 15% -28%) din greutatea corporală inițială.
Analize de date
tabelul 1
| Vârsta (ani) | 42,6 ± 10,9 | 43,2 ± 11,1 | 0,87 |
| Greutate corporala | |||
| Înainte de operație (kg) | 132,6 ± 24,3 | 131,2 ± 28,3 | 0,87 |
| După operație (kg) | 106,0 ± 21,4 | 103,9 ± 21,9 | 0,77 |
| Pierdere în greutate (%) | 20,2 ± 2,7 | 20,7 ± 2,0 | 0,58 |
| IMC (kg/m 2) | |||
| Înainte de operație | 48,2 ± 8,2 | 47,5 ± 8,0 | 0,81 |
| Dupa operatie | 38,5 ± 6,9 | 37,7 ± 6,6 | 0,71 |
| Tipul operației | |||
| RYGB (%) | 63 | 43 | |
| SG (%) | 17 | 21 | 0,42 |
| LAGB (%) | 20 | 36 | |
| Cursa (%) | |||
| alb | 77 | 86 | |
| Negru | 20 | 7 | 0,47 |
| Altele/mixte | 3 | 7 | |
| Venit anual (% din grup) | |||
| 75.000 dolari | 33 | 36 | |
| Ani de educație | 14,3 ± 2,0 | 14,4 ± 1,7 | 0,57 |
Valorile sunt medii ± SD.
Efectul pierderii în greutate indusă de operație asupra dependenței alimentare
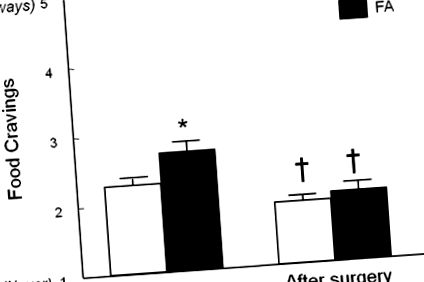
Subiecții au fost evaluați înainte și după pierderea în greutate de 20 ± 3%. Pierderea în greutate indusă de operație a dus la remisiunea FA la 13 din cei 14 subiecți (93%) care au îndeplinit criteriile pentru FA înainte de operație; nu au fost identificate cazuri noi de FA după operație. Prin urmare, prevalența dependenței de alimente în această populație de studiu a scăzut de la 32% la 2% (P Figura 1). Pierderea în greutate indusă de chirurgie a redus numărul mediu al simptomelor FA la toți subiecții (P Figura 2). Subiecții cu FA au dorit mai mult amidon și grăsimi de tip fast-food decât subiecții non-FA înainte de operație. Deși pierderea în greutate indusă de intervenția chirurgicală a scăzut pofta de mâncare pentru toate tipurile de alimente, poftele pentru alimentele cu amidon au fost încă mai frecvente în FA decât la subiecții non-FA după operație (P = 0,009; Figura 3).
Frecvența poftelor alimentare generale înainte și după
Scoruri restrictive, emoționale și externe, măsurate prin chestionarul privind comportamentul alimentar olandez, comparativ cu scorurile normative olandeze înainte și după
20% pierderea în greutate indusă chirurgical de bariatric la subiecții care îndeplineau criteriile de dependență de alimente (FA; bare negre) și la subiecții care nu îndeplineau criteriile de dependență de alimente (non-FA; bare albe). Datele sunt prezentate ca medie (± SEM). * Semnificativ diferit de non-FA, P 2 (26%) (4). În acest studiu, prevalența FA a fost
De 17 ori mai mare la femeile cu un IMC ≥ 35 kg/m 2 decât la femeile cu un IMC între 18,5 și 22,9 kg/m 2. Deși am exclus participanții potențiali care au avut bulimie, nu am stabilit dacă subiecții noștri aveau tulburare de alimentație excesivă (BED), care este asociată cu FA (3, 12) și este îmbunătățită prin intervenția chirurgicală bariatrică (27). Descoperirile noastre demonstrează că pierderea în greutate poate induce remisiunea FA, chiar dacă subiecții sunt încă obezi. Aceste date sugerează că obezitatea în sine nu provoacă FA, dar că FA este un factor de risc care contribuie, dar modificabil, la obezitate.
Datele din mai multe studii (1, 35, 36), dar nu toate (37), au demonstrat că obezitatea este asociată cu o reducere a disponibilității receptorilor dopaminergici cerebrali, care este o componentă importantă a mecanismului central de recompensare (1) și este asociată cu dependență de substanțe (2). Cu toate acestea, nu este clar dacă sistemul receptorilor dopaminergici, care este probabil implicat în FA (38), este afectat de pierderea în greutate indusă de chirurgia bariatrică, din cauza rezultatelor contradictorii din diferite studii, care au constatat o creștere (39), scădere ( 40) și nicio modificare (36) în legarea receptorilor de dopamină după o intervenție chirurgicală de bypass gastric.
Studiul nostru are câteva limitări importante. În primul rând, nu suntem capabili să stabilim dacă comportamentele după intervenția chirurgicală bariatrică au fost cauzate de adevărate modificări psihologice sau reflectă răspunsul alimentar la modificările anatomiei gastrointestinale. În al doilea rând, oferind consiliere dietetică după intervenția chirurgicală pentru a asigura respectarea dietei postoperatorii recomandate și pentru a facilita pierderea în greutate, s-ar putea să fi influențat în mod involuntar scorurile subiecților de evaluare a obiceiurilor alimentare. În al treilea rând, YFAS a fost validat în populațiile de chirurgie bariatrică (11, 13), dar sunt necesare evaluări mai detaliate ale proprietăților psihometrice ale acestui instrument la subiecții care au suferit o intervenție chirurgicală bariatrică. În al patrulea rând, excluderea subiecților cu diabet evită efectul potențial confuz al modificărilor controlului glucozei și al medicamentelor împotriva diabetului asupra măsurilor noastre de rezultat, dar înseamnă că rezultatele noastre s-ar putea să nu se traducă la pacienții cu diabet zaharat.
În concluzie, pierderea în greutate indusă de chirurgia bariatrică induce remisia FA, așa cum a fost diagnosticată de YFAS, și îmbunătățește comportamentele alimentare asociate cu FA la persoanele extrem de obeze. Sunt necesare studii suplimentare pentru a determina mecanismul (mecanismele) responsabil pentru remisia FA și pentru a determina dacă prezența FA influențează eficacitatea pierderii în greutate a chirurgiei bariatrice.
Ceea ce se știe deja despre acest subiect
Obezitatea este asociată cu o prevalență mai mare a dependenței alimentare (FA).
Subiecții care îndeplinesc criteriile pentru FA doresc mâncarea mai frecvent și sunt mai predispuși să se angajeze în alimentația emoțională, în alimentarea hedonică și în alimentația excesivă decât subiecții care nu îndeplinesc criteriile pentru FA (non-FA).
Scăderea în greutate indusă de o bandă gastrică reglabilă laparoscopic sau de o intervenție chirurgicală de bypass gastric este asociată cu pofta alimentară redusă și cu un comportament alimentar emoțional și extern redus.
Ce adaugă acest studiu
Pierderea în greutate indusă de chirurgia bariatrică este asociată cu remisiunea FA în obezitate extremă. FA a fost identificată la 32% dintre subiecți înainte de operație, dar numai la 2% dintre subiecți după pierderea în greutate indusă de operație.
Pierderea în greutate indusă de chirurgia bariatrică este asociată cu scăderea poftei alimentare și a comportamentelor emoționale și externe de alimentație atât la subiecții FA, cât și la cei non-FA. Cu toate acestea, comportamentul alimentar restrictiv crește la subiecții FA și nu se modifică la subiecții non-FA după operație.
Mulțumiri
Autorii îi mulțumesc Johannei Sonnenschein pentru asistență tehnică, Courtney Tiemann pentru ajutor cu pierderea în greutate supravegheată și subiecților studiului pentru participarea lor. Acest studiu a fost susținut de granturile Institutelor Naționale de Sănătate DK 37948, DK 56341 (Nutrition and Obesity Research Center) și AA 020018.
Note de subsol
Conflict de interese. SK este acționar al Aspire Bariatrics, Metro Midwest Biotech și Human Longevity Inc, servește sau este consultant la Aspire Bariatrics, Takeda Pharmaceuticals, Danone/Yakult, NovoNordisk, Merck și Egg Nutrition Council. RS a servit ca consultant la Aspire Bariatrics și servește ca consultant la USGI Medical.
- Cea mai bună prescripție Pierdere în Greutate Australia Tratament Criza alimentară din Venezuela Pierdere în Greutate Greutate extremă
- 8 moduri de a-ți menține minunata pierdere în greutate în vacanța de vară - alimente pentru fitness
- 10 Cele mai multe alimente prietenoase pentru slăbit Alimente Darzee
- 10 Popular Slabire extremă Sezonul 4 Episodul 10 Sara a recenzat Conquip Continence Services
- Beneficiile albușurilor de ou de la reducerea tensiunii arteriale la inducerea pierderii în greutate și multe altele! NDTV Food