Mario G Bianchetti
1 Departamentul de Pediatrie, Bellinzona și Mendrisio și Universitatea din Berna, Berna, Elveția
Giacomo D Simonetti
2 Nefrologie pediatrică, Spitalul Universitar de Copii din Berna și Universitatea din Berna, Berna, Elveția
Alberto Bettinelli
3 Departamentul de Pediatrie, Spitalul San Leopoldo Mandic, Merate-Lecco, Italia
Abstract
Există o frecvență ridicată de diaree și vărsături în copilărie. În consecință, prezenta revizuire se concentrează pe recunoașterea diferitelor compartimente ale fluidului corporal, evaluarea clinică a gradului de deshidratare, cunoașterea modului în care se menține echilibrul dintre lichidul extracelular și lichidul intracelular, calcularea osmolalității efective a sângelui și discutarea ambelor aspecte parenterale. necesitări de lichide și reparații.
Introducere
Compartimente pentru fluide corporale
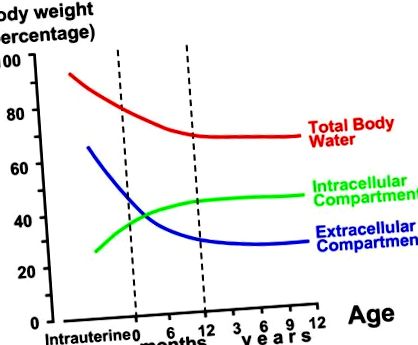
Apa reprezintă 50-75% din masa corporală. Cei mai importanți factori determinanți ai gamei largi de conținut de apă sunt vârsta și sexul: a. conținutul de apă al unui nou-născut, al unui adolescent și al unui bărbat în vârstă este de aproximativ 75, 60 și 50 la sută; b. după pubertate, bărbații au în general un conținut de apă cu 2 până la 10% mai mare decât femelele (figura (figura 1). 1). Compartimentul intracelular conține aproximativ două treimi din apa totală a corpului, iar restul este ținut în compartimentul extracelular. Compoziția dizolvată a fluidului intracelular și extracelular diferă considerabil deoarece pompa de sodiu menține potasiul într-un loc primar intracelular și sodiul într-o locație în primul rând extracelulară. În consecință, potasiul determină în mare măsură compartimentul intracelular și sodiu extracelular [1-3]. Compartimentul extracelular este subdivizat în continuare în compartimentele interstițiale și intravasculare (volumul de sânge), care conțin două treimi și, respectiv, o treime din lichidul extracelular. În cele din urmă, compartimentul lichidului transcelular cuprinde fluidele digestiv, cefalorahidian, intraocular, pleural, peritoneal și sinovial, dar nu va fi abordat în continuare în această revizuire.
Diagrama iernilor cu subdiviziunea apei corporale totale, fluidului intracelular și fluidului extracelular în funcție de vârstă. În scop clinic, se recomandă utilizarea „regulii lui 3”: 1. apa totală din corp reprezintă 2/3 din masa corporală; 2. compartimentul intracelular conține 2/3 din totalul apei din corp și restul (= 1/3) este ținut în compartimentul extracelular; 3. compartimentul extracelular este subdivizat în continuare în compartimentele interstițiale și intravasculare (volumul de sânge), care conțin 2/3 și respectiv 1/3 din lichidul extracelular. După pubertate, bărbații au, în general, un conținut de apă cu 2 până la 10% mai mare decât femelele.
Mărimea compartimentului intravascular este determinată de mărimea totală a compartimentului fluidului extracelular și de forțele Starling: ele controlează partiția fluidelor între compartimentele intravasculare și interstițiale de-a lungul membranei capilare care este traversată de săruri precum clorura de sodiu și de glucoză nu de proteinele din sânge (în special albumina). Trei forțe majore controlează distribuția fluidelor pe membrana capilară (figura 2 (figura 2): 2): a. presiunea hidrostatică determină ieșirea fluidelor din spațiul vascular și; b. concentrația mai mare de proteine din compartimentul intravascular în comparație cu cea din lichidul interstițial, care determină pătrunderea fluidelor în spațiul vascular. Această forță, numită presiune oncotică, se datorează atât gradientului de concentrație al albuminei (alte proteine din sânge decât albumina reprezintă 50% din greutatea proteinelor din g în sânge, dar numai 25% din presiunea oncotică), precum și faptul că albumina este anionică și, prin urmare, atrage cationii (în mare parte sodiu) în compartimentul vascular (efect Gibbs-Donnan; figura figura 3). 3). c. Permeabilitatea capilară este un alt mecanism major care modulează distribuția fluidelor pe membrana capilară.
Distribuția ultrafiltratului pe membrana capilară. Structura în formă de butoi reprezintă un capilar. O presiune hidrostatică ridicată sau o permeabilitate capilară crescută determină ieșirea fluidului din spațiul vascular. Dimpotrivă, o concentrație crescută de albumină intravasculară și, prin urmare, o presiune oncotică crescută determină pătrunderea lichidului în spațiul vascular.
Efectul Gibbs-Donnan. Există o concentrație diferită în concentrația albuminei anionice, care este impermeabilă, între compartimentele vasculare (albumină aproximativ 40 g/L) și interstițială (albumină aproximativ 10 g/L). Sarcinile negative ale albuminei „atrag” cationi (în mare parte Na +) în compartimentul vascular și „resping” anioni (Cl - și HCO3 -). Deoarece concentrația de Na + o depășește pe cea a Cl - și HCO3 -, „atracția” este mai mare decât „repulsia”. În consecință, efectul Gibbs-Donnan mărește compartimentul vascular. Linia punctată reprezintă patul capilar care separă spațiile intravasculare și interstițiale este permeabil în mod liber la Na +, K +, Cl - și glucoză.
Volumul circulant eficient
În unele setări, volumul circulant efectiv este independent de volumul de lichid extracelular. La pacienții cu insuficiență cardiacă volumul lichidului extracelular este crescut, dar pacientul este efectiv epuizat din cauza debitului cardiac scăzut.
Osmolalitatea sângelui - măsurarea sodiului
Osmolalitatea este concentrația tuturor substanțelor dizolvate într-o anumită greutate de apă. Osmolalitatea totală (sau adevărată) a sângelui este egală cu suma osmolalităților soluțiilor individuale din sânge. Majoritatea osmolilor din sânge sunt săruri de sodiu, cu contribuții mai mici din alți ioni, glucoză și uree. Cu toate acestea, în circumstanțe normale, efectul osmotic al ionilor din sânge poate fi estimat de obicei de două ori mai mare decât concentrația de sodiu. Osmolalitatea sângelui (în mosm/kg H20) poate fi măsurată direct (prin determinarea depresiei punctului de îngheț) sau estimată din sodiu, glucoză și uree circulante [în mmol/L [Pentru a obține glucoza în mmol/L împărțiți glucoza în mg/dL cu 18. Pentru a obține uree în mmol/L, împărțiți azotul ureei în mg/dL cu 2,8 sau ureea în mg/dL cu 6,0.]) Ca [5-9]:
Osmolalitatea eficientă a sângelui, cunoscută colocvial ca tonicitate a sângelui, este o altă entitate semnificativă din punct de vedere clinic, care denotă concentrația de substanțe dizolvate impermeabile membranelor celulare (sodiu, glucoză [Glucoza este un solut unic deoarece, la concentrații normale în sânge, este luată activ de celule și, prin urmare, acționează ca un dizolvat ineficient, dar în condiții de absorbție celulară afectată (cum ar fi diabetul zaharat) devine un dizolvat extracelular eficient.], manitol) și, prin urmare, sunt limitate la compartimentul extracelular (osmoreceptorii simt o osmolalitate a sângelui eficientă decât osmolalitatea totală a sângelui). Aceste substanțe dizolvate sunt eficiente deoarece creează gradienți de presiune osmotică în membranele celulare care duc la mișcarea apei din compartimentul intracelular către cel extracelular. Solutele care sunt permeabile membranelor celulare (uree, etanol, metanol) sunt substanțe dizolvate ineficiente, deoarece nu creează gradienți de presiune osmotică în membranele celulare și, prin urmare, nu sunt asociate cu astfel de schimbări de apă. Deoarece nu este posibilă nici o măsurare directă a osmolalității sanguine eficiente (care este biologic mai importantă decât osmolalitatea totală sau adevărată a sângelui), următoarele ecuații sunt utilizate pentru a calcula această entitate:
Fotometria cu flacără, testul tradițional pentru circulația sodiului, măsoară concentrația de sodiu per unitate de volum de soluție, cu un interval normal între 135 și 145 mmol/L. De fapt, sodiul este dizolvat în apă plasmatică, care reprezintă în mod normal 93% din volumul total de plasmă, restul de 7% constând din proteine și lipide. Electrozii ionici selectivi, care au înlocuit fotometria cu flacără în majoritatea laboratoarelor, determină activitatea sodiului în apa plasmatică, care variază între 145 și 155 mmol/L. Pentru comoditate, laboratoarele aplică în mod obișnuit un factor de corecție, astfel încât valorile raportate să corespundă în continuare intervalului normal tradițional de 135-145 mmol/L [5-9]. Un fel de „pseudohiponatremie” cauzată de expansiunea fazei neapoase a plasmei - de exemplu, datorită hiperlipidemiei sau paraproteinemiei - nu mai este văzută deoarece determinarea prin electrozi selectivi în ser, plasmă sau sânge integral nediluat nu este afectată de acest lucru. denumirea recomandată pentru această cantitate este sodiu ionizat.] [9]. Deși, strict vorbind, o concentrație de sodiu în afara intervalului de 135-145 mmol/L denotă disnatremie, hipo- sau hipernatremie relevantă din punct de vedere clinic este în mare parte definită ca o concentrație de sodiu în afara intervalului normal extins de 130-150 mmol/L [5-9 ].
Deshidratarea și epuizarea volumului lichidului extracelular
Copiii și în special sugarii sunt mai susceptibili la deshidratare decât adulții. Riscul este ridicat pentru următoarele cauze: a. sugarii și copiii sunt mai susceptibili la diaree și vărsături infecțioase decât adulții; b. există o rotație proporțională mai mare a lichidului corporal la sugari comparativ cu adulții (se estimează că aportul zilnic de lichid și ieșirea, ca propoziție a lichidului extracelular, este în copilărie de două ori mai mare decât cel al unui adult); c. copiii mici nu își comunică nevoia de lichide sau nu accesează în mod independent lichide pentru a umple pierderile de volum [1-3,10].
Deshidratarea reduce volumul circulant efectiv, afectând astfel perfuzia tisulară. Dacă nu se corectează rapid, apar leziuni ischemice la nivelul organului final, ceea ce duce la morbiditate gravă.
Trei grupuri de simptome și semne apar în deshidratare [1-3,5-10]: a. cele legate de modul în care apare pierderea de lichide (inclusiv diaree, vărsături sau poliurie); b. cele legate de dezechilibrele electrolitice și acido-bazice care uneori însoțesc deshidratarea; și c. cele direct din cauza deshidratării. Următoarea discuție se va concentra pe al treilea grup.
Atunci când evaluează un copil cu tendință spre deshidratare, medicul trebuie să abordeze gradul de epuizare a volumului lichidului extracelular. Mai rar clinicianul va aborda testele de laborator și tipul de lichid pierdut (lichid extracelular sau intracelular).
Gradul de deshidratare
Este imperativ să se evalueze cu precizie gradul de deshidratare, deoarece epuizarea severă a volumului de lichid extracelular necesită resuscitarea rapidă a fluidelor [10,11]. Deshidratarea se măsoară cel mai obiectiv ca o schimbare a greutății față de valoarea inițială (pierderea acută a greutății corporale reflectă pierderea de fluid, nu masa corporală slabă sau grasă; astfel, o pierdere în greutate de 1,2 kg ar trebui să reflecte pierderea a 1,2 litri de fluid). Cu toate acestea, în majoritatea cazurilor, o pondere recentă anterioară nu este disponibilă.
tabelul 1
Scara de deshidratare clinică „scară de evaluare în 4 puncte cu 8 puncte” [12].
| Caracteristică | 0 | 1 | 2 |
| Aspectul general | Normal | Sete, neliniștit sau letargic, dar iritabil la atingere | Somnolent, șchiopătat, rece sau înfundat; comatoasă sau nu |
| Ochi | Normal | Ușor scufundat | Foarte scufundat |
| Membrane mucoase (limbă) | Cel mai | Lipicios | Uscat |
| Lacrimi | Lacrimi | Scăderea lacrimilor | Lacrimi absente |
Scorul constă din 4 itemi clinici, care pot fi însumați pentru un scor total cuprins între 0 și 8. Ultimele 3 categorii sunt deshidratare nulă sau minimă (-2 (450 mosm/kg H2O.) Concentrația urinară poate fi măsurată cu un osmometru sau destul de estimat, în absența proteinuriei și glucozuriei, din greutatea specifică, determinată prin refractometrie, după cum urmează:
Măsurarea joiului de greutate specifică este foarte populară, dar din păcate nesigură [14].
Mai mult, testele de laborator pot detecta tulburările electrolitice și acido-bazice asociate, dar determinarea electroliților circulanți și a echilibrului acido-bazic este limitată de obicei la copiii care necesită lichide intravenoase. Acești copii sunt mai grav epuizați în volum și, prin urmare, prezintă un risc mai mare de diselectrolitemii. Testarea de laborator este mai puțin utilă pentru evaluarea gradului de epuizare a volumului.
- Bicarbonatemia ≤ 17,0 mmol/L ar putea fi cel mai util test de laborator pentru evaluarea deshidratării. Nivelul ureei din sânge reflectă severitatea deshidratării, scăderea ratei de filtrare glomerulară și creșterea reabsorbției de sodiu și apă în tubul proximal [11]. Din păcate, utilitatea clinică a acestui test este limitată, deoarece acest parametru sanguin poate fi crescut de alți factori, cum ar fi sângerarea sau ruperea țesuturilor (pe cealaltă parte a creșterii poate fi minimizată printr-o scădere concomitentă a aportului de proteine).
- Concentrația de sodiu variază cu pierderea relativă de solut în apă. Modificările concentrației de sodiu joacă un rol esențial în stabilirea tipului de epuizare a fluidului (figura4 4):
Compartimente extracelulare și intracelulare la copiii cu deshidratare. În mod normal, compartimentul extracelular reprezintă aproximativ 20%, iar cel intracelular 40% din greutatea corporală (panoul superior al figurii). Al doilea, al treilea și al patrulea panou descrie relația dintre compartimentul extracelular și intracelular la trei copii cu deshidratare în contextul unei boli diareice acute: deshidratarea este normotonic-normonatremică în primul, hipotonico-hiponatremic (în principal pierderi de lichid extracelular) în al doilea și hipernatremică (în principal pierderi de lichid intracelular) la al treilea copil. Panoul inferior descrie relația dintre lichidul extracelular și cel intracelular (în principal pierderile de lichid intracelular) la un copil cu deshidratare în contextul cetoacidozei diabetice (deshidratare hipertonică- „normonatremică”; în acest context concentrația de sodiu circulant este normală sau chiar redusă) . În fiecare panou, cercurile solide denotă sodiu și cercurile deschise, substanțe dizolvate impermeabile care nu se mișcă liber pe membranele celulare (în prezentul exemplu glucoza). Din motive de simplitate, nu sunt date simboluri pentru potasiu, principalul cation intracelular.
Deshidratare hiponatremică și hipotonică [5,6]: Dezvoltarea hiponatremiei reflectă pierderea netă de solut, care depășește pierderea de apă. Acest lucru nu apare direct, deoarece pierderile de lichide, cum ar fi diareea, nu sunt hipertonice. De obicei solutul și apa se pierd proporțional, dar apa este preluată și reținută în contextul secreției de hormon antidiuretic indusă de hipovolemie. Deoarece apa din corp se mută de la lichidul extracelular la celule în aceste condiții, semnele de deshidratare devin ușor profunde.
Deshidratare normonatremică și izotonică: în acest cadru, solutul se pierde proporțional cu pierderea de apă.
Deshidratare hipernatremică și hipertonică [7,8]: Această setare reflectă pierderea de apă în exces față de pierderea de solut. Deoarece apa din corp trece de la lichidul intracelular la cel extracelular în aceste circumstanțe, acești copii prezintă mai puține semne de deshidratare pentru orice cantitate dată de pierdere de lichid decât copiii cu deshidratare normonatremică (sau normotonică) și mai ales cei cu deshidratare hiponatremică.
Concluzie
Evaluarea clinică a deshidratării poate fi dificilă, în special la sugarii tineri. Un număr mare de dovezi sugerează utilizarea unei „scale de evaluare cu 4 puncte în 8 puncte”, dezvoltată și validată recent. În principal, pierderile de lichid extracelular apar în deshidratarea hipotonică, unde semnele de deshidratare devin ușor profunde; dimpotrivă, în principal pierderile de lichid intracelular apar în deshidratarea hipertonică, unde semnele de deshidratare tind să fie mai puțin evidente.
Interese concurente
Autorii declară că nu au interese concurente.
Contribuțiile autorilor
MGB și AB au scris prima versiune a manuscrisului. GDS a revizuit manuscrisul și a pregătit cifrele. Toți autorii au citit și aprobat lucrarea, au îndeplinit criteriile de autor stabilită de Comitetul internațional al editorilor revistelor medicale, consideră că lucrarea reprezintă o muncă cinstită și sunt capabili să verifice validitatea rezultatelor raportate.
- Accelerarea Corpului; Fizica corpului Mișcare spre metabolizare
- Reducerea creierului și a corpului înainte de Alzheimer; s Sets In Live Science
- 3-1 Cavitație cu ultrasunete 40k radiofrecvență Rf Sculptură corporală Mașină de slăbit
- Anfisa Cehov a provocat daune ireparabile pastilelor corporale pentru pierderea în greutate; Știri despre celebrități
- Breaking Dawn Partea 2 depășește predecesorii săi Daily Troian