Abstract
fundal
Tumora stromală gastrointestinală (GIST) este cea mai frecventă tumoare submucoasă și, odată cu avansarea modalităților de diagnostic, incidența cazurilor de GIST diagnosticate a crescut. În mod similar, prevalența obezității morbide a crescut rapid și în ultimul deceniu. În special, incidența GIST la pacienții obezi a fost raportată a fi mai frecventă în comparație cu populația generală. Deși rezecția locală este prima alegere pentru tratamentul GIST, ar trebui luată în considerare și o intervenție chirurgicală extinsă, în funcție de mărimea și localizarea tumorii. Gastrectomia laparoscopică a mânecii (LSG), cea mai populară procedură bariatrică, ar putea fi, de asemenea, o opțiune de tratament concomitent atât pentru obezitatea morbidă, cât și pentru GIST atunci când tumora este cuprinsă în intervalul de excizie LSG. Cu toate acestea, există puține rapoarte despre LSG planificate pentru GIST preoperator.
Prezentarea cazului
Un bărbat japonez în vârstă de 46 de ani cu obezitate morbidă (greutate corporală de 105,4 kg, indicele de masă corporală (IMC) de 36,6 kg/m2) a fost diagnosticat cu un GIST intramural în fundul gastric. Datorită grăsimii sale viscerale extreme, dominată de obezitate (suprafața grăsimii viscerale de 386 cm 2), pe lângă dimensiunea și localizarea tumorii, am stabilit că ar fi dificil să se efectueze rezecția locală. Am planificat LSG ca un tratament concomitent atât pentru GIST, cât și pentru obezitatea morbidă. După examinarea preoperatorie și 6 luni de control al greutății, pacientul a slăbit suficient pentru a fi supus LSG în siguranță. Ținând suficientă distanță de tumoare, pe care am observat-o cu un endoscop, am efectuat LSG pentru a rezeca cu succes tumoarea. Pacientul a fost externat fără evenimente. Pierderea în greutate a avut succes, deoarece IMC-ul său a fost de 21,0 kg/m2 la 3 luni după operație.
Concluzie
Am efectuat cu succes LSG la un pacient obez morbid cu un GIST mare. Acesta este cel mai mare GIST rezecat concomitent cu LSG raportat în literatura de specialitate actuală.
fundal
Obezitatea morbidă a crescut rapid în ultimul deceniu. Chirurgia bariatrică este cea mai eficientă terapie pentru tratarea obezității și a comorbidităților asociate acesteia. Deși gastrectomia laparoscopică a mânecii (LSG) este o procedură bariatrică relativ nouă, a depășit incidența ocolirilor gastrice laparoscopice Roux-Y la nivel global [1], probabil datorită procedurii sale simple.
Tumora stromală gastrointestinală (GIST) este o boală foarte importantă, deoarece este cea mai frecventă și potențial tumoră submucoasă malignă (SMT). GIST-urile provin adesea din stomac și, ca urmare a progreselor în modalitățile de diagnostic, au fost recent detectate mai frecvent. În plus, incidența GISTs a fost raportată a fi mai frecventă la pacienții obezi supuși unei intervenții chirurgicale bariatrice (0,8%) comparativ cu populația generală (0,001%) [2]. Cu toate acestea, corelația dintre obezitate și GIST este încă necunoscută.
Tratamentul principal pentru GIST este rezecția completă a tumorii. Rezecția locală este prima alegere, dar a fost considerată doar ca tratament pentru GIST relativ mic sau extramural. Pentru tumorile mari și intramurale, trebuie luată în considerare o intervenție chirurgicală extinsă, cum ar fi gastrectomia proximală, distală și totală, în funcție de dimensiunea și localizarea tumorii. LSG ar putea fi, de asemenea, o opțiune de tratament concomitent atât pentru obezitatea morbidă, cât și pentru GIST atunci când tumora este conținută în intervalul de excizie LSG. Cu toate acestea, există puține rapoarte despre LSG planificate pentru GIST preoperator.
În acest raport de caz, am efectuat LSG pentru a rezeca un GIST mare situat la fundul gastric la un pacient cu obezitate morbidă. Aici, raportăm observația noastră și trecem în revistă literatura despre GIST rezecate cu LSG.
Prezentarea cazului
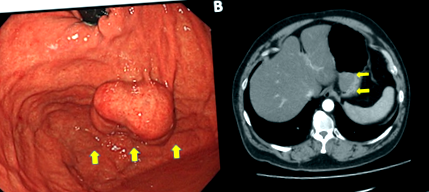
Un bărbat japonez în vârstă de 46 de ani, obez morbid, a fost diagnosticat cu SMT gastric prin examinare medicală și a venit la spitalul nostru pentru intervenție chirurgicală. Endoscopia gastrointestinală superioară și tomografia computerizată îmbunătățită (CT) au arătat un SMT intramural cu diametrul de aproximativ 4 cm în fundul gastric (Fig. 1). A fost efectuată o biopsie, iar histologia a arătat grupul 1 în acel moment.
Imagistica preoperatorie a găsit un SMT mare (săgeți galbene) la nivelul fundului gastric. A Endoscopie. b Scanare CT
Greutatea sa corporală (BW) a fost de 105,4 kg, iar indicele de masă corporală (IMC) a fost de 36,6 kg/m 2. În special, a avut o adipozitate viscerală severă (zona de grăsime viscerală (VFA) de 386 cm 2) (Fig. 2a). De asemenea, avea sindrom de apnee obstructivă severă în somn (OSAS) (indice de apnee-hipopnee 79,6) și hipertensiune arterială. Datorită grăsimii sale viscerale extreme, care domină obezitatea și mărimea și localizarea tumorii, am stabilit că ar fi dificil să se efectueze rezecția locală. În schimb, am planificat LSG ca un tratament concomitent atât pentru tumoare cât și pentru obezitatea morbidă.
Evaluarea grăsimii viscerale abdominale (roșu) și a grăsimii subcutanate (albastru) prin Fat Scan. Pacientul a slăbit suficient, în special grăsimea viscerală. A Înainte de slăbire. b După pierderea în greutate
După examinarea preoperatorie și 6 luni de control al greutății, pacientul a slăbit suficient (BW 84,2 kg, IMC 29,5 kg/m 2, VFA 305 cm 2) pentru a fi supus LSG în siguranță (Fig. 2b). În decursul acestei perioade, deși am verificat CT la fiecare 3 luni după prima vizită, nu s-a detectat nicio modificare aparentă. Cea de-a doua endoscopie gastro-intestinală superioară, la 6 luni după prima, a dezvăluit însă că tumoarea a crescut în dimensiune la aproximativ 5 cm și că tumoarea a fost diagnosticată ca GIST preoperator pe baza rezultatelor histologice.
Am efectuat LSG în modul nostru obișnuit, cu excepția faptului că am avansat endoscopia transorală în locul tubului de calibrare 37,5-Fr de-a lungul curburii mai mici pentru a observa tumora intraoperator. După mobilizarea completă a fundului, am observat tumoarea intramurală situată la o distanță suficientă de joncțiunea esofagogastrică (EGJ) atât cu laparoscopie, cât și cu endoscopie (Fig. 3). Stomacul a fost împărțit folosind un capsator liniar păstrând suficientă distanță de tumoare. Am conținut specimenul, inclusiv tumoarea, într-o pungă și am prelungit locul inciziei portului de 15 mm cu câțiva milimetri. L-am putea prelua ca de obicei, cu excepția celor de mai sus, relativ ușor. Durata operației a fost de 156 min, cu pierderi reduse de sânge, iar pacientul a fost externat fără evenimente în a 7-a zi postoperatorie.
Tumora (săgeți galbene) a fost observată cu A laparoscopie și b endoscopie intraoperator
Tumora, măsurată la 6,0 cm × 5,0 cm (Fig. 4), a fost rezecată complet și a fost mai mare decât observațiile inițiale în timpul primei sale vizite. Examinarea patologică a relevat faptul că cifrele mitotice au fost rareori observate (1/50 HPF) și că celulele tumorale au fost puternic pozitive atât pentru c-kit cât și pentru CD34 și negative pentru S-100, desmin și actină musculară alfa-netedă imunohistochimic. GIST a fost diagnosticat cu risc scăzut în clasificarea Miettinen și cu risc moderat în clasificarea Modified-Fletcher.
Specimenul rezecat. Tumora (săgețile galbene) a fost complet resecată
În plus, pierderea în greutate a avut, de asemenea, succes, deoarece IMC-ul său a fost de 21,0 kg/m 2 la 3 luni după operație.
Discuţie
Ghidurile de practică clinică pentru GIST în Japonia recomandă ca indicația pentru chirurgia laparoscopică să fie decisă luând în considerare localizarea tumorii, inclusiv dacă este intra sau extramural, gradul de malignitate al tumorii și experiența chirurgului în chirurgia laparoscopică, atunci când tumora este peste 5 cm în mărime care sunt asociate cu un risc crescut de rupere [3]. În acest caz, deoarece tumora era intramurală și nu fragilă, am considerat că nu există un risc ridicat de rupere. Mai mult, tumora a fost localizată la nivelul fundului gastric, care este cea mai adâncă parte a abdomenului la un pacient cu obezitate grasă viscerală extremă. O lucrare despre chirurgia bariatrică menționează că chirurgia deschisă este cunoscută ca având un risc ridicat de complicații și că chirurgia laparoscopică este mai sigură și recomandată pentru pacienții cu obezitate morbidă [4]. De aceea am considerat că chirurgia laparoscopică ar fi mai sigură decât chirurgia deschisă. Mai mult, avem suficientă experiență în chirurgia laparoscopică, inclusiv LSG la instituția noastră.
Pacientul a suferit o scădere în greutate timp de 6 luni, ceea ce reprezintă o perioadă medie în programul nostru bariatric, din cauza obezității sale extreme de grăsime viscerală dominată (VFA de 386 cm 2). Se știe că grăsimea viscerală și volumul hepatic sunt cei mai importanți factori de risc pentru chirurgia GI superioară, inclusiv chirurgia bariatrică pentru pacienții cu obezitate morbidă. În chirurgia bariatrică, ocazional experimentăm cazuri inoperabile din cauza lobului stâng semnificativ mărit al ficatului și a grăsimii viscerale abundente care perturbă vizualizarea chirurgului a câmpului gastric superior. Colles și colab. a raportat că o pierdere în greutate de 5% duce la o reducere de aproximativ 10% a volumului de grăsime viscerală și peste o reducere de 20% a volumului hepatic [6]. Am considerat că pierderea în greutate preoperatorie de cel puțin 10% ar reduce riscul chirurgical al pacientului cu o cantitate suficientă chiar și atunci când se ia în considerare potențialul de creștere tumorală necanceroasă în timp ce se întârzie intervenția chirurgicală.
Eficacitatea chimioterapiei neoadjuvante pentru GIST nu a fost stabilită; cu toate acestea, ghidurile de practică clinică pentru GIST în Japonia recomandă chimioterapia neoadjuvantă pentru cazuri selectate numai atunci când procedura ar putea fi diminuată [3]. În acest caz, deoarece pacientul a fost diagnosticat cu un GIST după perioada de pierdere în greutate preoperatorie, chimioterapia neoadjuvantă nu a fost planificată. În plus, dacă tumoarea a crescut sau a scăzut într-o oarecare măsură, am stabilit că LSG a fost cea mai bună procedură pentru acest caz, așa cum s-a menționat mai sus. Din acest motiv, chimioterapia neoadjuvantă nu a fost indicată pentru acest caz. Ca rezultat, cu toate acestea, dimensiunea finală a tumorii în timpul procedurii LSG a fost mai mare decât se anticipa. Retrospectiv, ar fi trebuit să apară verificări mai frecvente asupra progresului tumorii, deoarece GIST este potențial malign.
A fost efectuată o revizuire completă a literaturii, iar rapoartele cu referire la GIST rezecate cu LSG sunt listate în ordine cronologică (Tabelul 1) [7,8,9,10,11,12,13,14,15,16,17,18, 19,20,21,22]. Deși au existat mai mult de 10 lucrări despre GIST rezecate cu LSG, majoritatea rapoartelor au descris mici GIST extramurale întâlnite în timpul funcționării și rezecate incidental [8,9,10,11,12,13,14,15,16,17,18,19, 21, 22]. Am găsit doar două rapoarte anterioare despre LSG planificate preoperator ca tratament pentru GIST care erau relativ mari și intramurale [7, 20]. Wang și colab. a fost primul care a raportat LSG ca tratament GIST [7]. Chetta și colab. au raportat cazuri de urgență în care s-au efectuat LSG pentru GIST cu sângerări acute [20]. În special în cazul nostru, dimensiunea tumorii a fost de 6,0 cm × 5,0 cm, ceea ce poate fi cel mai mare GIST rezecat cu LSG planificat preoperator până în prezent.
Concluzie
Am efectuat LSG în condiții de siguranță la un pacient cu obezitate morbidă, cu un GIST gastric mare. Acesta este cel mai mare GIST rezecat concomitent cu LSG printre rapoartele anterioare.
- Gastrectomie laparoscopică cu mânecă pentru obezitate morbidă
- Este gastrectomia de mânecă o procedură terapeutică pentru toți pacienții obezi ScienceDirect
- Chirurgie pentru pierderea în greutate a gastrectomiei mânecilor laparoscopice
- Incidența colelitiazei simptomatice după gastrectomia laparoscopică a mânecii și asocierea acesteia
- Influența variabilelor psihologice la pacienții cu obezitate morbidă supuși unei intervenții chirurgicale bariatrice după