Deși RFA a fost eficientă în tratarea fibrilației atriale, în literatura de specialitate au fost raportate complicații, dintre care cea mai gravă este o fistulă atrială-esofagiană stângă care se formează secundar leziunii termice esofagiene. 11 - 15 În ciuda posibilității ca RFA să inducă leziuni esofagiene, puține studii endoscopice au examinat esofagul după RFA și niciun studiu nu a încercat să clasifice leziunile pentru a stratifica pacienții pentru urmărirea postoperatorie. 16 - 19 Această serie de cazuri este formată din 3 pacienți care au suferit RFA percutanată și au prezentat debut acut al simptomelor esofagiene. Deoarece aceste cazuri ilustrează spectrul leziunilor care se pot dezvolta de la leziunea termică a esofagului, aceste constatări au fost utilizate pentru a propune un sistem de clasificare pentru determinarea urmăririi pacientului.
Rapoarte de caz
Pacientul # 1
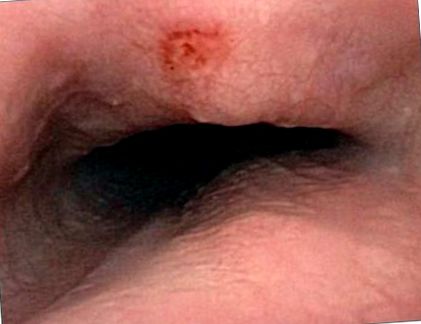
O femeie albă, în vârstă de 53 de ani, a prezentat dureri toracice acute retroster-nale, disfagie și odinofagie la 1 zi după ce a fost supusă RFA a PV. Pacienta era afebrilă, cu semne vitale stabile, iar studiile sale de laborator nu prezentau anomalii semnificative. O electrocardiogramă a prezentat ritm sinusal normal, fără anomalii ale undelor ST-T. Pacientul a suferit ulterior o esofagogastroduodenoscopie (EGD), care a dezvăluit un mic ulcer cu exudat aderent la 25 cm, o constatare care a fost în concordanță cu leziunea termică (Figura 1). Pacientul a fost instruit să ia sucralfat de 1 g de trei ori pe zi și să respecte o dietă lichidă limpede până când simptomele ei au dispărut. O săptămână mai târziu, a avut o rezolvare completă a simptomelor și a reluat o dietă regulată fără alte complicații.
Eritem mucos cu exsudat aderent.
Pacientul # 2
Un bărbat alb, în vârstă de 69 de ani, a prezentat plângeri de disfagie la o zi după ce a fost supus RFA PV și istm tricuspidian. Era afebril, cu semne vitale stabile, iar studiile sale de laborator au avut rezultate neobservate. Pacientul a fost trimis la serviciul nostru pentru evaluarea ulterioară a posibilelor leziuni termice. Un EGD a arătat un ulcer liniar de 6 mm pe peretele anterior al esofagului la 35 cm, precum și un ulcer adiacent de 2 mm; ambele leziuni au fost acoperite cu un coagul negru (Figura 2). Pacientul a fost instruit să rămână nul per os cu nutriție parenterală totală și a fost început cu pantoprazol 40 mg de două ori pe zi și sucralfat de 1 g de patru ori pe zi. O EGD repetată obținută 1 săptămână mai târziu a relevat 2 ulcere de vindecare pe peretele esofagian anterior la 36 cm cu eritem minim. Pacientul a avansat la o dietă mecanică moale și a continuat tratamentul cu pantoprazol și sucralfat, cu o altă EGD programată pentru săptămâna următoare. Al treilea EGD a demonstrat eritem minim pe peretele esofagian anterior la 35 cm. Pacientul a avansat la o dietă obișnuită și nu au fost necesare alte endoscopii. Pacientul a rămas afebril, cu rezolvarea simptomelor sale după EGD finală.
Ulceratie superficiala acoperita cu coagul negru.
Pacientul # 3
Ulcerație profundă cu un cheag aderent.
Pacientul a prezentat în ziua 17 postoperatorie dureri toracice cu debut acut și febră. O scanare CT a toracelui a relevat pneumomediastin și pneumopericard cu un revărsat pericardic moderat, sugestiv pentru o fistulă esofo-agopericardică și perforație esofagiană. În timpul unei toracotomii emergente, a fost descoperită o perforație esofagiană de 1 cm și reparată chiar posterior de LA; în plus, a fost creată o fereastră pericardică pentru drenarea unui empiem pericardic. S-a efectuat o irigare extinsă a cavităților pleurale și pericardice, iar 2 tuburi toracice au fost plasate bilateral. Studiile de gastrografină au continuat să arate scurgeri persistente cu ieșiri mari ale tubului toracic în 2 ocazii separate; prin urmare, după o lună de terapie conservatoare, pacientul a suferit o esofagectomie cu tragere gastrică. În timpul procedurii, a fost observată o perforare esofagiană mare (0,9 cm în diametru).
Discuţie
Leziunea esofagiană este o complicație cunoscută a RFA a PV și LA pentru tratamentul fibrilației atriale. Etiologia leziunii este multifactorială. După cum au afirmat Gillinov și asociații, scopul RFA este de a crea o serie de leziuni transmurale în LA; cu toate acestea, numai temperatura și durata energiei livrate pot fi controlate. 13 Nu există nicio modalitate de a controla profunzimea leziunii create; astfel, este posibil să se creeze o leziune netransmurală, rezultând o operație nereușită sau o leziune prea adâncă, provocând în consecință rănirea structurilor adiacente. În plus, s-a demonstrat că țesutul intestinal este mult mai susceptibil la leziuni termice induse de radiofrecvență decât țesutul muscular și că convecția de căldură generată în LA de sonda de ablație poate duce la leziuni esofagiene fără ca sonda să intre în contact direct cu esofagul. . 12
Pentru a stabili o mai bună înțelegere a relației anatomice dintre esofag și peretele posterior LA, Sánchez-Quintana și colegii săi au efectuat un studiu pentru a examina cursul esofagului prin disecție grosieră. 20 La 40% dintre exemplarele cadaverice, au existat mai puțin de 5 mm între esofag și endocardul LA. iar PV-urile inferioare. 21 În plus, anterior adventiției esofagiene se află arterele esofagiene și plexul nervului vag, care pot fi ușor rănite prin ablația transmurală a LA sau PV. Deteriorarea acestor structuri ar putea determina compromisul neurovascular al esofagului, ducând la necroză și perforație.
Injuria esofagiană secundară RFA a fost descrisă pentru prima dată în 2001; pacientul a prezentat la 9 zile după RFA un număr crescut de globule albe din sânge, odinofagie și o perforație esofagiană transmurală a peretelui anterior care a fost fatală. 13 Doll și colegii săi au descoperit că 4 din 387 de pacienți (1%) care au suferit RFA intraoperator au dezvoltat fistule stereo-esofagiene care au fost diagnosticate secundar defectelor neurologice de la embolii aerului, hematemeza masivă sau șocul septic. 12 Deși toți acești pacienți au avut cursuri postoperatorii precoce, remarcabile, au început să dezvolte semne de perforație la 6-12 zile după RFA.
Perforația esofagiană după RFA este rară, dar fatală. Prin urmare, este imperativ ca medicii să ia în considerare această complicație în diagnosticul diferențial, deoarece intervenția timpurie este esențială pentru evitarea mortalității. Cei 3 pacienți prezentați în această serie de cazuri demonstrează spectrul leziunii esofagiene care poate apărea în urma RFA. Formarea fistulei atrio-esofagiene pare să dureze de obicei cel puțin o săptămână, ceea ce permite efectuarea unei EGD în 24-72 de ore de la RFA cu o probabilitate redusă de a induce embolizarea aerului. Deși s-au efectuat analize endoscopice ale esofagului pentru leziuni termice, nu a existat nicio încercare de clasificare a acestor leziuni cu intenția de stratificare a pacienților pentru o continuare ulterioară. 19, 23 Următorul sistem de clasificare a leziunilor este propus pe baza constatărilor endoscopice pentru a facilita detectarea și gestionarea rapidă a acestor pacienți.
Leziuni termice de clasa I
Pacienții cu această leziune au eritem sau decolorare a peretelui esofagian anterior cu o perturbare minimă a mucoasei. Aceste leziuni ar trebui să fie eroziuni superficiale fără implicarea vaselor și ar trebui să fie mai mici de 5 mm, așa cum este ilustrat de pacientul nr. 1. Acești pacienți par să aibă un risc scăzut de perforație sinceră și pot fi tratați cu inhibitori ai pompei de protoni și sucralfat, cu urmărire clinică pentru a evalua agravarea simptomelor.
Leziuni termice de clasa II
După cum a demonstrat pacientul nr. 2, pacienții cu acest grad de leziuni au ulcere ale peretelui esofagian anterior cu sau fără exsudat. Aceste leziuni tind să pătrundă mai departe în peretele esofagian, fără extensie în muscu-laris extern. În plus, aceste leziuni nu ar trebui să aibă o implicare a cheagului sau a vasului. Pacienții cu această leziune par să aibă un risc intermediar de a dezvolta o perforație. În plus față de managementul medical cu inhibitori ai pompei de protoni și sucralfat, acești pacienți necesită o monitorizare atentă și repetă endoscopia pentru a asigura îmbunătățirea leziunii.
Leziuni termice de clasa III
Pacienții cu acest grad de leziuni au ulcerații profunde care se extind în și dincolo de musculară. Aceste leziuni pot avea dovezi ale formării escarelor, cheagului suprapus sau necrozei. Leziunile pot avea, de asemenea, afectare vasculară, după cum arată pacientul nr. 3. Ca rezultat, există o probabilitate crescută de a compromite fluxul sanguin tisular și de a agrava leziunile. Pacienții cu această leziune prezintă un risc ridicat de a dezvolta o perforație esofagiană și o fistulă atrială-esofagiană. Acestea ar trebui considerate nule per os și începute cu terapia medicală. Este necesară consultarea chirurgiei cardiotoracice, precum și o scanare CT a pieptului. Dacă descoperirile imagistice nu necesită o operație emergentă, o endoscopie repetată poate fi considerată pentru a reevalua vindecarea ulcerului.
Concluzie
Sunt necesare studii prospective mai mari pentru a evalua utilitatea acestui sistem de clasificare, precum și a liniilor directoare de urmărire propuse. În plus, o evaluare mai aprofundată a acestor leziuni ar trebui luată în considerare prin ultrasunete endoscopică pentru a cuantifica în continuare gradul de leziune a esofagului, precum și a țesutului din jur. 24
- Ablația radiofrecvenței esofagiene (îngrijirea externă) - Ce trebuie să știți
- Epidemiologie și prognoză a prevalenței cancerului esofagian în țările centrale și
- Procedura de stent esofagian Johns Hopkins Medicine
- Spasm esofagian CS Mott Spitalul pentru copii Michigan Medicină
- Terapie de ablație endoscopică - Proceduri endoscopice Virginia Mason