Abstract
fundal
Amigdalele mărite și adenoidele sunt etiologia majoră a apneei obstructive de somn (OSA) la copii. Hiperplazia limfatică este comună atât OSA cât și bolii celiace. Ne-am propus să investigăm efectul unei diete fără gluten asupra simptomelor OSA la copiii cu boală celiacă.
Metode
Copiii cu boală celiacă cu vârsta cuprinsă între 2-18 ani au fost recrutați prospectiv înainte de inițierea unei diete fără gluten. Copiii cu serologie celiacă negativă cărora li s-au efectuat endoscopii gastrointestinale pentru alte indicații au servit drept controale. Toți participanții au completat un chestionar validat al simptomelor legate de OSA și chestionarul de somn pediatric (PSQ) la momentul inițial și 6 luni mai târziu.
Rezultate
Treizeci și patru de copii cu boală celiacă (vârsta medie 6,6 ± 3,5 ani) și 24 de martori (vârsta medie 7,3 ± 4,6 ani), P = 0,5) au fost recrutați. Nu au existat diferențe semnificative între sexe, indicele de masă corporală sau sezon la recrutare între cele două grupuri. Rata scorurilor PSQ pozitive a fost mai mare (mai multe simptome legate de OSA) în grupul de control comparativ cu grupul celiac, atât la recrutare, cât și la urmărirea pe 6 luni (33,3% vs. 11,8%, P = 0,046 și 16,7% vs. 0, P = 0,014, respectiv). Scorurile PSQ s-au îmbunătățit semnificativ în ambele grupuri la urmărirea de 6 luni (P
fundal
Boala celiacă este o tulburare sistemică cronică mediată de imunitate cauzată de o sensibilitate permanentă la gluten și la proteinele înrudite la persoanele susceptibile genetic. Prevalența sa este de aproximativ 1% din populația generală [1, 2]. Limfadenopatia mezenterică este o parte potențială a evoluției clinice a bolii celiace, cu rezoluție după instituirea unei diete fără gluten [3, 4]. Boala celiacă a fost, de asemenea, asociată cu sindromul de cavitație ganglionară mezenterică [5].
Sindromul de apnee obstructivă în somn (OSA) se caracterizează prin episoade recurente de obstrucție a căilor respiratorii superioare în timpul somnului, asociate cu hipoxie intermitentă, hipercapnie și fragmentare a somnului [6]. Prevalența OSA la copii este de până la 3% în mai multe studii epidemiologice [7]. Incidența atinge vârfurile la copiii cu vârsta cuprinsă între 2 și 8 ani [8]. Etiologia majoră a OSA la copii este hipertrofia adenotonsilară [9, 10]. În plus, copiii cu OSA pot avea hipertrofie a țesuturilor limfoide în alte regiuni ale căilor respiratorii, cum ar fi ganglionii limfatici cervicali adânci [11, 12]. Studii recente au indicat că o parte potențială a fiziopatologiei OSA este inflamația localizată în zona nazofaringiană, inclusiv o creștere a proliferării celulelor inflamatorii, în special a limfocitelor cu celule T [13, 14].
Boala celiacă și OSA împărtășesc caracteristici comune ale hiperplaziei limfatice și ale inflamației locale. Un studiu recent realizat de Parisi și colab. [15] a arătat o prevalență crescută a respirației tulburate de somn la pacienții celiaci, cu rezolvarea simptomelor odată cu introducerea unei diete fără gluten. Având în vedere caracteristica comună a hiperplaziei limfatice/inflamației locale în ambele tulburări, ne-am propus să investigăm prevalența OSA la copiii cu boală celiacă și să definim efectul unei diete fără gluten asupra simptomelor OSA în boala celiacă.
Metode
Toate procedurile de studiu au fost aprobate de comisia de revizuire instituțională a Centrului Medical Tel Aviv (Comitetul Helsinki) și a fost obținut consimțământul informat al părinților pentru toți participanții.
Eșantion și procedură
Grupul de studiu a inclus copii cu vârste cuprinse între 2 și 18 ani care au fost diagnosticați cu boală celiacă și au fost recrutați între decembrie 2014 și septembrie 2015 la Unitatea de Gastroenterologie Pediatrică din Spitalul de Copii Dana-Dwek al Centrului Medical Sourasky din Tel Aviv. Toți pacienții au fost recrutați prospectiv după diagnostic, înainte de inițierea unei diete fără gluten. Diagnosticul bolii celiace s-a bazat pe combinația de simptome asociate celiacei, o serologie pozitivă (niveluri de transglutaminază anti-țesut [TTG]> 10,0 U/ml) și o histologie caracteristică conform Societății Europene pentru Gastroenterologie Pediatrică, Hepatologie și Ghiduri nutriționale (ESPGHAN) pentru diagnosticul bolii celiace [16]. Copiii sănătoși care au suferit endoscopii gastro-intestinale superioare pentru alte indicații și care au avut o serologie celiacă negativă documentată în ultimele 3 luni și o histologie duodenală normală au servit drept controale. Grupurile au fost potrivite pentru vârstă, sex și sezonul recomandării. Au fost excluși copiii cu anomalii congenitale, întârziere în dezvoltare sau alte afecțiuni cronice, la fel ca și copiii care au primit tratament medical/chirurgical pentru AOS.
Măsuri
Am colectat date demografice, incluzând vârsta și sexul, istoricul medical, înălțimea, greutatea și indicele de masă corporală (IMC), simptomele clinice, nivelurile anti-TTG la momentul inițial și la 6 luni după inițierea unei diete fără gluten, descoperirile histologice și scorurile Marsh. S-a calculat și scorul IMC Z [17].
Analiza datelor și statisticilor
Analizele au fost efectuate cu SPSS (versiunea 21.0; SPSS Inc. Chicago, IL). Comparațiile între grupuri ale parametrilor continui ne-distribuiți în mod normal (vârstă, scoruri IMC și PSQ) au fost efectuate cu testul Wilcoxon non-parametric. Comparațiile dintre pre și post-intervenție au fost efectuate cu teste pereche. Toate raportate P-valorile au fost 2-coada cu semnificația statistică stabilită la
Rezultate
Participanți
Treizeci și patru de copii cu boală celiacă (vârsta medie 6,6 ± 3,5 ani) și 24 de martori (vârsta medie 7,3 ± 4,6 ani), P = 0,5) au fost incluse. Cincisprezece pacienți (44,1%) din grupul celiac și 14 pacienți (58,3%), P = 0,29) în grupul de control au fost bărbați. Nu a existat nicio diferență semnificativă în IMC cu scorurile între cele două grupuri (Tabelul 1).
Simptome celiace
Principalele simptome din grupul celiac au fost durerea abdominală și întârzierea creșterii (9 pacienți, 26,5% pentru ambele simptome), anemia (5 pacienți, 14,7%) și diareea (4 pacienți, 11,7%). Serologia celiacă a fost efectuată ca parte a screening-ului (rude de gradul întâi ale pacienților celiaci) la șapte pacienți asimptomatici (20,5%). Nivelul mediu de anticorpi anti-TTG în grupul celiac la diagnostic a fost de 275 ± 34 U/ml (interval 17-800 U/ml) și 23 ± 23 U/ml (interval 0-76 U/ml) la 6 luni de la inițiere a unei diete fără gluten. Șaisprezece pacienți (47%) au avut un aspect macroscopic normal al duodenului, în timp ce 18 pacienți (53%) au prezentat rezultate macroscopice în concordanță cu boala celiacă, în principal scopirea duodenală. Histologia duodenală a tuturor pacienților, cu excepția unuia, a demonstrat atrofie viloasă, hiperplazie criptică și un număr crescut de limfocite intraepiteliale, în concordanță cu boala celiacă Marsh 3. Un pacient a prezentat rezultate compatibile cu boala celiacă Marsh 2.
Controale
Grupul de control a inclus 24 de pacienți. Doisprezece dintre ei (50%) au avut dureri abdominale cu histologie gastrică normală, 4 (16,7%) au avut gastrită Helicobacter pylori pozitivă, 2 (8,3%) au avut gastrită Helicobacter pylori-negativă, 3 (12,5%) au prezentat vărsături (2 cu rezultate în concordanță cu esofagita și 1 cu histologie normală) și 3 (12,5%) prezentate cu eșec de prosperare (TTF) cu histologie normală. Toți pacienții din grupul de control au avut niveluri anti-TTG normale, precum și o histologie duodenală normală.
Intervalul mediu de timp dintre cele două PSQ a fost de 5,94 ± 1,25 luni în grupul celiac și de 5,95 ± 0,92 luni în grupul de control (P = 0,97). Majoritatea pacienților au fost recrutați și au completat primul PSQ în timpul iernii (noiembrie-martie, 67,6 și 58,3% în grupul celiac și, respectiv, în grupul de control; P = 0,48), și a finalizat al doilea PSQ într-un sezon care nu este de iarnă (aprilie până în octombrie, 79,4 și 75% în grupul celiac și, respectiv, de control; P = 0,69).
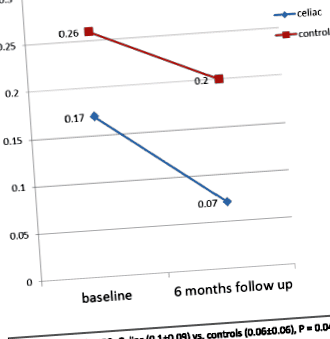
Rata scorurilor PSQ pozitive a fost mai mare în grupul de control comparativ cu grupul celiac, atât la debutul studiului, cât și la urmărire. Patru din 34 de pacienți (11,8%) din grupul celiac și 8 din 24 de pacienți (33,3%) din grupul de control (P = 0,046) a avut un scor PSQ pozitiv (≥0,33) la momentul inițial. Șase luni mai târziu, niciun pacient din grupul celiac și 4 din 24 (16,7%) pacienți din grupul de control nu au avut un scor PSQ pozitiv (P = 0,014).
Scorurile totale ale PSQ au fost semnificativ mai mici în grupul celiac comparativ cu controalele atât la momentul inițial, cât și la urmărirea pe 6 luni. Scorurile de subscală PSQ (sforaitul și scalele de neatenție și hiperactivitate) au fost, de asemenea, semnificativ mai mari pentru controale comparativ cu grupul celiac atât la momentul inițial, cât și la urmărire (Tabelul 2).
Așa cum este afișat în Fig. 1, scorurile PSQ totale s-au îmbunătățit semnificativ în ambele grupuri la urmărirea de 6 luni comparativ cu valoarea inițială (P FIG. 1
Scorul mediu total al chestionarului de somn pediatric (PSQ) la momentul inițial și la urmărirea pe 6 luni
Analiza de regresie liniară cu PSQ2 ca variabilă dependentă și atribuire de grup (celiac vs. controale), vârstă, scor IMC z și sezon ca variabile independente a relevat că numai atribuirea de grup a fost un predictor semnificativ pentru scorul PSQ2 (P
Discuţie
Acesta este primul studiu prospectiv controlat care a investigat prevalența simptomelor OSA la copiii cu boală celiacă și efectul unei diete fără gluten asupra acestor simptome. În această cohortă de copii, rata scorurilor PSQ anormale, care este un inventar de simptome pentru OSA din copilărie, a fost semnificativ mai mică în rândul copiilor cu boală celiacă, comparativ cu controalele potrivite pentru vârstă și sex. Scorurile PSQ au fost mai mici în grupul celiac comparativ cu controalele, în timp ce îmbunătățirile scorurilor PSQ au fost constatate la ambele grupuri 6 luni mai târziu și au fost chiar mai mari în grupul celiac. Descoperirile noastre sunt în contrast cu cele ale lui Parisi și colab. [15] care au demonstrat o prevalență crescută a respirației tulburate de somn la pacienții celiaci. Cu toate acestea, studiul lor a folosit un instrument diferit pentru evaluarea somnului și a dimensiunii eșantionului (n = 19) a fost mai mic comparativ cu cel din prezentul studiu.
Scorurile totale ale PSQ și rata scorurilor anormale ale PSQ au fost semnificativ mai mici în grupul celiac comparativ cu controalele atât la momentul inițial, cât și la urmărire. Atât scara de sforait, cât și scorurile de scară de atenție/comportament au fost mai mici în grupul celiac comparativ cu martorii. Aceste diferențe nu pot fi explicate în funcție de vârstă, IMC sau sezonul de evaluare, deoarece nu au existat diferențe în acești parametri între cele două grupuri. O explicație posibilă pentru aceste constatări este o prevalență crescută a simptomelor OSA în grupul de control din cauza factorilor care nu au fost măsurați în studiul actual, cum ar fi prematuritatea, bolile atopice, fumatul părinților sau istoricul familial al OSA. Cu toate acestea, speculăm că astfel de factori ar putea avea impact asupra ambelor grupuri.
Îmbunătățirea constatată în scorurile PSQ în ambele grupuri la urmărirea de 6 luni poate fi explicată prin istoria naturală a OSA, care tinde să se îmbunătățească odată cu vârsta. Într-adevăr, intervalul de vârstă al cohortei noastre este către limita superioară a incidenței maxime a OSA la copii. Este posibil ca unii copii să fi experimentat îmbunătățirea sau chiar rezolvarea simptomelor OSA în această perioadă de 6 luni. O altă explicație este schimbarea de sezon. Majoritatea participanților noștri au fost recrutați în timpul iernii, astfel încât evaluarea lor de urmărire a fost efectuată în primăvară/vară. După cum se arată în rapoartele anterioare, simptomele OSA pot varia în funcție de sezon și iarna este de obicei asociată cu o agravare a simptomelor OSA [21,22,23].
Deși scorurile PSQ au fost mai mici în grupul celiac din studiul nostru, gradul de îmbunătățire a simptomelor legate de OSA a fost semnificativ mai mare pentru acei copii comparativ cu martorii. Această constatare sugerează că o dietă fără gluten poate juca un rol în această îmbunătățire, deoarece nu a existat nicio diferență în intervalul de timp sau sezonalitate între cele două grupuri. Această constatare este în acord cu cea a lui Parisi și colab. [15] care au arătat, de asemenea, rezoluția respirației tulburate de somn cu o dietă fără gluten. O explicație potențială pentru această constatare este îmbunătățirea hiperplaziei limfatice care este asociată cu boala celiacă și care contribuie la OSA la acești pacienți. Îmbunătățirea semnificativă a OSA la pacienții celiaci după instituirea unei diete fără gluten ridică problema dacă o dietă fără gluten ar putea avea potențialul de a îmbunătăți simptomele OSA la copiii cu celiacă și, astfel, să servească drept terapie adjuvantă pentru OSA sau chiar înlocuiți adenotonsilectomia ca primă linie de tratament pentru OSA pentru acei copii.
Studiul nostru se bazează pe un instrument bine stabilit pentru identificarea simptomelor OSA la populația pediatrică. Este primul studiu controlat prospectiv care a demonstrat un posibil beneficiu al unei diete fără gluten pe OSA la copiii cu boală celiacă. Cu toate acestea, rezultatele prezentului studiu ar trebui interpretate în contextul mai multor limitări. În primul rând, datele noastre se bazează pe un chestionar și nu pe măsuri obiective ale OSA, cum ar fi polisomnografia. În al doilea rând, nu am evaluat dimensiunea adenoidului și a amigdalelor. În plus, grupul de control este relativ mic datorită excluderii pacienților cu afecțiuni medicale cronice, dar rezultatele au fost obținute în această cohortă, cu toate acestea, au atins un nivel de semnificație. Mai mult, trei pacienți din grupul de control au avut TTF, care în sine este o manifestare potențială a OSA. Am decis să includem acești trei pacienți în studiu, deoarece aceștia aveau scoruri PSQ similare cu cele ale grupului de control. Mai mult, după cum sa menționat anterior, analiza datelor după excluderea acestor trei pacienți nu a modificat rezultatele studiului.
Pe scurt, copiii cu boală celiacă s-au dovedit a avea mai puține simptome legate de OSA, dar gradul de ameliorare după inițierea unei diete fără gluten a fost semnificativ mai mare în grupul celiac în comparație cu controalele. Descoperirile noastre sugerează că o dietă fără gluten poate îmbunătăți simptomele legate de OSA la copiii cu boală celiacă. Sunt necesare studii suplimentare pentru a determina dacă o dietă fără gluten are potențialul de a reduce nevoia de adenoidectomie și/sau amigdalectomie la copiii cu celiaci și OSA.
Concluzii
Copiii cu boală celiacă au avut mai puține simptome legate de OSA decât martorii, dar gradul de îmbunătățire după inițierea unei diete fără gluten a fost semnificativ mai mare. Aceste descoperiri sugerează că o dietă fără gluten poate îmbunătăți simptomele legate de OSA la copiii cu boală celiacă.
- Eficacitatea dietei fără gluten singură la recuperarea după anemia cu deficit de fier la pacienții adulți celiaci
- Dieta fără gluten câștigă popularitate, în ciuda nicio creștere a bolii celiace
- Aplicație pentru dietă fără gluten de la copii; s Copiii naționali; s național
- Copiii celiaci crescuți, efectele a doar câțiva ani asupra unei diete fără gluten în copilărie -
- Dieta fără gluten o nouă strategie pentru gestionarea simptomelor dureroase legate de endometrioză PubMed