Qiuye Cheng
un Departament de Chirurgie, Spitalul Blacktown, Australia
b Disciplina de chirurgie, Universitatea din Western Sydney, Australia
Kevin Tree
un Departament de Chirurgie, Spitalul Blacktown, Australia
Michael Edye
un Departament de Chirurgie, Spitalul Blacktown, Australia
b Disciplina de chirurgie, Universitatea din Western Sydney, Australia
Michael Devadas
un Departament de Chirurgie, Spitalul Blacktown, Australia
Abstract
Introducere
Odată cu apariția unor proceduri mai puțin invazive, cum ar fi gastroplastia endoscopică cu mânecă (ESG) pentru pierderea în greutate și tulburările metabolice, observăm mai multe cazuri de pacienți care prezintă rezultate sub-optime pentru luarea în considerare a unei intervenții chirurgicale alternative de slăbire.
Raportul își propune să descrie experiența noastră în conversia ESG în gastrectomie laparoscopică a mânecii și să evidențieze tehnica, provocările și capcanele noastre sugerate.
Prezentarea cazurilor
Am descris două cazuri de bariatrică care detaliază constatările noastre privind endoscopia inițială, împreună cu metodele utilizate pentru inversarea hardware-ului ESG, urmate de problemele întâlnite în timpul gastrectomiei mânecii o lună mai târziu. Cazul 1 este al unei femei de 33 de ani (IMC - 50,7) cu eliminare anterioară a benzii laparoscopice și 2 încercări ESG, în timp ce cazul 2 este o femeie de 31 de ani (IMC 44,6) cu balon gastric și ESG anterior eșuat.
Discuţie
Inversarea ESG a fost efectuată fără dificultate prin endoscopie, cu suturi vizibile tăiate și hardware îndepărtat cu capcane. În ambele cazuri, stomacul a fost ușor distensibil endoscopic. În timpul gastrectomiei manșonului, aderențele extra-gastrice împreună cu mai multe suturi gastro-gastrice au fost întâlnite în cazul 1. În cazul 2, hardware ESG a fost observat pe suprafața externă a stomacului cu greșeală a 3-a reîncărcare a capsatorului în timpul gastrectomiei manșonului, probabil legată de hardware-ul reținut neidentificat . Nu au apărut complicații post-operatorii în niciunul dintre cazuri, cu o pierdere în greutate adecvată la o lună de urmărire.
Concluzie
Din experiența noastră, conversia ESG în gastrectomie de mânecă este fezabilă și, în cea mai mare parte, necomplicată. În seria noastră de cazuri, am descris o abordare în două etape a conversiei, deși o singură conversie etapizată este teoretic fezabilă.
1. Introducere
În prezent există o gamă largă de modalități diferite și algoritmi de tratament în gestionarea obezității. În ultima perioadă, procedurile minim invazive, cum ar fi gastroplastia endoscopică cu mânecă (ESG), au pretins pierderea eficientă în greutate fără riscurile unei intervenții chirurgicale laparoscopice sau deschise [1, 2]. În prezent, cele mai populare tratamente endoscopice din Australia includ balonul intra-gastric și ESG.
În Australia, dispozitivul Apollo este utilizat în mod obișnuit pentru a efectua ESG [3]. Se consideră că ESG induce pierderea în greutate prin restrângerea capacității stomacului de a păstra alimente, inițiază sațietatea timpurie și plinătatea printr-un tranzit gastric mai lent [4]. Tehnica folosește o serie de suturi transmurale plasate endoscopic de la antrul pre-piloric la joncțiunea gastro-esofagiană pentru a realiza o reducere a volumului stomacului [4]. În prezent, ESG nu este acoperit de fonduri medicale sau de sănătate și rămâne autofinanțat în Australia.
Studiile timpurii au arătat că ESG este sigur, cu complicații minime post procedură, în afară de caz izolat de sângerare/melaena care necesită o intervenție endoscopică suplimentară [4, 5]. Rezultatele pe termen mediu dintr-un studiu prospectiv de pionierat au arătat rezultate promițătoare cu pierderea medie în greutate (EWL) de 60,4% la 24 de luni, 85% dintre pacienți atingând obiectivul> 25% EWL [6]. Cu un număr tot mai mare de proceduri ESG, există, de asemenea, mai mulți pacienți care caută conversia la alte intervenții chirurgicale bariatrice, cum ar fi gastrectomia laparoscopică a mânecii (LSG). În afară de o singură serie de cazuri de douăzeci de pacienți [7] care descriu aspectele tehnice și rezultatele pe termen scurt ale conversiei ESG în LSG, rezultatele sau datele de pierdere în greutate pe termen lung în siguranță și conversia în gastrectomie a mânecii încă lipsesc.
Prezentăm doi pacienți bariatric cărora li s-a efectuat conversia ESG în LSG și descriem experiențele noastre peri-operatorii/operatorii. Raportul nostru este în conformitate cu criteriile SCARE [8].
2. Lucrări peri-operative de urmărire/urmărire și pași operativi
Ambii pacienți au fost supuși unor lucrări de rutină care au inclus sânge (FBC, EUC, CMP, LFT, Coags, Fe, Vitamina B12/Vitamina D/folat, TFT, BSL și insulină), ECG și CT Abdomen/pelvis pentru identificarea hardware-ului ESG.
Conversia a fost efectuată în două etape cu endoscopie inițială pentru a evalua patologia stomacului, pentru a determina distensibilitatea și îndepărtarea suturilor ESG/hardware. A urmat etapa a doua - LSG, care a implicat mobilizarea stomacului cu bisturiul hormonal și modelarea manșonului gastric folosind o tehnică standard de bougie 36 F, capsator endoGIA de 60 mm cu imbricarea liniei de capse proximale și omentoplexie folosind 3-0 prolene care rulează suturi întrerupte respectiv.
Ambii pacienți au fost supuși unui studiu de rutină de înghițire în a doua zi post-intervenție chirurgicală. Planurile de externare au fost standardizate la două săptămâni de diete lichide și urmăriri regulate multidisciplinare cu chirurgul, dieteticianul și psihologul clinic.
3. Cazul 1
O femeie în vârstă de 33 de ani, IMC de 50,7 și greutate inițială 139,1 kg, a fost trimisă pentru opțiuni de scădere în greutate chirurgicală, având anterior eliminarea benzii gastrice eșuate și rezultate sub-optime în urma a două încercări ESG într-un centru diferit. Perioada dintre cele două încercări ESG a fost la un an distanță. IMC-ul/greutatea inițială înainte de ESG a fost de 52,7 și 144,3 kg, cu o pierdere în greutate corporală în exces (EWL) de 7,1% în urma încercărilor sale de ESG. Istoricul ei medical a inclus hipercolesterolemie, sindrom ovarian polichistic, rezistență la insulină și reflux ușor.
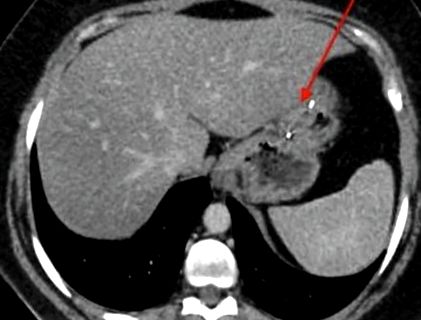
Imagistica CT efectuată a demonstrat prezența hardware-ului ESG împreună cu deformarea și îngroșarea stomacului (Fig. 1, Fig. 2).
CT Imagine axială a stomacului deformat cu hardware ESG.
Imagine coronariană CT a hardware-ului ESG și a peretelui stomacului îngroșat.
La endoscopia inițială, toate suturile ESG neîntrerupte au fost împărțite folosind foarfece endoscopice. Toate componentele ESG vizibile, cum ar fi clemele și dopurile din ceramică, au fost îndepărtate cu o combinație de capcane endoscopice și prinderi pentru rapitoare. O porțiune din hardware a fost îngropată sub mucoasa gastrică, cu dovezi de neo-vascularizație și polipi inflamatori asociați (Fig. 3). Stomacul a fost ușor distensibil înainte de finalizarea endoscopiei.
Laparoscopia cazului 1 care arată suturi ESG rupte (sus în stânga) și suturi intacte (sus dreapta), îndepărtarea hardware-ului (jos stânga) și polipi inflamatori gastrici (jos dreapta).
În timpul laparoscopiei au fost observate și împărțite aderențele gastro-hepatice și gastro-mentale. Câteva suturi ESG rămase au trebuit împărțite pentru a normaliza anatomia stomacului înainte de efectuarea LSG.
Pacientul a avut o recuperare fără evenimente și a fost externat în ziua a treia după operație. La urmărire, pacientul a avut rezultate promițătoare de scădere în greutate la marcajul de patru luni cu IMC-41; greutate - 113,1 kg; EWL 37,0% și pierderea totală în greutate corporală de 18,7%.
4. Cazul 2
O femeie în vârstă de 31 de ani, IMC de 44,6 și greutate inițială de 127,5 kg, a fost trimisă pentru opțiuni chirurgicale de scădere în greutate, având anterior balon intra-gastric și ESG la un centru diferit. IMC-ul și greutatea ei înainte de ESG erau de 47 și 134,5 kg, cu un EWL de 11,1%. Comorbiditățile sale medicale au inclus sindromul ovarian polichistic, rezistența la insulină și colecistectomia anterioară pentru colelitiază.
La endoscopia inițială, s-a observat hipertrofie musculară gastrică care reflectă balonul gastric anterior. Descoperirile ESG au fost similare cu cazul 1, cu toate suturile vizualizate, cleme și cinches împărțite și îndepărtate așa cum s-a descris anterior.
La laparoscopia inițială, spre deosebire de cazul anterior, nu au existat aderențe peri-gastrice semnificative sau distorsiuni ale anatomiei stomacului. Cu toate acestea, am observat prezența hardware-ului ESG pe suprafața externă a stomacului, care în mare parte nu a necesitat îndepărtarea (adică nu în linia de tranziție) (Fig. 5). Procedura a fost complicată de greșirea greșită a celei de-a treia linii de capse, necesitând schimbarea capsei secundare la hardware ESG îngropat anterior neidentificat (Fig. 4).
Cazul 2 constatări laparoscopice ale hardware-ului ESG reținut pe suprafața externă a stomacului; cleme și cinches îngropate și feronerie în linia de bază (dreapta jos).
A fost eliminat hardware-ul ESG din laparoscopie Cazul 2.
La fel ca în cazul precedent, pacientul a avut o recuperare necomplicată și a fost externat în ziua a treia. A avut rezultate bune de slăbire (IMC - 36,9; greutate - 105,4 kg; EWL - 39,4%; TBWL - 17,3%) la patru luni după operație.
5. Discuție și concluzie
Opțiunile pentru pacienții care doresc să obțină pierderea în greutate pot fi confuze, având în vedere gama vastă de tehnici care s-au dezvoltat în ultimul deceniu [9]. Aceste două cazuri evidențiază o tendință de creștere pentru pacienții care optează inițial pentru o abordare mai minim invazivă a pierderii în greutate, dar în cele din urmă progresează către o intervenție chirurgicală laparoscopică bariatrică. Am demonstrat că conversia ESG este posibilă, deși pot apărea provocări din adeziuni extra-gastrice neașteptate sau hardware neidentificat. În plus, Ferrer-Marquez și colab. [10] și Movtiz și colab. [11] au descris, de asemenea, aderențe extra-gastrice și țesuturi stomacale traumatizate/de-vascularizate atunci când se efectuează inversarea ESG. În opinia noastră, aderențele întâlnite în cazul 1 pot fi fie legate de cele două încercări ESG anterioare, fie de inserarea anterioară a benzii gastrice laparoscopice și îndepărtarea ulterioară. În această situație, adhesioliza nu a fost complicată și nu a reprezentat o provocare pentru chirurgia de revizuire. Conform experienței noastre cu cazul 2, prezența clipurilor nedetectate în timpul LSG poate fi de o preocupare semnificativă, deoarece ar putea duce la complicații grave cu scurgeri de linie de capse din greșeala capsei, dacă nu este identificată. În plus, se pare că baloanele intra-gastrice pot duce la un perete stomacal mai gros.
Ca o nouă procedură bariatrică, ESG a câștigat popularitate cu mai multe studii care raportează rezultatele rezonabile ale pierderii în greutate. Cele mai mari două dintre aceste studii efectuate de Alqahtani (1000 de pacienți cu IMC inițial de 33,3 ± 4,5 kg/m 2) și Lopez-Nava și colab. rezultatele pierderii în greutate pe termen mediu și reversibilitatea ESG, dacă este necesar [6, 12]. Cu toate acestea, eventuala sa adoptare ca procedură utilă de bariatrică va depinde de siguranța pe termen lung și de rezultatele pierderii în greutate, care încă nu sunt disponibile. Suturile ESG rupte întâlnite în cele două cazuri ale noastre (Fig. 3) pot fi îngrijorătoare pentru durabilitatea pierderii în greutate durabile prin ESG, la care doar datele pe termen lung pot răspunde.
Deși nu este utilizat în cele două cazuri, poate exista un rol pentru ultrasunetele endoscopice intraoperatorii (EUS) în localizarea hardware-ului ESG nedetectat înainte de LSG. Sunt necesare date suplimentare cu privire la EUS pentru a justifica utilizarea sa în această situație atunci când se ia în considerare costul suplimentar al procedurii și expertiza tehnică necesară.
Această serie de cazuri s-a axat în principal pe conversia ESG în LSG, deși propunem că principiile și provocările pe care le-am întâmpinat s-ar aplica pentru conversiile ESG la alte proceduri chirurgicale bariatrice, cum ar fi by-passul gastric roux-en Y sau byast-ul gastric cu anastomoză unică.
Probabil vom observa o creștere a numărului de pacienți cu tratamente endoscopice anterioare care prezintă în considerare inversarea și conversia la chirurgia bariatrică. Conversia ESG în LSG poate fi efectuată în siguranță printr-o tehnică combinată endoscopică-laparoscopică. O revenire la anatomia originală a stomacului și o abordare meticuloasă pentru identificarea și eliminarea majorității, dacă nu a întregului hardware ESG este necesară pentru succes.
Surse de finanțare
Toate fondurile pentru lucrare au fost furnizate prin intermediul Departamentului de Chirurgie Blacktown Hospital.
Aprobare etică
Aprobarea etică a fost obținută de la comitetul de etică al Western Sydney Area Health Service.
Consimţământ
Consimțământul informat scris a fost obținut de la pacient pentru publicarea acestui raport de caz și a imaginilor însoțitoare. O copie a consimțământului scris este disponibilă pentru examinare de către redactorul-șef al acestui jurnal, la cerere.
Contribuția autorului
Qiuye Cheng - anchetator șef și redactarea manuscrisului.
Kevin Tree - corelarea datelor și pregătirea figurilor.
Michael Edye - revizuirea și corectarea manuscrisului.
Michael Devadas - informații despre pacienți și revizuirea/corectarea manuscrisului.
- Gastrectomie cu mânecă - StatPearls - Raft NCBI
- Produse; Analiza compoziției corpului; Rapoarte de caz; Culturism · seca
- Prune, conversie de volum brut (feliat) în greutate
- MERINGUE POWDER, UPC 070896560209 conversie volum în greutate
- FARMĂ DE CÂRNĂ DE PORC, UPC 077900196300 conversie volum în greutate