Centrul Național de Cercetare Clinică pentru Sănătatea Copilului, Centrul Medical Regional pentru Copii, Spitalul pentru Copii, Școala de Medicină a Universității Zhejiang, Hangzhou, China
Centrul Național de Cercetare Clinică pentru Sănătatea Copilului, Centrul Medical Regional pentru Copii, Spitalul pentru Copii, Școala de Medicină a Universității Zhejiang, Hangzhou, China
Colegiul de Tehnologie Medicală, Universitatea Medicală Chineză din Zhejiang. Hangzhou, China
Colegiul de Tehnologie Medicală, Universitatea Medicală Chineză din Zhejiang. Hangzhou, China
Colegiul de Tehnologie Medicală, Universitatea Medicală Chineză din Zhejiang. Hangzhou, China
Centrul Național de Cercetare Clinică pentru Sănătatea Copilului, Centrul Medical Regional pentru Copii, Spitalul pentru Copii, Școala de Medicină a Universității Zhejiang, Hangzhou, China
Abstract
Pe lângă răspunsul respirator tipic, noua boală coronavirus 2019 (COVID-19) este asociată și cu simptome gastrointestinale foarte frecvente. Cazurile cu simptome gastro-intestinale sunt mai susceptibile de a fi complicate de leziuni hepatice și sindrom de detresă respiratorie acută (SDRA). Dacă nu este tratat la timp, pot apărea comă și insuficiență circulatorie. Deoarece sindromul respirator acut sever coronavirus 2 (SARS-CoV-2) infectează corpul uman prin combinația enzimei de conversie a angiotensinei 2 (ACE2) în tractul gastro-intestinal, mecanismul care stă la baza simptomelor gastro-intestinale poate implica deteriorarea barierei mucoasei intestinale și promovarea producției de factori inflamatori. Într-adevăr, după ce celulele din plămâni sunt infectate cu SARS-CoV-2, celulele T efector CD4 + ajung în intestinul subțire prin axa intestin-plămân, provocând leziuni imune intestinale și diaree; utilizarea precoce extinsă a medicamentelor antibacteriene și antivirale poate duce, de asemenea, la diaree la pacienți. Astfel, opțiunile de tratament pentru pacienții cu COVID-19 trebuie ajustate cu promptitudine atunci când prezintă simptome gastro-intestinale. Deoarece SARS-CoV-2 a fost detectat în fecalele pacienților cu COVID-19, eforturile viitoare de prevenire și control trebuie să ia în considerare posibilitatea transmiterii fecale-orale a virusului.
La sfârșitul lunii decembrie 2019, a avut loc o pneumonie virală extrem de contagioasă în Wuhan, Hubei, China. Cercetătorii au izolat și identificat un nou coronavirus prin colectarea lichidului de spălare bronșică de la pacienți. Organizația Mondială a Sănătății (OMS) l-a numit noul coronavirus din 2019 (2019-roman coronavirus, 2019-nCoV), iar boala a fost numită COVID-19.
Până în prezent, 2019-nCoV este al șaptelea coronavirus cunoscut pentru infectarea oamenilor. Dintre acestea, 229E, NL63, OC43 și HKU1 provoacă doar simptome ale răcirii comune și ale infecției tractului respirator superior (56). În schimb, SARS-CoV și coronavirusul sindromului respirator din Orientul Mijlociu (MERS-CoV) pot provoca pneumonie atipică la scară largă (12, 73, 74), ducând la infecții grave ale tractului respirator inferior, însoțite de sindrom de detresă respiratorie acută (ARDS) și manifestări extrapulmonare. (48, 68). Conform analizei secvențierii virale, 2019-nCoV aparține genului β-coronavirus, iar secvența genomului său prezintă o similitudine de până la 82% cu SARS-CoV (4). La 13 februarie 2020, Comitetul internațional de taxonomie a virusului a redenumit oficial „2019-nCoV” ca „SARS-CoV-2”. SARS-CoV-2 este extrem de contagios. În prezent, se crede că virusul se răspândește în principal prin picături respiratorii și contact strâns (72, 76). Mai mult, s-a propus ca SARS-CoV-2 să fie transmis probabil pe calea fecal-orală (67). Acest articol analizează incidența simptomelor gastro-intestinale cauzate de infecția cu SARS-CoV-2, mecanismele conexe, tratamentul și protecția, oferind o referință pentru prevenirea și tratamentul clinic.
Atât SARS-CoV, cât și MERS-CoV pot provoca simptome respiratorii și gastro-intestinale, cu o incidență a simptomelor gastro-intestinale mai mari de 20% (25). În general, toți oamenii sunt susceptibili la COVID-19, dar cercetările arată că vârsta medie a pacienților este
Studiile au arătat că, similar cu SARS-CoV, SARS-CoV-2 folosește ACE2 ca receptor pentru a intra în celule; deoarece ACE2 este exprimat în tractul gastro-intestinal, poate fi un organ țintă pentru SARS-CoV-2 (65). Prin urmare, clinicienii ar trebui să acorde atenție simptomelor gastro-intestinale și altor simptome atipice ale pacienților cu COVID-19 pentru a preveni și vindeca bolile lor.
Infecția directă a celulelor gastrointestinale
Intrarea virusului în celule este o parte importantă a transmiterii între specii. Toate coronavirusurile codifică o glicoproteină de suprafață și o proteină spike, care se leagă de receptorii celulelor gazdă și mediază intrarea virusului (43). Este bine cunoscut faptul că receptorii β-CoV includ în principal ACE2, pentru SARS-CoV (38) și dipeptidil peptidază 4 (DPP4), pentru MERS-CoV (49). Unele studii au descoperit că proteina spike (S) a SARS-CoV-2 are o afinitate ridicată pentru enzima 2 de conversie a angiotensinei umane (ACE2) (58), iar SARS-CoV-2 pătrunde în principal în celule prin receptorul ACE2). Experimentele de reconstrucție tridimensională și simulare pe computer au descoperit că structura domeniului de legare a receptorului și a regiunii externe a SARS-CoV-2 este foarte similară cu cea a SARS-CoV (64). Michael și colab. (45) celule renale de hamster tineri infectate (BHK) care exprimă în mod specific ACE2 uman cu SARS-CoV și SARS-CoV-2 și au observat că SARS-CoV-2 poate intra numai în celule care exprimă ACE2, ceea ce indică pe deplin că SARS-CoV-2 intră celule prin ACE2. Prin urmare, exprimarea și distribuția ACE2 la om este o cale potențială de infecție pentru SARS-CoV-2.
ACE2 se găsește pe scară largă în celulele epiteliale ale intestinului subțire uman. ACE2 este mai puternic exprimat în celulele epiteliale de tip II (26, 77). Alte studii au furnizat dovezi suplimentare că coronavirusul poate infecta tractul gastro-intestinal, deoarece expresia ridicată a ACE2 a fost detectată în celulele epiteliale intestinale, esofag și plămâni (23). Multe studii (25, 53, 59, 72) au dovedit că pacienții cu COVID-19 au o anumită proporție de simptome gastro-intestinale, indicând faptul că SARS-CoV-2 poate invada organele țintă ale tractului digestiv prin receptorii ACE2 și poate provoca leziuni primare. În comparație cu SARS-CoV, SARS-CoV-2 este mai transmisibil. Prin rezonanța plasmonică de suprafață, Daniel și colab. (63) au constatat că afinitatea de legare a ACE2 la domeniul exterior al SARS-CoV-2 este
De 10-20 de ori mai mare decât cea a SARS-CoV. S-a raportat că acumularea nivelului de angiotensină II (ANG II) la pacienții cu COVID-19 este semnificativ crescută și că gradul de creștere este legat de severitatea bolii. Acest lucru se poate datora faptului că SARS-CoV-2 se poate lega de receptorul ACE2, ducând la reglarea sa descendentă. Cu toate acestea, corelația dintre virusul SARS-CoV-2 și ANG II necesită studii suplimentare (44).
Leziuni gastro-intestinale cauzate de infecția pulmonară
Simptome gastrointestinale cauzate de efectele secundare ale medicamentului
Diareea asociată cu antibioticele este cea mai frecventă reacție adversă la medicamentele antibacteriene, în special macrolidele, cefalosporinele și antibioticele β-lactamice. O analiză retrospectivă din Guangzhou, China, a procesului de tratament pentru 260 de pacienți cu SARS-CoV a constatat că s-au utilizat macrolide, fluorochinolone sau antibiotice cefalosporine și că proporția pacienților cu diaree a fost de 24,2% (71). Un alt studiu care a inclus 138 de pacienți cu SARS-CoV a constatat că 38% dintre pacienți au avut diaree în timpul tratamentului, cu o durată medie de 3,7 zile (41). Studiile de mai sus au sugerat că unele simptome ale diareei pot fi legate de utilizarea timpurie a unor cantități mari de medicamente antibacteriene. Medicamentele antivirale sunt, de asemenea, utilizate pe scară largă în tratamentul pacienților cu COVID-19. Unele diaree grave care nu pot fi rezolvate pot fi legate de utilizarea oseltamivirului și a arbidolului; incidența diareei la pacienții care utilizează aceste medicamente este
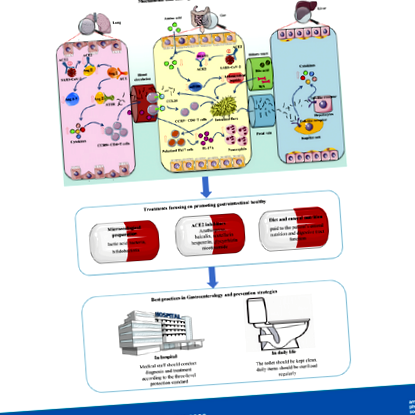
55,2% (18). Alte medicamente antivirale care pot provoca diaree includ fosfat de clorochină, lopinavir și remdesivir, precum și medicamente brevetate din China, cum ar fi capsulele lianhuaqingwen (8a). În plus, expunerea la antibiotice cu spectru larg este principalul factor de risc pentru primare Clostridioides difficile infecție (CDI), principala cauză a diareei nosocomiale (36). Cercetările menționate mai sus sugerează că diareea indusă de medicamente cauzată de utilizarea pe scară largă a medicamentelor antibacteriene și a medicamentelor antivirale este, de asemenea, una dintre cauzele simptomelor gastro-intestinale la unii pacienți (Fig. 1).
FIG. 1.Mecanismul simptomelor gastro-intestinale la pacienții cu boală coronavirus 2019 (COVID-19). Axis Axa tripă-pulmonară: sindromul respirator acut sever coronavirus 2 (SARS-CoV-2) se leagă cu enzima de conversie a angiotensinei 2 (ACE2) pentru a intra în plămâni, rezultând acumularea de angiotensină II (ANG II) și scăderea angiotensinei 1 -7) (Ang1-7). ANG II combinat cu AT1R promovează eliberarea citokinelor și crește celulele T CCR9 + CD4 +. CCL25 promovează recrutarea receptorilor de chemokine C-C tip 9 (CCR9) + celule T CD4 + în intestinul subțire. Flora modificată promovează apoi polarizarea celulelor Th17 și, în cele din urmă, IL-17A determină recrutarea neutrofilelor. Citokinele și bacteriile pătrund, de asemenea, în plămâni prin fluxul sanguin, afectând în continuare inflamația pulmonară. Axis Axa gut-ficat: SARS-CoV-2 se leagă cu ACE2 pentru a pătrunde în intestin, inhibă absorbția căii de transport B0AT1/ACE2 și apoi afectează activarea țintei de rapamicină a mamiferelor (mTOR) pentru a reduce expresia peptidelor antimicrobiene. Flora intestinală este transferată în ficat prin vena portă, unde se leagă de receptorii asemănători, provocând hepatită. Ficatul poate transporta, de asemenea, metaboliți la intestin prin tractul biliar.
Pregătirea microecologică
Flora intestinală produce diferite vitamine, acizi grași, acizi biliari și factori imuni prin fermentarea și descompunerea alimentelor și participă la reglarea funcției imune (42). Dacă flora intestinală este disfuncțională și mucoasa intestinală este deteriorată, un virus poate induce în continuare infecția prin această cale. Studiile au confirmat că probioticele pot trata diareea cauzată de rotavirus (62). Luarea bacteriilor lactice și a bifidobacteriilor poate, de asemenea, să promoveze organismul să producă anticorpi antivirali, accelerând astfel îndepărtarea virusurilor. În plus, tratamentul cu probiotice poate îmbunătăți simptomele diareei cauzate direct de SARS-CoV-2 sau de utilizarea medicamentelor antivirale. În protocoalele de diagnostic și tratament COVID-19 din China, se recomandă utilizarea regulatorilor microecologici pentru menținerea echilibrului microecologic intestinal și prevenirea infecțiilor bacteriene secundare (45a).
Inhibitori ACE2
Dieta și nutriția enterală
Mulți pacienți cu COVID-19 au o scădere semnificativă a poftei de mâncare, iar cei cu boli severe iau multe tipuri de medicamente. Pe baza asigurării unui tratament eficient, trebuie acordată atenție nutriției enterale a pacientului și funcției tractului digestiv (8a). În plus față de furnizarea energiei necesare, nutriția enterală poate ajuta la restabilirea digestiei, absorbției și peristaltismului fiziologic al intestinului și la menținerea funcției normale a microecologiei tractului gastro-intestinal și a imunității mucoasei. Pentru pacienții cu COVID-19 severe cu simptome gastro-intestinale, se poate efectua evaluarea riscului nutrițional (30). Dacă pacientul are leziuni gastro-intestinale și nu poate tolera nutriția enterală, nutriția parenterală poate fi suplimentată în mod corespunzător pentru a menține un aport normal de energie. Odată ce riscul de a afecta nutriția enterală este eliminat, nutriția enterală trebuie restabilită cât mai curând posibil și ar trebui încurajat consumul oral. Pacienții în stare proastă pot lua enzime digestive.
Pentru cei care nu pot consuma alimente pe cale orală (cum ar fi primirea ventilației mecanice), poate fi plasat un tub nazogastric pentru hrana enterală. Dacă pacientul prezintă un risc ridicat de aspirație la reflux sau nu poate tolera hrănirea tubului nazogastric, poate fi plasat un tub jejunal nazal. În general, necesitățile energetice ale pacientului și toleranța gastro-intestinală trebuie evaluate în timp util și programul de nutriție enterală trebuie ajustat în consecință.
Transmiterea SARS-CoV-2 de la persoană la persoană are loc în principal prin contact direct sau prin picături de la o persoană infectată care tuse și/sau strănut (50). Cu toate acestea, acidul nucleic SARS-CoV-2 a fost detectat în scaunul pacienților cu COVID-19 în mai multe studii (25, 69). Cercetările ulterioare au constatat, de asemenea, că unii pacienți rămân pozitivi pentru acizii nucleici ai virusului fecal pentru o lungă perioadă de timp după ce testarea acidului nucleic viral utilizând tampoane de gât devine negativă (66). Mai mult, unii pacienți vor fi pozitivi doar pentru acidul nucleic al virusului SARS-CoV-2 în scaun (6). SARS-CoV-2 în fecale poate fi răspândit în principal prin contactul cu mâinile sau alte părți după excreție. În plus, fecalele se pot usca pentru a forma particule mici suspendate în aer, care pot fi inhalate de persoanele susceptibile. Astfel, trebuie acordată atenție prevenirii contactului sau transmiterii aeriene a secrețiilor tractului digestiv ale pacienților cu COVID-19 (8a). La manipularea fecalelor pacienților cu COVID-19, trebuie respectate măsuri de precauție stricte, subliniind importanța igienei mâinilor, iar canalizarea din spital ar trebui, de asemenea, să fie dezinfectată corespunzător (21).
Contactul de secreție a tractului digestiv este una dintre căile principale de transmisie. Endoscopia digestivă poate stimula cu ușurință gura și faringele pacientului, cu secreție și descărcare de mucus, provocând sufocare, vărsături sau diaree. Prin urmare, există un risc mare de infecție în timpul endoscopiei digestive, biopsiei și tratamentului (75). La efectuarea endoscopiei digestive necesare, personalul medical trebuie să efectueze diagnosticul și tratamentul într-o sală specială de operații endoscopice sau în sala de operații cu presiune negativă și în conformitate cu standardul de protecție pe trei niveluri. După diagnostic și tratament, echipamentul de inspecție și sala de operații trebuie dezinfectate conform standardului (8a).
În viața de zi cu zi, capacul toaletei trebuie acoperit și spălat după utilizare, iar hârtia igienică nu trebuie așezată la coșul de gunoi. Toaleta trebuie menținută curată, acordând atenție canalizărilor pentru a verifica scurgerile. În general, oamenii ar trebui să reducă contactul cu ceilalți, ar trebui să se întărească ventilația în locurile de locuit și de lucru, iar obiectele zilnice să fie sterilizate regulat.
Principalele simptome ale COVID-19 sunt răspunsurile sistemului respirator, iar simptomele gastrointestinale sunt, de asemenea, foarte frecvente. Cazurile COVID-19 cu simptome gastrointestinale sunt mai susceptibile de a fi complicate de detresă respiratorie acută (ARDS) și leziuni hepatice, iar prognosticul este slab. În procesul de diagnostic și tratament, trebuie acordată atenție simptomelor gastro-intestinale ale pacientului și ar trebui prevenită transmiterea virusului cauzată de calea fecal-orală.
Autorii nu declară conflicte de interese, financiare sau de altă natură.
Q.Y. manuscris editat și revizuit; B.W. manuscris redactat; J.X. și S.S. versiunea finală aprobată a manuscrisului.
MULȚUMIRI
Mulțumim Dr. Qiang Shu pentru asistență în editarea, formatarea și trimiterea manuscrisului pentru publicare.
REFERINȚE
NOTE AUTORULUI
* Q. Ye și B. Wang împărtășesc prima autorie.
- Înțelegerea surselor de fosfor dietetic în tratamentul pacienților cu rinichi cronic
- De ce este obezitatea atât de frecventă la pacienții cu COVID-19; Revista Healthcare Hygiene
- Impactul obezității morbide asupra costului respirației cu oxigen (V˙o 2RESP) la Rest American Journal of
- Strictură uretrală Cauze, simptome, diagnostic și tratament
- Piele subțire sau fragilă - Simptome, cauze, diagnostic, tratament, recuperare, gestionare, cost