Obezitatea și sensibilitatea sclerozei multiple: o recenzie
Milena A. Gianfrancesco și Lisa F. Barcellos
Divizia de epidemiologie, Școala de sănătate publică, Universitatea din California, Berkeley, Berkeley, CA, SUA
Abstract:
Mai multe studii efectuate în întreaga lume în ultimul deceniu au demonstrat că obezitatea timpurie a copiilor și adolescenților sunt factori de risc semnificativi pentru susceptibilitatea SM. Această asociere a fost confirmată în mare măsură la femei, în timp ce dovezile care susțin un rol puternic pentru obezitate și riscul de SM la bărbați au fost mixte. Mai mult, interacțiunea dintre indicele crescut al masei corporale și factorii genetici, precum și factorii de mediu în sensibilitatea la SM a fost propusă și s-au stabilit recent dovezi ale unei relații cauzale. În această revizuire, discutăm concluziile care susțin asocierea semnificativă dintre obezitate și SM, precum și identificăm domeniile pentru investigații viitoare.
Introducere
Scleroza multiplă (SM) este o boală autoimună a sistemului nervos central care afectează peste 400.000 de americani și aproximativ 2,3 milioane de oameni din întreaga lume 1.2. Se caracterizează prin prezența inflamației, neurodegenerării și leziuni demielinizante ale substanței albe și cenușii. Costurile asistenței medicale în S.U.A. asociat cu SM variază de la 8.500 dolari până la peste 52.000 dolari pe pacient pe an 3. Atât factorii genetici, cât și cei de mediu au fost implicați în etiologia SM. Au fost identificate mai multe variante genetice, inclusiv antigenul leucocitar uman (HLA) -DRB1 * 15: 01 în cadrul complexului major de histocompatibilitate (MHC) 4 și 110 variante non-MHC 5. Factorii de risc de mediu asociați cu debutul SM includ expunerea la fumul de tutun, virusul Epstein-Barr sau mononucleoza infecțioasă (IM), niveluri scăzute de vitamina D și, mai recent, obezitatea 6 .
Obezitatea ca factor de risc pentru scleroza multiplă
Obezitatea este o problemă actuală de sănătate publică în întreaga lume; aproximativ 35% dintre adulții din S.U.A. sunt blocaje 7.8. Mai mult, obezitatea a crescut de peste două ori la copii și de patru ori la adolescenți în ultimii 30 de ani 9.10. Mai jos sunt descrise mai multe studii efectuate în ultimul deceniu care demonstrează că obezitatea timpurie a copiilor și adolescenților sunt factori de risc semnificativi pentru susceptibilitatea SM. Prin urmare, prevalența crescândă a obezității ar putea contribui potențial la rate mai mari de SM la copii și adulți.
Primul studiu cuprinzător care a examinat relația a fost în două cohorte de femei din Nurses ’Health Study (NHS) I și II (n = 238.371) 11. Cercetătorii au descoperit că femeile cu un IMC ≥ 30 kg/m 2 la vârsta de 18 ani au avut un risc crescut de 2,25 ori de a dezvolta SM comparativ cu cele cu un IMC în intervalul normal (18,5 până la 2) după ajustarea în funcție de vârstă, latitudine la vârstă 15, rasă/etnie și fumat. În schimb, nu a existat nicio asociere între IMC și riscul de SM. Studiul a comparat, de asemenea, imagini de siluetă de tipul corpului și a constatat un risc similar de două ori mai mare de SM pentru femeile care raportează o dimensiune mai mare a corpului la vârsta de 20 de ani comparativ cu cele care au raportat o dimensiune mai mică a corpului (RR ajustat = 1,96, IC 95% 1,33, 2,89 ). Estimările pentru tipul de corp mai mare la vârsta de 5 și 10 ani au avut tendința de a fi semnificative. Aceste constatări au contrastat cu un studiu anterior care a remarcat o asociere inversă între IMC crescut și cotele de SM (OR = 0,76, IC 95% 0,61, 0,95), deși dimensiunea eșantionului în acest studiu de caz-control a fost mică, iar IMC a fost auto- raportat la diagnosticul 12 .
Confirmând descoperirile NHS, cercetătorii din Suedia au folosit un studiu bazat pe populație al cazurilor de SM (n = 1.571) și al controalelor (n = 3.371) și au constatat că greutatea auto-raportată la vârsta de 20 de ani a fost
Cu 3% mai mare în cazurile 13. Mai mult, după ajustarea în funcție de vârstă, sex, zonă rezidențială, strămoși și fumat, persoanele cu un IMC ≥ 30 kg/m 2 au avut de două ori șanse crescute de SM (OR = 2,1, 95% CI 1,5, 3,0); asocierea a fost semnificativă atât la femei, cât și la bărbați.
Studii suplimentare au replicat un risc crescut de două ori mai mare de SM ca urmare a obezității, inclusiv date derivate din probe bazate pe populație din Norvegia și Italia 14. În acest studiu de caz-control, participanții au fost rugați să descrie dimensiunea corpului perceput la diferite vârste, folosind siluete similare cu cele utilizate în NHS. După ajustarea în funcție de vârstă, fumat și expunerea la soare, cercetătorii au descoperit o tendință semnificativă de risc crescut de SM cu creșterea dimensiunii corpului de la 15-25 ani în grupul norvegian, cu cea mai mare estimare a dimensiunii corpului la vârsta de 25 de ani (OR bărbați = 2,21, 95% CI 1,09, 4,46; SAU femei = 1,43, 95% CI 0,90, 2,27). Un model similar, dar nesemnificativ, a fost observat în grupul italian.
Un studiu din cadrul statului membru Kaiser Permanente, California de Nord, a examinat, de asemenea, relația dintre creșterea IMC și SM, dar pentru prima dată controlat suplimentar pentru factorii genetici, inclusiv 110 variante de risc stabilite non-MHC 15. S-au găsit estimări similare, incluzând un risc crescut de două ori mai mare de SM la femele cu un IMC ≥ 30 kg/m2 (OR = 2,15, 95% CI 1,18, 3,92) în anii 20. Nu a fost observată nicio asociere semnificativă la bărbați. Spre deosebire de constatările din NHS, s-a arătat o asociere semnificativă pentru mărimea corpului auto-percepută la vârsta de 10 ani („puțin/foarte supraponderal” vs. „aproape drept”) și SM (OR = 1,50, 95% CI 1,15, 1,97 ) la femele.
Un rol pentru obezitatea copiilor și riscul de SM cu debut la adulți și copii au fost confirmate anterior în două studii 16, 17. Rezultatele au demonstrat că obezitatea a fost semnificativ asociată cu un risc crescut de SM cu debut pediatric sau sindrom izolat clinic (CSI) (n = 75) 16. Cei care au fost obezi moderat au avut de 1,28 ori șansele de a dezvolta MS/CSI, iar cei care au fost extrem de obezi au avut de 2,10 ori șansele de a dezvolta boală. Când a fost stratificată în funcție de sex, asocierea a fost semnificativă la femei, dar nu la bărbați. Mai mult, fetele extrem de obeze au avut de peste trei ori șansele de a dezvolta boală, comparativ cu cele cu greutate normală.
Într-un studiu prospectiv danez, înregistrările școlare de la peste 300.000 de persoane au fost utilizate pentru a examina IMC în copilărie și riscul apariției SM 17 la adulți. Cercetătorii au descoperit că o creștere cu o unitate a scorului z IMC de la vârstele 7-13 a fost în mod constant asociată cu un risc semnificativ crescut de SM (HR = 1,17-1,20) la fete. Băieții au avut, de asemenea, un risc crescut, dar rezultatele au fost semnificative doar pentru vârstele 8-10 (HR = 1,14-1,15). Comparațiile bazate pe percentile ale bărbaților și femelelor au reflectat împreună un risc crescut de SM variind de la 1,56-1,81 atunci când se compară IMC> 95 percentil cu 18. În timp ce greutatea și înălțimea auto-raportate au fost utilizate pentru a determina IMC la vârsta de 20 de ani, imaginile de siluetă au fost utilizate pentru a caracteriza dimensiunea corpului auto-raportată la vârsta de 10 ani. Persoanele cu siluete mai mari au demonstrat 1,5 șanse crescute de SM după controlul vârstei, sexului, zonei rezidențiale, strămoși, fumat și expunere la soare. Cu toate acestea, această asociere a fost diminuată după controlul suplimentar pentru IMC la vârsta de 20 de ani. Asociațiile au fost similare la bărbați și femei. Cercetătorii au observat, de asemenea, o asociere semnificativă între obezitatea adolescenței în rândul femeilor și vârsta de debut mai timpurie (p. 19 .
Pe scurt, deși există un consens general că obezitatea la vârsta adultă tânără, în special cu vârste cuprinse între 18 și 25 de ani, este asociată cu susceptibilitatea la SM, asocierea dintre obezitatea infantilă și SM este mai puțin clară. Diferențele în constatări pot fi atribuite utilizării siluetelor în unele studii pentru a evalua dimensiunea corpului și faptul că s-a dovedit că indivizii supraponderali au o percepție mai favorabilă a siluetelor corporale 20, rezultate potențial părtinitoare spre nul. Cu toate acestea, obezitatea infantilă este puternic asociată atât cu obezitatea la adolescenți, cât și la cea adultă, aproape două treimi dintre copiii cu cel mai mare quartil IMC rămânând în cel mai mare quartil IMC în timpul vârstei tinere 21. Prin urmare, vizarea obezității în timpul copilăriei poate fi importantă în reducerea riscului de SM în populație. S-a estimat că eliminarea obezității la copii ar putea preveni aproximativ 15% din cazurile de SM 6. În timp ce fereastra exactă a susceptibilității poate varia în funcție de factorii genetici și de mediu ai unui individ, copilăria, pe lângă adolescență, rămâne o perioadă de expunere deosebit de vulnerabilă pentru riscul de SM, așa cum sa sugerat pentru alți factori de mediu, cum ar fi expunerea la lumina soarelui 22 .
Interacțiuni genetice și de mediu
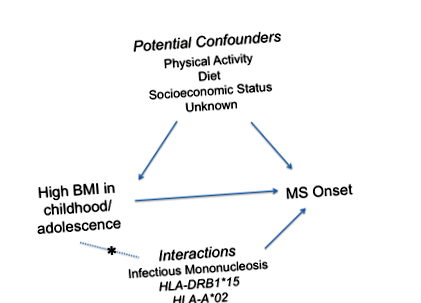
Există, de asemenea, dovezi că obezitatea interacționează cu factorii genetici și de mediu pentru a crește susceptibilitatea la SM (Figura 1). Într-un studiu care a inclus date din studii de caz-control în S.U.A. și Suedia, având un IMC ≥ 27 kg/m2 la vârsta adultă tânără și purtând 1-2 alele cu risc de HLA-DRB1 * 15 a fost asociat cu un risc crescut de șapte ori de SM comparativ cu cei care nu au purtători cu un IMC ≤ 27 kg/m 2 23. O interacțiune semnificativă a fost, de asemenea, observată la ambele populații între a avea un IMC ≥27 kg/m 2 la vârsta adultă tânără și purtând 1-2 alele de risc ale HLA-A * 02 (interacțiune OR = 3.4-4.1). Acest studiu oferă dovezi puternice că obezitatea interacționează cu locii de risc genetic stabili ai MS, similar cu alți factori de mediu, cum ar fi fumatul24 și expunerea la virusul Epstein-Barr 25 pentru a influența susceptibilitatea MS.
Figura 1:Diagrama care demonstrează asocierea dintre creșterea indicelui de masă corporală (IMC) și debutul sclerozei multiple (SM), precum și potențiali factori de confuzie. Asteriscul (*) indică interacțiunea dintre IMC și factorul de risc genetic sau de mediu.
Un studiu separat a raportat o interacțiune semnificativă între IMC adolescent și IM, care poate fi cauzată de virusul Epstein-Barr, asociat cu riscul de SM 26. Persoanele care au un IMC> 27 și antecedente de IM au avut un risc crescut de șase ori mai mare de SM comparativ cu persoanele cu un BMI 110 non-MHC variantele genetice ale MS 3 și obezitatea rămân de investigat, la fel ca și interacțiunile dintre obezitate și altele. factori de mediu stabiliți, cum ar fi fumatul și nivelul de vitamina D.
Potențiale mecanisme biologice
Mecanismul biologic care stă la baza asocierii dintre obezitate și SM este necunoscut; cu toate acestea, au fost propuse mai multe ipoteze. Obezitatea se caracterizează printr-un răspuns inflamator cronic, de grad scăzut 27, iar integrarea țesutului metabolic și a celulelor imune contribuie la obezitate și la inflamația legată de obezitate prin împărtășirea unei ținte celulare comune 28. Inflamația în țesutul adipos poate apărea încă din copilărie 29. Obezitatea la copil și adolescență este, de asemenea, asociată cu niveluri mai ridicate de proteine C reactive, interleukină-6 și niveluri de leptină 30-32, reflectând o stare proinflamatorie care poate influența patogeneza SM. De fapt, nivelurile serice ale mai multor adipokine, inclusiv leptina, adiponectina și rezistina, s-au dovedit a fi asociate cu boli autoimune, inclusiv MS 33. În plus, microbiota intestinală modelează răspunsul imun și poate influența inflamația prin inducerea răspunsurilor Th-17 34-36 .
O altă ipoteză subliniază rolul vitaminei D, care sa dovedit a fi un factor de risc puternic pentru SM. Adulții și copiii cu masă ridicată de grăsime corporală au niveluri circulante mai mici de metaboliți ai vitaminei D 37.38. Nivelurile mai scăzute de vitamina D au fost asociate cu un risc crescut de SM la albi 39 și cu o progresie mai severă a bolii 40. Astfel, persoanele supraponderale și obeze pot prezenta un risc deosebit de mare de a dezvolta SM comparativ cu persoanele cu greutate normală. Indiferent dacă creșterea obezității duce la un risc mai mare de SM exclusiv prin deficiența de vitamina D sau deși un alt mecanism este încă necunoscut. Sunt necesare studii experimentale viitoare care să descurce calea care mediază relația dintre obezitate, vitamina D și SM la populațiile albe și ne-albe.
Dovezi ale unei asociații cauzale
Recent s-au efectuat încercări de a determina o asociere cauzală între obezitate și susceptibilitatea la SM 41.42. Randomalizarea mendeliană este un tip de analiză a variabilei instrumentale (IV) care utilizează variante genetice puternic asociate cu o expunere, mai degrabă decât o măsură directă a expunerii, pentru a estima efectul expunerii asupra unui rezultat. Măsurile IMC efective nu sunt necesare pentru analiză, lucru deosebit de util în cazul unui factor de risc modificabil, cum ar fi obezitatea, care este dificil de măsurat pe parcursul unei vieți. În plus, înălțimea și greutatea pot fi, de asemenea, părtinitoare dacă sunt raportate de sine, pot varia în funcție de vârstă și sunt asociate cu o gamă largă de stiluri de viață și caracteristici socio-economice care pot confunda o adevărată relație între obezitate și SM. De exemplu, studiile au arătat că atât statutul socio-economic ridicat, cât și cel scăzut (SES) sunt asociate cu riscul de SM 43, iar prevalența obezității variază, de asemenea, în funcție de SES 44. Deoarece variația genetică este moștenită și, prin urmare, este prezentă la naștere pentru fiecare individ, „genetica” nu este afectată de majoritatea variabilelor potențiale de confuzie sau de starea bolii; confuzia tipică prezentă în studiile observaționale nu este problematică, iar cauzalitatea inversă este puțin probabilă.
Un studiu a indicat că obezitatea este asociată cauzal cu debutul SM utilizând un IV compus din 97 de variante genetice asociate cu IMC 42. Autorii au confirmat rezultatele la două populații și, de asemenea, au găsit dovezi că cinci gene asociate IMC au avut un efect direct asupra susceptibilității MS. În timp ce femelele și bărbații au demonstrat dimensiuni similare ale efectului, rezultatele au fost semnificative doar la femei, potențial datorită unei dimensiuni mai mici a eșantionului la bărbați. Rămâne de investigat mecanismul acestor variante genetice și modul în care acestea contribuie în mod specific la obezitate și la procesele de boală, cum ar fi SM.
Concluzie
Dovezi puternice susțin un rol atât pentru obezitatea copilăriei, cât și pentru adolescență în sensibilitatea la SM și indică faptul că relația poate fi cauzală. Rezultatele care demonstrează o asociere cauzală semnificativă compensează îngrijorările cu privire la potențialele confuzii prezente în studiile observaționale care pot îndepărta estimările de la sau către o asociere nulă, cum ar fi părtinirea amintirii cu privire la greutate sau lipsa de ajustare pentru SES în modelarea multivariată. În timp ce asocierea a fost demonstrată în mod constant la femei, dovezile la bărbați sunt mixte. Acest lucru se poate datora în primul rând prevalenței mai mari a SM la femei, similar cu alte boli autoimune și mărimilor mai mici ale probelor masculine în majoritatea studiilor. Cercetările viitoare ar trebui să investigheze impactul obezității asupra măsurilor de progresie a bolii în SM în timp. Conexiunile dintre IMC și răspunsul la interferon 45, aportul de sare și alți factori dietetici 46 și statutul socio-economic 47 în contextul susceptibilității la SM au fost, de asemenea, studiate. Având în vedere că obezitatea este un factor de risc modificabil, importanța influenței sale asupra debutului și progresiei bolii este esențială pentru reducerea poverii fizice, emoționale și economice a SM în populație.
Mulțumiri
Această lucrare a fost susținută de Institutul Național de Tulburări Neurologice și Accident vascular cerebral (NINDS) de la Institutele Naționale de Sănătate (Granturi R01 NS049510 [LFB], F31 NS093832 [MAG]; Institutul Național de Alergii și Boli Infecțioase (NIAID) de la Institutele Naționale of Health (Granturi R01 AI076544 [LFB]); Institutul Național de Științe ale Sănătății Mediului (NIEHS) la Institutele Naționale de Sănătate (Grant R01 ES017080 [LFB]).
- Obezitatea legată de recidivă la pacienții tineri cu scleroză multiplă Hub pentru scleroză multiplă
- Obezitatea legată de o severitate simptomatică mai mare a sclerozei multiple; Știri-Medical
- Obezitatea și riscul de supraaglomerare bacteriană a intestinului subțire O revizuire sistematică și meta-analiză
- Capital social de vecinătate și obezitate o revizuire sistematică a literaturii - Carrillo - Álvarez
- Obezitate neurogenă și inflamație sistemică după leziuni ale măduvei spinării O revizuire - PubMed