Eleni Sioka
Departamentul de Chirurgie, Spitalul Universitar din Larissa, Viopolis, 41110 Larissa, Grecia
Dimitris Zacharoulis
Departamentul de Chirurgie, Spitalul Universitar din Larissa, Viopolis, 41110 Larissa, Grecia
Eleni Zachari
Departamentul de Chirurgie, Spitalul Universitar din Larissa, Viopolis, 41110 Larissa, Grecia
Dimitris Papamargaritis
Departamentul de Chirurgie, Spitalul Universitar din Larissa, Viopolis, 41110 Larissa, Grecia
Ourania Pinaka
Departamentul de Chirurgie, Spitalul Universitar din Larissa, Viopolis, 41110 Larissa, Grecia
Georgia Katsogridaki
Departamentul de Chirurgie, Spitalul Universitar din Larissa, Viopolis, 41110 Larissa, Grecia
George Tzovaras
Departamentul de Chirurgie, Spitalul Universitar din Larissa, Viopolis, 41110 Larissa, Grecia
Abstract
1. Introducere
Incidența colelitiazei a fost raportată a fi de 5% în populația generală, în timp ce este crescută semnificativ în populația obeză, ajungând la 45% [1-3]. După intervenția chirurgicală bariatrică, pierderea în greutate de peste 25% din greutatea inițială este considerată a fi singurul factor predictiv pentru formarea calculilor biliari postoperatori [4, 5].
Incidența formării calculilor biliari diferă între diferitele tipuri de proceduri bariatrice. Calculii biliari asimptomatici au fost raportați la 26,5% la pacienții cu bandă gastrică [6], deși doar 6,8% dintre pacienți devin simptomatici postoperator [7]. În plus, calculii biliari asimptomatici au variat între 30 și 52,8% după 6 până la 12 luni postoperator [8-10], în timp ce calculii biliari simptomatici au apărut cu 7-16% la pacienții gastrici cu Roux-en-Y by pass (RYGB) [8, 10- 12]. În ciuda acestui fapt, colecistectomia după RYGB a fost necesară doar pentru 3,9-17,6% dintre pacienți, indiferent dacă pietrele erau prezente sau nu înainte de intervenția chirurgicală bariatrică [13].
Colecistectomia laparoscopică (LC) la pacienții bariatrici poate fi dificilă din punct de vedere tehnic datorită plasării suboptimă a portului și a habitusului corporal dificil. În plus, este însoțit de riscuri potențiale, cum ar fi prelungirea timpului operator, creșterea morbidității și spitalizarea prelungită. Au fost raportate complicații grave până la 2% până la 3% din cazuri [14].
Datele publicate nu sunt iluminante în gastrectomia laparoscopică a mânecii (LSG). Din câte știm, în literatura de specialitate există doar câteva serii de cazuri. Mai mult, există o lipsă de protocoale privind gestionarea calculilor biliari după LSG. Se pare că politica actuală se bazează pe practica instituțiilor locale. În plus, stabilirea colecistectomiei în raport cu LSG ca rutină, selectivă, simultană sau întârziată rămâne o dilemă terapeutică continuă.
Scopul acestui studiu a fost o analiză retrospectivă a datelor noastre colectate prospectiv pentru a determina incidența bolii biliare complicate după LSG.
2. Materiale și metode
Baza de date colectată prospectiv a pacienților obezi morbid care au suferit LSG între august 2006 și decembrie 2011 în centrul nostru academic a fost revizuită. Dosarele medicale și datele histopatologice au fost, de asemenea, revizuite.
Eligibilitatea pentru operație a fost definită în conformitate cu criteriile de consens NIH din 1991 pentru chirurgia bariatrică [15]. Criteriile de excludere au fost puloverele grele, pacienții cu boală suspectată de reflux gastroesofagian, după cum sugerează simptomele severe și constatările endoscopice, pacienții cu tulburări psihiatrice și dependență fie de droguri, fie de alcool și pacienții cu risc operativ ridicat. Tehnica operativă a fost descrisă anterior [16].
Ecografia transabdominală (SUA) a fost efectuată la toți pacienții preoperator pentru a exclude calculii biliari sau nămolul. Conform protocolului, pacienții cu rezultate pozitive la ultrasunete au fost sfătuiți pentru colecistectomie laparoscopică concomitentă. Pacienții din programările preoperatorii au fost informați cu privire la dovezile colelitiazei și riscurile și beneficiile potențiale ale aranjării a două proceduri. Autorii au adoptat abordarea electivă, ceea ce înseamnă că colecistectomia simultană a fost efectuată la pacienții simptomatici. Colecistectomia laparoscopică a fost efectuată la începutul procedurii cu plasarea unui trocar suplimentar. Prescrierea postoperatorie a acidului ursodeoxicolic nu a fost practicată în protocolul nostru de management.
Urmărirea postoperatorie a fost efectuată la 2 săptămâni, 1 lună, 3 luni, 6 luni și 1 an și apoi anual postoperator. Pacienții au fost intervievați în cadrul programărilor ulterioare și s-au înregistrat complicații legate de boala vezicii biliare. Pacienții din această serie au fost urmăriți cel puțin șase luni postoperator.
3. Analiza statistică
Analizele statistice au fost efectuate utilizând software-ul SPSS 19 (SPSS Inc., Chicago, IL, SUA) și Stata 11 (StataCorp. 2009, College Station, TX, SUA). Variabilele cantitative au fost prezentate ca medii ± deviație standard sau mediană cu interval sau interval intercuartil. Datele calitative au fost prezentate ca frecvențe și proporții absolute. Au fost calculate prevalența, incidența cumulativă și intervalul de încredere corespunzător (IC 95%). Incidența pe fiecare interval a fost, de asemenea, calculată folosind tabele de viață pe baza metodei actuariale. Estimatorul Kaplan-Meier a fost utilizat pentru a estima ratele de supraviețuire și intervalele de încredere corespunzătoare de 95% (tip log-log) după operația LSG oferind un grafic de estimare a supraviețuirii Kaplan-Meier.
4. Rezultate
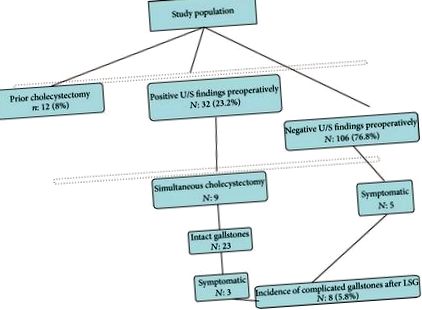
În întreaga perioadă de studiu, o sută șaizeci și cinci de pacienți consecutivi au suferit LSG. S-au obținut date de urmărire a vezicii biliare pentru 150 de pacienți (92,6%). Vârsta medie a fost de 40 de ani (interval 18-62), iar IMC median a fost de 46,1 (interval 35-61). Pacienții din acest studiu au fost preponderent de sex feminin (79%). Urmărirea mediană a fost de 26 de luni (interval 1-62).
Colecistectomia anterioară a fost efectuată la 12 pacienți (8%). Preoperator, boala vezicii biliare pozitive a fost identificată la 32 de pacienți (23,2%). În detaliu, constatările patologice au fost calculi biliari la 29 de pacienți și nămol la 3 pacienți. Prin urmare, dovezi preoperatorii ale bolii vezicii biliare au fost prezentate la 31,2%.
Colecistectomia simultană a fost efectuată la 9 din 32 de pacienți care au avut calculi biliari preoperatori și au fost simptomatici. Opt operații au fost finalizate laparoscopic, în timp ce o colecistectomie deschisă a fost efectuată din cauza aderențelor multiple din laparotomia anterioară. Nu au apărut complicații perioperatorii sau postoperatorii.
Astfel, 23 de pacienți au părăsit sala de operație cu calculi biliari intacti. Dintre aceștia, trei pacienți au necesitat colecistectomie în cele din urmă. Acești pacienți s-au prezentat la 9, 23 și 15 luni după LSG cu colecistită acută, colici biliare și, respectiv, pancreatită. Perioada postoperatorie a fost lipsită de evenimente. Dimpotrivă, rezultatele ecografiei negative au fost observate la 106 pacienți. Cinci pacienți din acest grup, fără dovezi ale bolii biliare preoperator, au prezentat calculi biliari complicați. Trei pacienți au prezentat colecistită acută și doi pacienți au suferit de coledocolitiază. Astfel, incidența calculilor biliari complicați postoperator a fost estimată la 5,8% (Figura 1).
Incidența calculilor biliari complicați după LSG.
Toți pacienții au fost diagnosticați la intervalele specificate în Tabelul 1. Nu s-au observat complicații tardive. Toți pacienții, cu excepția unuia, au fost tratați cu intervenție chirurgicală. În consecință, colecistectomia post-LSG a fost efectuată la 7 pacienți, indiferent dacă au fost detectate sau nu calculi biliari preoperatori. Incidența totală cumulativă a colecistectomiei a fost de 4,7% (IÎ 95%: 1,3-8,1%). Analiza Kaplan-Meier a detectat că ratele de supraviețuire fără complicații biliare au fost de 99,2% (IC 95%, 94,4-99,9%) la 12 luni, 94,4% (IC 95%, 87,9-97,4%) la 18 luni și 92,2% 95 % CI, 85,0–96,0%) la 24 de luni după LSG (Figura 2).
Planul estimării supraviețuirii Kaplan-Meier. Analiza Kaplan-Meier a pacienților care au necesitat ulterior colecistectomie laparoscopică după LSG din cauza colelitiazei simptomatice. Ratele de supraviețuire fără complicații biliare au fost de 99,2% (IC 95%, 94,4-99,9%) la 12 luni, 94,4% (IC 95%, 87,9-97,4%) la 18 luni și 92,2% (IC 95%, 85,0- ). 96,0%) la 24 de luni.
tabelul 1
Incidența colecistectomiei la intervale după LSG (gastrectomie laparoscopică cu mânecă).
| 0 | 138 | 0 | 0 | 138 | 0 | 0,0% |
5. Discuție
Există puține date cu privire la dovezile preoperatorii de calculi biliari, incidența colelitiazei cu complicații concomitente și formarea de calculi biliari după LSG. În literatura de specialitate, colecistectomia anterioară la pacienții programați pentru intervenții chirurgicale bariatrice a fost anticipată la procente de 11-23% [13]. În special pentru LSG, Li și colab. a raportat un procent de 32,79% [17]. Rezultatele noastre sunt similare cu aceste studii, deoarece 23,2% dintre pacienții noștri au fost definiți cu boală preoperatorie a vezicii biliare și colecistectomia anterioară a fost efectuată la 8% dintre pacienții noștri.
În seria noastră, un pacient a prezentat calculi biliari complicați în primul an postoperator, în timp ce celelalte cazuri au apărut în timpul celui de-al doilea an postoperator. Asta implică ceea ce s-a întâmplat în perioada de slăbire rapidă. În general, niciun pacient nu a suferit colecistectomie mai devreme de 9 luni sau mai târziu de 23 de luni după LSG. Aceasta indică efectul post-LSG cu privire la calculii biliari. Se pare că acest efect este similar cu efectul RYGB, deoarece calculii biliari tind să apară în primele 6-12 luni și rar după 2 ani [18].
Deși 23 de pacienți erau expuși riscului de calculi biliari complicați din cauza dovezilor preoperatorii de calculi biliari, doar trei pacienți au devenit simptomatici și au necesitat colecistectomie. Astfel, riscul pentru acest grup a fost de 13,04%. Pe de altă parte, riscul pentru pacienții fără calculi biliari preoperatori a fost de 4,7%. În detaliu, colecistita acută a fost diagnosticată la 4 pacienți, colica biliară la 1 pacient, coledocolitiaza la 2 pacienți și pancreatita la 1 pacient. Datele noastre sunt în concordanță cu alte serii. Mai precis, Tucker și colab. au raportat colelitiaza simptomatică și coledocolitiaza la 2 și, respectiv, 1 pacienți, la un total de 164 de pacienți (1,8%) [19]. Arias și colab. a raportat că un procent de 3,8% dintre pacienți a dezvoltat calculi biliari simptomatici postoperator, în timp ce 1,8% au prezentat simptome de calculi biliari înainte de operație [20]. Li și colab. a arătat că 3,8% dintre pacienți după LSG au dezvoltat calculi biliari simptomatici care necesită asistență medicală și intervenție chirurgicală [17]. Lalor și colab. menționat coledocolitiaza la 0,7% [21]. Uglioni și colab. a raportat 1 caz de colecistită acută și 2 cazuri de colelitiază (3,8%) [22].
În zilele noastre, regimul conservator de rezervare a colecistectomiei pentru boala simptomatică în bandarea gastrică și RYGB servește ca o modalitate sigură de tratament [7, 23], în timp ce calculii biliari asimptomatici (calculi biliari mutați) reprezintă o abordare dilematică. Istoria naturală a calculilor biliari asimptomatici sugerează că mulți indivizi afectați vor rămâne asimptomatici [24, 25]. Mai mult, analiza recentă a tendințelor la pacienții cu RYGB sugerează că colecistectomia concomitentă trebuie luată în considerare numai în calculii biliari simptomatici [26].
În ceea ce privește managementul, toate cazurile, cu excepția unuia, au fost gestionate chirurgical. Din punct de vedere tehnic, colecistectomia după LSG nu este simplă din punct de vedere tehnic datorită plasării trocarului și a habitusului corporal. Astfel, poziția trocarelor a făcut performanța colecistectomiei mai dificilă decât s-ar fi așteptat. A fost introdus un trocar suplimentar pentru a îmbunătăți accesul. Pe de altă parte, stabilirea colecistectomiei după LSG are avantajul că diferitele habitusuri ale corpului și faptul că pacientul a slăbit a facilitat colecistectomia.
Utilizarea acidului ursodeoxicolic a fost propusă ca măsură preventivă pentru formarea calculilor biliari. Mai precis, Sugerman și colab. a raportat că doza orală de 600 mg ursodiol după ocolirea gastrică timp de 6 luni sau chiar până la formarea calculilor biliari a fost asociată cu o scădere a ratei formării calculilor biliari [28]. Aceste rezultate sunt, de asemenea, în conformitate cu un alt studiu privind gastroplastia cu bandă verticală și bandarea gastrică, care a susținut, de asemenea, că rata colecistectomiei a fost mai puțin frecventă în grupul care a primit ursodiol comparativ cu grupul placebo (4,7 față de 12%) [29]. Mc și colab., Într-o meta-analiză, au concluzionat că rata formării calculilor biliari a fost redusă prin utilizarea protectoare a terapiei cu ursodiol [30]. Cu toate acestea, recentele analize eficiente din punct de vedere al costurilor au raportat că, deși utilizarea acidului ursodeoxicolic a scăzut costurile colecistectomiei concomitente și a redus șederea în spital împreună cu creșterea logică a costurilor în colecistectomia selectivă, autorii au concluzionat că prescrierea ursodiolului este inaccesibilă ca cost suplimentar și a propus neutilizarea ursodiolului după intervenția chirurgicală bariatrică [31].
Unele limitări ale studiului nostru ar trebui recunoscute. Natura retrospectivă a studiului nostru și dimensiunea eșantionului ar trebui luate în considerare. În plus, nu am efectuat ultrasunete postoperatorii pentru a evalua rata reală de formare a calculilor biliari după LSG. Cu toate acestea, oferim o serie care se bazează pe date colectate prospectiv. Estimăm, de asemenea, ratele de supraviețuire fără boală ale vezicii biliare dependente de timp. Mai mult, descriem istoria naturală a calculilor biliari până la mijlocul perioadei. Eventual, acestea se pot modifica în evaluarea pe termen lung.
6. Concluzie
O proporție semnificativă de pacienți bariatric (5,8%) în comparație cu populația generală a devenit simptomatică și a dezvoltat curând complicații în absența sau nu a calculilor biliari preoperatori după LSG; astfel, recomandarea pentru colecistectomie precoce este justificată. Colecistectomia de rutină concomitentă ar putea fi luată în considerare deoarece proporția pacienților care au dezvoltat complicații, în special cei cu morbidități potențial semnificative, este ridicată, iar timpul de apariție a complicațiilor este scurt și din cauza dificultăților tehnice reale din timpul colecistectomiei.
Conflict de interese
Autorii nu au niciun conflict de interese sau legături financiare de dezvăluit.
- Lupta împotriva gripei Ce poți face dincolo de obținerea vaccinului - Gastrectomia mânecii - Medicina UAB
- Manșon gastric Manșon de ancorare Gastrectomie AK Chirurgie de pierdere în greutate 99503 - Ancorare bariatrică
- Primele 2 săptămâni după gastrectomia mânecii
- Cereale pe creier de ce este atât de complicată atitudinea noastră față de pâine?
- Modelarea exponențială a descompunerii poate defini parametrii traiectoriei pierderii în greutate după laparoscopie