Abstract
Introducere
O besitatea este o problemă de sănătate publică la nivel mondial. În Statele Unite, unul din trei adulți este obez, reprezentând 16,5% (168 miliarde de dolari) din totalul S.U.A. cheltuieli de sănătate anual. 1–3 La persoanele cu obezitate morbidă (indicele de masă corporală [IMC]> 40 kg/m 2) sau la persoanele cu obezitate severă (IMC> 35 kg/m 2) cu complicații, chirurgia bariatrică continuă să fie intervenția preferată pentru a obține succes pe termen lung reducerea greutății și scăderea efectivă a mortalității și comorbidităților asociate obezității, cum ar fi diabetul, bolile cardiovasculare și hipertensiunea. 4-6 În ciuda potențialelor sale complicații, chirurgia bariatrică are un succes extrem în ceea ce privește reducerea greutății și a morbidității, ducând la un număr constant de proceduri efectuate anual în Statele Unite (54,2/100.000 adulți, ∼200.000/an). 7.8
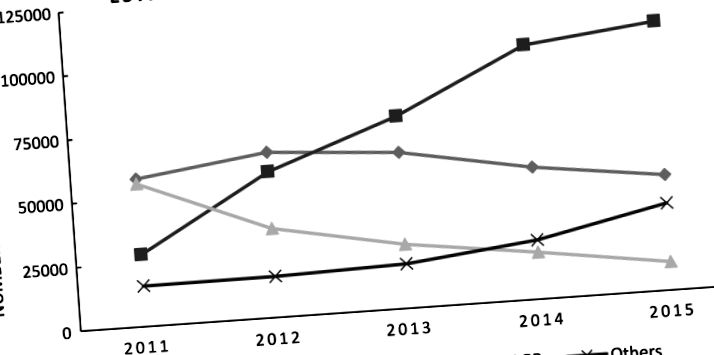
În 2013 (Fig. 1), gastrectomia mânecii (SG) a depășit operația de bypass gastric Roux-en-Y (RYGB) ca fiind cea mai frecventă procedură bariatrică din Statele Unite. Cu toate acestea, RYGB cuprinde încă o parte semnificativă a intervențiilor chirurgicale bariatrice efectuate în Statele Unite și se raportează că are o rezoluție mai bună a comorbidităților legate de obezitate decât SG. 9 Între 1998 și 2008, s-au efectuat aproape 750.000 RYGB în Statele Unite, reprezentând aproximativ 80% din toate intervențiile chirurgicale bariatrice în această perioadă de 10 ani și ajungând la peste 1 milion de intervenții chirurgicale RYGB până în 2015. 10 În plus față de un număr de aparate gastrointestinale complicațiile, RYGB și malabsorbția grăsimilor asociate, au potențialul de a provoca o serie de alte complicații pe termen lung, inclusiv tulburări metabolice, deficiențe nutriționale și calculi renali. 11
Estimări ale tendințelor în chirurgia bariatrică din 2011 până în 2015, modificate de pe site-ul web al Societății Americane pentru Chirurgie Metabolică și Bariatrică, publicat în iulie 2016. https://asmbs.org/resources/estimate-of-bariatric-surgery-numbers
Metode
Cele mai recente studii prezente în literatură au fost revizuite folosind MEDLINE. Cuvintele cheie au inclus toate formele și abrevierile de nefrolitiază, formarea calculilor renali, suprasaturarea oxalatului de calciu și hiperoxalurie în ceea ce privește procedurile bariatrice restrictive, bandarea gastrică ajustabilă laparoscopică (LAGB) și SG și procedurile bariatrice malabsorptive, devierea biliopancreatică cu comutator duodenal (BPD) )) și chirurgia RYGB.
Rezultate si discutii
Modificări ale profilurilor de chimie urinară în urma intervenției chirurgicale bariatrice
tabelul 1.
Rezumatul datelor medii de urină de 24 de ore din By-pass gastric Roux-en-Y sau proceduri restrictive stratificate de istoricul pietrei
| RYGB și urină 24 de ore (∼12 luni F/U) | ||||
| NSF pentru adulți, prospectiv 14-19 | 277 | 44 | 442 | 1.1 |
| NSF adult, retrospectiv 13.20–24 | 177 | 54 | 312 | 1.1 |
| Adolescenți NSF, retrospectivă 25 | 10 | 41,8 | 646 | 1,49 |
| În principal formatori de piatră, orice tip 26-28 | 166 | 71 | 415 | 1.4 |
| LAGB sau SG urină de 24 de ore (∼12 luni F/U) | ||||
| NSF adult, retrospectiv 21.22 | 30 | 36 | NR | 1.3 |
| Adolescenți NSF, retrospectivă 25 | 7 | 26.4 | 687 | 0,95 |
Valorile medii calculate folosind medii ponderate din mai multe studii. Ajustat din tabelul 1, Canale și Hatch. 11
F/U, urmărire; LAGB, bandaj gastric reglabil laparoscopic; NR, neînregistrat; NSF, formatori nonstone; RYGB, bypass gastric Roux-en-Y; SG, gastrectomie de mânecă.
Profilele chimice de urină 24-h colectate prospectiv de la formatori nonstone înainte și după procedurile RYGB (n = 275) sau BPD (n = 2) sunt rezumate în Tabelul 1. 14-19 În cele șase studii prospective, profilurile de chimie urinară de 24 de ore colectate de la 277 pacienți într-o medie de 11 luni după RYGB sau BPD, au relevat o creștere cu 36,4% (28 până la 44 mg/zi) a nivelurilor de oxalat de urină după bariatrica lor interventie chirurgicala. Park și colab. au raportat date de la 45 de pacienți RYGB într-un studiu prospectiv, longitudinal, înainte și după procedura lor. 14 Grupul lor a observat o creștere semnificativă statistic a valorilor CaOx SS și a nivelurilor de oxalat de urină, împreună cu o scădere a volumului total urinar în L/zi (p = 0,002) și o scădere a citratului urinar median (p = 0,0006). Nivelurile de citrat de urină ar trebui să aibă o relevanță ridicată datorită efectului lor inhibitor endogen cunoscut asupra cristalizării oxalatului de calciu prin formarea de complexe solubile și scăderea calculilor. 29
La pacienții cu RYGB, s-a demonstrat că nivelurile de citrat scad în timp. Duffey și colab. a demonstrat o creștere de 38% a numărului de pacienți cu hipocitraturie într-o cohortă de 21 de formatori nonstone pe o perioadă de 2 ani după RYGB. 15 Grupul lor a raportat, de asemenea, o creștere dublă a excreției de oxalat de urină de la 33 la 29 mg/zi (p ≤ 0,001), deși CaOx SS și volumul de urină nu s-au modificat semnificativ. În mod similar, Kumar și colab. au analizat profilurile chimice ale urinei pentru 9 pacienți RYGB și 2 BPD (pre-IMC mediu 45,7 kg/m2 și post-IMC 28,4 kg/m2) înainte și după operațiile lor. 16 Deși oxalatul de urină a crescut doar cu 23% (26,4 până la 32,6 mg/zi) la 12 luni după operație și nivelurile de citrat nu au prezentat modificări semnificative, CaOx SS s-a dublat (2,3) în 6 luni (p = 0,003), iar volumul de urină a fost semnificativ mai mic (p = 0,018) la 6 luni postchirurgie. De remarcat, s-a observat o creștere de 1,5 ori a absorbției oxalatului după încărcarea orală de oxalat la 12 luni după operație, care s-a corelat cu o creștere similară a nivelurilor de oxalat plasmatic la 12 luni (p = 0,018), sugerând o corelație între absorbția oxalatului dietetic și litogeneză risc la această populație.
Descoperiri analoage au fost găsite de Valezi și colab. care au studiat o mare cohortă prospectivă de 151 subiecți pre și post-RYGB (IMC median schimbat de la 44,1 la 27,0 kg/m 2; p 17 La 12 luni după RYGB, ambele niveluri medii de citrat urinar (268 până la 170 mg/zi) și volumele de urină (1,31 până la 0,93 L/zi) în mod semnificativ (p 18 Rezultate echivalente au fost raportate de Agrawal și colab. Într-o cohortă potențială de 13 pacienți obezi morbid. Grupul lor a colectat urine inițiale de 24 ore cu 4 săptămâni înainte și 1, 2, 4 și La 6 luni după RYGB, observând o creștere semnificativă de două ori a oxalatului urinar (12,6 până la 28,4 mg/zi, p = 0,005), o creștere (p = 0,001) a suprasaturării CaOx și o scădere (p = 0,006) a volumului de urină la 6 În plus, nivelurile de citrat urinar au scăzut continuu, atingând un nivel minim de 6 luni de 305 mg/zi comparativ cu 540 mg/zi la momentul inițial.
Incidența calculilor renali la pacienții cu chirurgie postbariatrică
Ratele de calculi renali după intervenția chirurgicală bariatrică au crescut de până la patru ori la pacienții cu antecedente de nefrolitiază. 11 Cele șapte studii care descriu incidența calculilor renali după intervenția chirurgicală bariatrică sau în controalele obeze sunt rezumate în Figura 2. 17,32–37 indivizi RYGB cu istoric anterior de calculi s-au dovedit a avea o rată de recurență a calculilor renali de până la 18,6% (27/145 pacienți) în ∼2 ani de RYGB comparativ cu 8,6% (534/6390) dintre pacienții fără calculi renali anteriori istorie. Rezultatele sunt limitate, cu toate acestea, deoarece doar 4 serii mici au raportat rate de boală recurentă a pietrei după RYGB comparativ cu 6390 subiecți fără istoric anterior de calculi. Procedurile restrictive (LAGB și SG) au avut o rată de incidență a pietrei mult mai mică de 1,3% (8/618) comparativ cu martorii obezi 4,6% (258/5569) într-un interval de timp similar de 2 ani. 35.36
Incidența calculilor renali cu urmărire de cel puțin 2 ani la pacienții obezi sau după o intervenție chirurgicală bariatrică. 17.32–37
În 2015, Lieske și colab. a raportat o incidență de 11,1% la pacienții bariatric pe o perioadă medie de urmărire de 6 ani, comparativ cu un 4,3% la martorii obezi. 30 Majoritatea procedurilor bariatrice efectuate (n = 591, 78%) au fost operații standard RYGB. La pacienții chirurgicali bariatric inițiali și martorii au avut o rată similară de formare a calculilor, 4,0% și respectiv 4,2%. Grupul lor a stabilit că evenimentele de calculi renali au crescut încă din primii 2 ani după operație, dublându-se după 10 ani. Folosind analiza multivariabilă, Lieske și colab. a raportat intervenția chirurgicală standard RYGB ca factor de risc semnificativ statistic (OR 2,13, 95% CI 1,30-3,49; p = 0,003) pentru dezvoltarea calculilor renali. Nu este surprinzător faptul că pacienții care au fost supuși unor proceduri malabsorptive au avut cel mai mare risc de formare a calculilor, în timp ce standardul RYGB a prezentat un risc intermediar de calcul și riscul a fost cel mai mic la cei care au fost supuși procedurilor restrictive.
Cel mai recent, Haddad și colab. a efectuat un chestionar telefonic standardizat cu o rată de răspuns de aproximativ 50% la 478 de pacienți care au fost supuși RYGB. 34 IMC median înainte de operație a fost de 51 kg/m2 și urmărirea medie după RYGB a fost de 7 ani. Rata totală a urolitiazei simptomatice post-RYGB a fost de 7,3% (35 de pacienți din 478), cu o perioadă mediană de timp de incident de 3,1 ani după RYGB. Incidența incidentului de piatră simptomatică de novo a fost de 5,7% (25 pacienți din 435), în timp ce cea a recurenței a fost de 23% (10 pacienți din 43) în formele anterioare de piatră, cu un timp mediu de la intervenția chirurgicală RYGB până la incidentul de piatră de 3,3 și respectiv 2 ani.
Spre deosebire de procedura RYGB, riscul de calculi renali nu pare să crească după tipuri restrictive de intervenții chirurgicale bariatrice, cum ar fi LAGB sau SG. Într-un studiu retrospectiv, Chen și colab. a constatat un risc de 1,2% de calculi la 85 SG și 332 pacienți chirurgicali cu bandă gastrică pe o perioadă de 4,5 ani. Într-un alt studiu, Semins și colab. a identificat o rată de 1,5% a formării de calculi în decurs de 2,5 ani la 201 pacienți cu bandă gastrică, comparativ cu 6% la controalele obeze potrivite (n = 201). Deși prelevat dintr-un eșantion mic, riscul combinat de 1,3% (n = 618) pare a fi mai mic decât riscul prezent la persoanele cu control obez de 4,6% (n = 5569). 35.36
Strategii, limitări și soluții pentru reducerea riscului de calciu cu oxalat de calciu după RYGB
masa 2.
Reducerea riscului de piatră de oxalat de calciu după ocolirea gastrică Roux-en-Y
| Hiperoxalurie | Dieta cu conținut scăzut de oxalat (aplicații telefonice descărcabile, „echilibru” versus evitare | |
| Dieta cu conținut scăzut de grăsimi (2 L/zi | Conformitate, pungă mică pentru stomac | Împingeți lichide bogate în citrat (adică limonadă), memento-uri descărcabile pentru aplicații de telefon |
| Dieta bogată în sodiu și proteine | Sare scăzută (un conținut ridicat de oxalat poate fi găsit la: https://regepi.bwh.harvard.edu/health/Oxalate/files |
Modificat din Canales și Hatch. 11
Citrat
Oxalat și calciu oral
Grăsimi dietetice și vitamina B6
Având în vedere cantitatea de proceduri bariatrice malabsorptive efectuate în ultimii ani, o dietă cu conținut scăzut de grăsimi (sunt necesare 49 de studii suplimentare în acest domeniu pentru a clarifica în continuare dacă suplimentarea cu B6 poate scădea nivelurile de oxalat urinar 24-h.
Concluzie
Pe baza literaturii de specialitate, tulburările metabolice găsite la pacienții cu chirurgie bariatrică duc la un risc crescut de nefrolitiază. Cele mai puternice asociații s-au dovedit a fi scăderea volumului de urină 24 de ore, niveluri crescute de oxalat urinar și hipocitraturie. Pacienții cu risc de calculi renali și complicațiile sale merită o atenție specială înainte și după efectuarea intervenției chirurgicale RYGB. RYGB poate crește riscul de calculi la pacienții cu sau fără antecedente anterioare de calculi renali. Intervențiile chirurgicale bariatrice numai restrictive, cum ar fi SG, nu par să crească riscul de calculi, dar pot reduce volumul de urină de 24 de ore, un potențial factor de risc de calcul. Consilierea preoperatorie și dietetică este justificată la această populație, iar medicii ar trebui să fie vigilenți activ la pacienții cu intervenții chirurgicale bariatrice și să îi încurajeze să respecte recomandările de mai sus pentru a reduce unii dintre factorii de risc pentru nefrolitiază după intervențiile chirurgicale bariatrice de succes.
- Cum să evitați pietrele la rinichi și sfaturile de dietă Centrul bariatric din Mexic
- Pietrele la rinichi frecvente după operația de slăbire - The New York Times
- Pietre la rinichi; Scott D.
- Concepții greșite despre proteine și chirurgia bariatrică - biți bariatrici
- Cum sunt diagnosticate intoleranța la alergii alimentare - Știri și informații despre chirurgia bariatrică pentru scăderea în greutate