1 Institutul de cercetare Havelhoehe, 14089 Berlin, Germania
2 Hospital Havelhoehe, 14089 Berlin, Germania
3 Institutul de Medicină Socială, Epidemiologie și Economie a Sănătății, Centrul Medical Charité-University, 10117 Berlin, Germania
4 Institutul de Medicină Integrativă, Universitatea Witten/Herdecke, 58313 Herdecke, Germania
Abstract
1. Introducere
Deși este din ce în ce mai utilizat în practica clinică, i.v. aplicarea preparatelor de vasc antroposofic este încă clasificată drept utilizare „off-label”. În timp ce s.c. terapia cu vâs s-a dovedit a fi bine tolerată [23-25], i.v. terapia cu vâsc implică adesea doze mult mai mari și s-au efectuat cercetări limitate cu privire la siguranța acestei aplicații [19, 20]. Prezentul studiu descrie utilizarea i.v. terapia cu vâsc în practica clinică standard într-un cadru oncologic integrativ în Germania [26]. Pe lângă rezumarea datelor demografice ale pacienților și a preparatelor de vâsc și a dozelor primite, frecvența și severitatea i.v. au fost evaluate și comparate cu rezultatele studiului nostru anterior privind siguranța s.c. vâsc [27].
2. Metode
2.1. Proiectarea studiului și sursele de date
Un studiu observațional multicentric a fost realizat în cadrul Network Oncology (NO), un registru clinic comun al spitalelor germane și al practicienilor ambulatori specializați în medicina antroposofică [26, 28]. Așa cum s-a descris anterior, ofițerii de documentație extrag informații despre pacienți, diagnostice de cancer, terapii, evenimente adverse și progresul bolii din fișierele pacienților și înregistrează date utilizând software-ul QuaDoSta (Managementul calității, documentarea și statisticile) care a fost dezvoltat la Havelhoehe Research Institute [26, 29]. Sunt documentate informații detaliate despre terapiile cu vâsc primite, inclusiv datele de dozare, datele de începere și sfârșit ale terapiei și evenimentele adverse aferente. NU a fost conceput pentru a fi conform cu Directiva Europeană privind Protecția Datelor, care are implicații pentru studii de legături de înregistrări, baze de date și registre, iar proiectul NO a primit un vot pozitiv din partea comitetului etic al Asociației Medicale din Berlin [26, 30]. Pentru studiul de față, au fost evaluate datele din fișele medicale ale tuturor pacienților consimțitori tratați între 2003 și 2013. Datele au fost înregistrate în QuaDoSta între 2010 și 2013 și analizate în 2013. Toate analizele au fost efectuate și cifrele au fost create cu versiunea R 2.15.1 [31].
2.2. Selectarea și analiza datelor pacienților
Toți pacienții cu un număr de identificare valid, data nașterii, sexul, data diagnosticului de cancer, codul ICD-10 și cel puțin o dată de început sau de sfârșit pentru i.v. terapia cu vâsc a fost inclusă în analizele finale. Au fost utilizate statistici descriptive pentru a descrie datele demografice ale pacienților, iar stadiul bolii pacienților la diagnostic a fost descris în conformitate cu stadializarea Uniunii pentru Controlul Internațional al Cancerului (UICC). Suma de rang Wilcoxon (
) testul a fost folosit pentru a testa diferențele dintre grupuri. Sunt rezumate tipurile de vasc și terapiile convenționale primite.
2.3. Analiza datelor de siguranță
3. Rezultate
3.1. Caracteristicile pacientului și ale tratamentului
Dintr-un total de 4695 de pacienți cu cancer tratați între iulie 2003 și iunie 2013 care au fost înregistrați în baza de date NO, 2805 pacienți (62,1%) au primit terapie cu vâsc (toate formele de administrare) și 478 pacienți (10,2% din toți pacienții cu cancer și 16,4% de pacienti cu vasc) au primit vasc prin iv perfuzie cel puțin o dată. Trei i.v. pacienții cu vâsc au fost excluși din cauza lipsei informațiilor cu privire la tipurile de preparare a vâscului, lăsând 475 de pacienți care au fost analizați în studiul actual. Pacienții au fost compuși din 203 bărbați (42,7%) cu vârste cuprinse între 23 și 86 de ani și 272 femei (57,3%) cu vârste cuprinse între 25 și 91 de ani. Vârsta medie a bărbaților a fost cu 4 ani mai mare decât cea a femeilor (mediană = 66: 62,
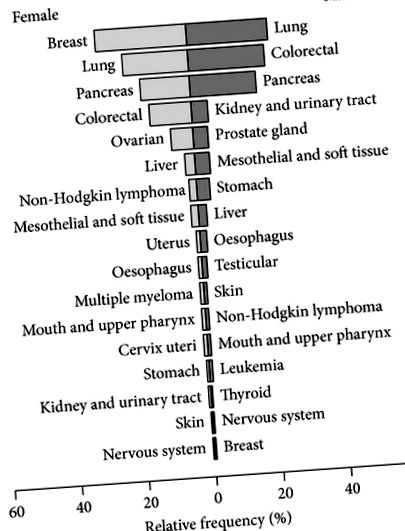
), iar vârsta mediană totală a fost de 63 de ani. Cancerul pulmonar (23% din toți pacienții) a fost cea mai frecventă boală a cancerului tratată cu i.v. infuzii de vasc, urmate de cancer pancreatic (18%), colorectal (17%) și de sân (17%) (Figura 1). La momentul diagnosticului, 46 de pacienți (10%) aveau un stadiu UICC de I, 77 (16%) erau în stadiul II, 106 (22%) erau în stadiul III și 162 (34%) erau în stadiul IV. Stadiul UICC la diagnostic nu a fost cunoscut sau aplicabil pentru 84 (18%) pacienți. I.v. terapia cu vâsc a început între 1 zi și 16 ani (mediană = 4,3 luni) după primul diagnostic. La începutul i.v. terapia cu vâsc, stadiul UICC a fost documentat pentru 70% dintre pacienți. Dintre aceștia, 7% au fost în stadiul II, 18% au fost în stadiul III și 75% au fost în stadiul IV.
La fel ca terapiile convenționale împotriva cancerului, terapia cu vâsc variază în funcție de tipul și stadiul cancerului, de istoricul (și preferințele) pacientului și de judecata medicului. Frecvențe de aplicare, durate ale terapiei și dacă alte non-i.v. cererile de vâsc au fost primite sunt rezumate în Tabelul 1. I.v. pacienții cu vâsc au primit în principal preparate Helixor Mali, urmate de Abnoba viscum Fraxini și Helixor Abietis (Tabelul 2). Datorită diferențelor în producția lor, intervalele de doză de vasc variază semnificativ în funcție de tipul de preparat. Dozele administrate de preparate Helixor au variat de la 1 mg la 3000 mg cu o doză mediană de 200 mg. Dozele de Abnoba viscum au variat de la 0,02 mg la 400 mg cu o mediană de 80 mg, iar dozele de Iscador au variat de la 0,1 mg la 100 mg cu o mediană de 10 mg (Figura 2).
În plus față de terapia cu vâsc, 81,5% dintre pacienți au primit o terapie sistemică (chimioterapie = 77,5%, imunoterapie = 14,3%, terapie hormonală = 13,1%, bifosfonați = 11,6% și inhibitori de transducție a semnalului = 6,3%), 78,5% dintre pacienți au suferit o intervenție chirurgicală, iar 34,1% au primit radioterapie. În timp ce 445 de pacienți au primit i.v. vâsc exclusiv (nu în combinație cu un alt tip de terapie) cel puțin o dată, numărul pacienților care au primit diferite combinații de terapii în proximitate temporală strânsă (foarte des în aceeași zi) sunt prezentate în Tabelul 3. În cazurile în care i.v. vâsul a fost administrat alături de chimioterapie (201 din 368 pacienți care au avut chimioterapie: 55%), s-a documentat că 63% au primit corticosteroizi precum prednisolon sau dexametazonă ca medicamente antiemetice sau antialergice cel puțin o dată după administrarea i.v. vâsc și înainte de chimioterapie.
3.2. Reacții adverse la medicamente atribuite terapiei intravenoase cu vâsc
Din 475 i.v. pacienți tratați cu vâsc, 22 pacienți (4,6%) au prezentat un total de 32 de ADR (Tabelul 4). Cincisprezece pacienți au avut o SAL, patru au avut două SAL și trei au avut trei SAL. Cea mai frecventă SAL a fost febra (1,7% din toți pacienții), urmată de prurit (1,3%) și urticarie (0,6%). În ceea ce privește clasa pe sisteme de organe, majoritatea SAL au fost „tulburări generale și condiții la locul de administrare” (46,9% din SAL, 2,1% din totalul pacienților) sau „tulburări ale pielii și ale țesutului subcutanat” (31,2% din SAL, 2,1% din totalul pacienților) . Cele două ADR descrise ca „reacții locale” se referă la roșeață și sensibilitate cu diametre de> 5 cm care înconjoară vechiul s.c. site-urile de aplicații. Toate ADR-urile au fost clasificate fie ușoare (59,4%), fie moderate (40,6%) și nu au apărut reacții adverse grave.
În ceea ce privește gestionarea SAL, un pacient a avut o pauză în terapie, doi pacienți au avut o reducere a dozei de vasc, preparatul de vasc a fost schimbat pentru șase pacienți, iar terapia a fost oprită la șase pacienți. Unui pacient cu erupție localizată i s-a administrat Tavegil (antihistaminic) și i s-a aplicat gel Combudoron (remediu antroposofic). Doi pacienți au fost tratați pentru prurit: unul a primit o tabletă Fenistil (antihistaminic) și Quercus de calciu (remediu antroposofic), iar celălalt a primit i.v. Fenistil. Un pacient cu mialgie (dureri musculare) a fost tratat cu Ibuprofen. Toți pacienții s-au recuperat complet din i.v. ADR-uri legate de vasc fără sechele.
3.3. Investigația pacienților care au experimentat reacții adverse la medicamente la terapia intravenoasă cu vâsc
Dintre cei 22 de pacienți care au prezentat reacții adverse, șase pacienți au avut cancer la pancreas, trei la sân, doi la colon, doi la rect, doi la stomac, doi la plămâni, doi la ovar, unul la uter, unul dintre testicule și un pacient au avut limfom non-Hodgkin. Din 445 de pacienți care au fost expuși la i.v. numai în terapia cu vâsc, 19 (4,3%) pacienți au prezentat o SAL. În comparație, doar 3 (1,6%) din 187 de pacienți care au primit i.v. s-a înregistrat că vâsul înainte de chimioterapie a prezentat o SAL. Dintre aceștia, un pacient a prezentat febră (38,5 ° C) după i.v. vâsc (Helixor Mali), dexametazonă și chimioterapie cu fluorouracil, docetaxel, acid folinic și oxaliplatină. O săptămână mai târziu, pacientul a primit același tratament minus vâscul și a reacționat în același mod; prin urmare, este posibil ca reacția inițială să fi fost cauzată doar de chimioterapie și nu de vasc. Al doilea pacient a prezentat febră (40 ° C) după i.v. vâsc (Helixor Mali) și gemcitabină (fără corticosteroizi), în timp ce detaliile referitoare la medicamentele pre-chimioterapeutice nu au fost disponibile pentru al treilea pacient care a prezentat febră (39,5 ° C) după i.v. vâsc (Iscador Mali) și doxorubicină.
Pentru zece din cei 22 de pacienți care au prezentat o SAL la i.v. vâsc, a fost primul lor i.v. cererea de vâsc și, pentru trei dintre acestea, prima lor expunere vreodată la vâsc. Opt pacienți au avut un ADR după o creștere semnificativă a dozei, un pacient a avut un ADR după o modificare a pregătirii și pentru trei pacienți nu există nicio explicație plauzibilă. Doisprezece pacienți au continuat i.v. terapie cu vâsc fără ADR suplimentare, șapte pacienți nu au mai avut i.v. și trei pacienți au avut unul sau mai multe SAL pentru a continua i.v. aplicații.
Pentru a investiga dacă administrarea de doze mari este asociată cu un risc crescut de a suferi o SAL, dozele la care au apărut SAL trebuie evaluate în raport cu dozele la care au fost expuși pacienții (Figura 2). ADR-urile la extractele Helixor au apărut ca răspuns la doze cuprinse între 100 mg și 400 mg, cu o doză mediană de ADR de 150 mg (doza medie de expunere a fost de 200 mg). Pentru Abnoba viscum, dozele ADR au variat de la 10 mg la 400 mg cu o mediană de 20 mg (doza medie de expunere a fost de 80 mg) și pentru Iscador, de la 5 mg la 20 mg cu o mediană de 12,5 mg. Prin urmare, doar pentru Iscador, doza medie de ADR (12,5 mg) a fost mai mare decât doza medie de expunere (10 mg). În general, expunerea la doze mari de vâsc nu pare să crească frecvența ADR.
Frecvențele absolute și relative ale pacienților care suferă un ADR și tipurile de ADR în ceea ce privește tipul de preparare sunt prezentate în tabelul 2. Iscador Mali special, Abnoba viscum Quercus, Iscador Mali și Iscador Quercus prezintă cele mai mari frecvențe relative dintre toate tipurile de preparare. Numărul de pacienți expuși la diferite tipuri de preparare variază foarte mult, totuși, ceea ce face dificilă tragerea unor concluzii puternice cu privire la asocierea unui risc crescut de SAL cu anumite tipuri de preparare.
3.4. Comparația datelor privind vâsul intravenos cu datele despre vâsul subcutanat
Pentru a evalua siguranța i.v. administrarea extractelor de vasc în raport cu s.c. administrare, am comparat datele actuale cu rezultatele unui studiu anterior privind siguranța s.c. vâsc [27]. Nu a existat nicio diferență semnificativă între vârstele pacienților tratați cu i.v. sau s.c. vasc (
, ). Proporția pacienților de sex feminin care au primit i.v. cererile de vâsc au fost mai mici comparativ cu s.c. vasc (,
), în timp ce o proporție mai mare de i.v. pacienții au avut cancer în stadiul IV la diagnostic comparativ cu s.c. pacienți (
, ). În ceea ce privește ADR-urile, i.v. aplicațiile de vâsc au dus la o frecvență mai mică a ADR (4,6% dintre pacienții expuși) comparativ cu s.c. aplicații de vâsc (8,4% dintre pacienții expuși) (OR = 0,53, CI = 0,33-0,82) [27].
4. Discutie
Prezentul studiu a rezumat utilizarea i.v. cereri de vâsc la 475 de pacienți cu cancer și evaluat suspiciunea de i.v. ADR-uri de vâsc. Majoritatea pacienților au fost expuși la preparatele Helixor Mali, urmate de Abnoba viscum Fraxini și Helixor Abietis. Preparatele Helixor Mali (extracte din vâsc crescute pe brazi) sunt recomandate pentru tumorile tractului gastro-intestinal, abdomenul inferior și sânul, în timp ce preparatele Abietis (extracte din vâs crescute pe brazi) sunt recomandate pentru plămâni, prostată și cap și gât cancerele [35]. Având în vedere că tumorile plămânului, sânului, colorectalului și pancreasului erau cele mai frecvente entități de cancer, era de așteptat o frecvență ridicată a expunerii la preparatele din Mali și Abietis. Mai mult, majoritatea pacienților au fost pacienți cu cancer UICC în stadiul IV la începutul tratamentului cu i.v. terapia cu vâsc, indicând boala metastatică. Conform informațiilor despre produs, preparatele de vasc cu concentrații mari de lectine și viscotoxine (de exemplu, Abnoba viscum Fraxini) sunt recomandate pentru tratamentul bolii tumorale metastatice [36].
În ciuda faptului că doza crescută este considerată în mod obișnuit un factor major de risc pentru experimentarea unei SAL, o relație evidentă între doză și frecvența SAL nu a fost observată în prezentul studiu. Doar Iscador a avut o doză mediană de ADR mai mare comparativ cu doza mediană de expunere. Este posibil ca un efect al dozei asupra riscului ca pacienții să aibă ADR să nu fie clar din cauza faptului că sunt prea puține evenimente pentru o investigație concisă. Cu toate acestea, o observație interesantă este că aproape toate ADR-urile au apărut ca răspuns la o primă expunere vreodată la vâsc, o primă expunere la i.v. administrarea de vasc sau creșterea bruscă a dozei. Din 15 pacienți care au continuat i.v. aplicații de vâsc după ADR, doar trei au experimentat ADR ulterioare, sugerând că ADR-urile au fost în general evenimente unice legate de prima expunere sau creșterea dozei.
Deși este dificil să se tragă concluzii puternice datorită variațiilor mari ale frecvențelor de expunere de diferite tipuri de preparare, Iscador Mali special, Abnoba viscum Quercus, Iscador Mali și Iscador Quercus au dus la cele mai mari frecvențe relative ale ADR. S-a raportat anterior că preparatele Iscador induc frecvent febră [6, 37]. Rezultatele noastre coincid cu această observație, deoarece 4 din cele 6 ADR (66,7%) la preparatele Iscador au fost reacții de febră (pirexie). Acest lucru ar putea fi legat de procesul de fabricare a fermentației, unic pentru preparatele Iscador [6, 37, 38]. În schimb, au fost observate reacții adverse mai puțin frecvente, dar mai variate, ca răspuns la Abnoba viscum Fraxini și Helixor Mali, inclusiv reacții cutanate și de hipersensibilitate.
Rezultatele preliminare ale unui studiu calitativ asupra medicilor care aplică i.v. vâsul sugerează că siguranța i.v. aplicarea preparatelor de vasc depinde puternic de viteza perfuziei (Gunver Kienle, comunicare personală). Din păcate, nu au fost disponibile informații pentru a evalua relația dintre rata de perfuzie și riscul ADR în studiul actual.
- Masca coronavirus N95 KN95, un aparat de protecție pentru protecția împotriva virusului și sănătatea personală, cumpără o mască de siguranță
- Buncărul misterios general Lyasha; Enciclopedia siguranței
- PRIME PubMed Dovezi pentru eficacitatea și siguranța preparatelor pe bază de plante pentru slăbit
- Aplicarea înainte de recoltare a biostimulantului vegetal asupra calității și termenului de valabilitate al pepenelui galben
- Recenzie Dion primește ajutor distins pe albumul rock blues