Abstract
Boala de reflux gastroesofagian (GERD) este o problemă clinică obișnuită, afectând milioane de oameni din întreaga lume. Pacienții sunt recunoscuți atât prin simptome clasice, cât și prin simptome atipice. Terapia supresivă a acidului oferă ameliorare simptomatică și previne complicațiile la multe persoane cu GERD. Progresele în modalitățile de diagnostic și terapeutice ne-au îmbunătățit capacitatea de a identifica și gestiona complicațiile bolii. Aici, discutăm fiziopatologia și efectele GERD și oferim informații despre abordarea clinică a acestei tulburări frecvente.
Boala de reflux gastroesofagian afectează milioane de oameni din întreaga lume cu implicații clinice semnificative.
Introducere
Boala de reflux gastroesofagian (GERD) este o tulburare digestivă foarte frecventă la nivel mondial, cu o prevalență estimată de 18,1-27,8% în America de Nord.1 Aproximativ jumătate dintre adulți vor raporta simptome de reflux la un moment dat.2 Conform definiției de la Montreal, GERD este un starea simptomelor supărătoare și a complicațiilor care rezultă din refluxul conținutului stomacului în esofag.3 Diagnosticul GERD se bazează de obicei pe simptome clasice și răspunsul la suprimarea acidului după un studiu empiric. GERD este o preocupare importantă pentru sănătate, deoarece este asociată cu scăderea calității vieții și morbiditate semnificativă.4 Tratamentul cu succes al simptomelor GERD a fost asociat cu o îmbunătățire semnificativă a calității vieții, inclusiv scăderea durerii fizice, vitalitatea crescută, funcția fizică și socială și stare de bine emoțional. În timp ce medicamentele pentru GERD nu sunt deosebit de costisitoare, costul tratamentului pacienților cu GERD a fost considerat de două ori mai costisitor decât persoanele comparabile fără GERD. GERD tratat.
Epidemiologie și Fiziopatologie
Factorii de risc pentru GERD includ vârsta mai înaintată, indicele de masă corporală excesiv (IMC), fumatul, anxietatea/depresia și mai puțină activitate fizică la locul de muncă.6-8 Obiceiurile alimentare pot contribui, de asemenea, la GERD, inclusiv aciditatea alimentelor, precum și mărimea și calendarul meselor, în special în ceea ce privește somnul. Activitatea fizică recreativă pare a fi protectoare, cu excepția cazului în care se efectuează post-prandial. 6, 9
Refluxul gastroesofagian este în primul rând o tulburare a sfincterului esofagian inferior (LES), dar există mai mulți factori care pot contribui la dezvoltarea acestuia. Factorii care influențează GERD sunt atât fiziologice, cât și patologice. Cea mai frecventă cauză este relaxarea tranzitorie a sfincterului esofagian inferior (TLESRs). TLESR sunt momente scurte de inhibare a tonusului sfincterului esofagian inferior, care sunt independente de o înghițire.10 Deși acestea sunt de natură fiziologică, există o creștere a frecvenței în faza postprandială și contribuie foarte mult la refluxul acid la pacienții cu GERD. Alți factori includ presiunea redusă a sfincterului esofagian inferior (LES), herniile hiatale, clearance-ul esofagian afectat și golirea gastrică întârziată8, 11.
Simptome
Simptomul clasic și cel mai frecvent al GERD este arsurile la stomac. Arsurile la stomac sunt o senzație de arsură în piept, care radiază spre gură, ca urmare a refluxului acid în esofag. Cu toate acestea, doar un procent mic de evenimente de reflux sunt simptomatice. Arsurile la stomac sunt adesea asociate cu un gust acru în partea din spate a gurii cu sau fără regurgitare a refluxatului.
În special, GERD este o cauză comună a durerii toracice non-cardiace.12, 13 Este important să se facă distincția între cauza subiacentă a durerii toracice din cauza implicațiilor potențial grave ale durerii toracice cardiace și a diferiților algoritmi de diagnostic și tratament bazate pe etiologie. 13 Un istoric clinic bun poate provoca simptome de GERD la pacienții cu dureri toracice non-cardiace care indică GERD ca etiologie potențială.
Deși simptomele clasice ale GERD sunt ușor de recunoscut, manifestările extraesofagiene ale GERD sunt, de asemenea, frecvente, dar nu întotdeauna recunoscute. Simptomele extraesofagiene sunt mai probabil datorate refluxului în laringe, rezultând în curățarea gâtului și răgușeală. Nu este neobișnuit ca pacienții cu GERD să se plângă de un sentiment de plenitudine sau de o bucată în partea din spate a gâtului, denumită senzație de glob. 14 Cauza globului nu este bine înțeleasă, dar se crede că expunerea hipofaringelui la acidul duce la o tonicitate crescută a sfincterului esofagian superior (UES) .14 În plus, refluxul acid poate declanșa bronhospasm, care poate exacerba astmul subiacent, ducând astfel la tuse, dispnee și respirație șuierătoare.15 Unii pacienți cu GERD pot prezenta, de asemenea, greață și vărsături cronice.
Este important să examinați pacienții pentru simptomele de alarmă asociate cu GERD, deoarece acestea ar trebui să determine evaluarea endoscopică. Simptomele de alarmă pot sugera o posibilă malignitate de bază. Endoscopia superioară nu este necesară în prezența simptomelor tipice de GERD. Cu toate acestea, endoscopia este recomandată în prezența simptomelor de alarmă și pentru screeningul pacienților cu risc crescut de complicații (adică esofagul Barrett, inclusiv cei cu simptome cronice și/sau frecvente, vârsta> 50 de ani, rasa caucaziană și obezitate centrală). Simptomele de alarmă includ disfagie (dificultate la înghițire) și odinofagie (înghițire dureroasă), care pot reprezenta prezența unor complicații precum stricturi, ulcerații și/sau malignitate. Alte semne și simptome de alarmă includ, dar nu se limitează la, anemie, sângerare și scădere în greutate
Simptomele GERD trebuie considerate distincte de dispepsie. Dispepsie este definită ca disconfort epigastric, fără arsuri la stomac sau regurgitare acidă, care durează mai mult de o lună. Poate fi asociat cu balonare/plenitudine epigastrică, eructații, greață și vărsături. Dispepsia este o entitate care poate fi gestionată diferit de GERD și poate determina evaluarea endoscopică, precum și testarea H. pylori.20
Complicații
Lăsată netratată, GERD poate duce la mai multe complicații grave, inclusiv esofagită și esofag Barrett. Esofagita poate varia foarte mult în ceea ce privește severitatea, cu cazuri severe care duc la eroziuni extinse, ulcerații și îngustarea esofagului.17 Esofagita poate duce, de asemenea, la sângerări gastro-intestinale (GI). Sângerarea GI superioară poate fi prezentă ca anemie, hematemeză, emeză măcinată de cafea, melenă și, în special, rapidă, hematochezie. Inflamația esofagiană cronică cauzată de expunerea la acid în curs poate duce, de asemenea, la cicatrici și la dezvoltarea stricturilor peptice, prezentând de obicei plângerea principală a disfagiei.11
Pacienții cu reflux acid persistent pot prezenta risc pentru esofagul Barrett, definit ca metaplazie intestinală a esofagului. În esofagul Barrett, epiteliul normal al celulelor scuamoase al esofagului este înlocuit cu epiteliul columnar cu celule calice, ca răspuns la expunerea la acid.18 Modificările esofagului Barrett se pot extinde proximal de la joncțiunea gastroesofagiană (GEJ) și au potențialul de a progresa către adenocarcinom esofagian, făcând detecția precoce foarte importantă în prevenirea și gestionarea transformării maligne.19
Diagnostic
GERD este de obicei diagnosticat clinic cu simptome clasice și răspuns la suprimarea acidului. Arsurile la stomac cu sau fără regurgitație sunt de obicei suficiente pentru a suspecta GERD, în special atunci când aceste simptome sunt mai grave postprandial sau când sunt culcate.20. Inițierea tratamentului cu blocante ale receptorilor histaminei de tip 2 (H2) sau inhibitori ai pompei de protoni (IPP) cu încetarea ulterioară a simptomelor este considerat diagnostic. La pacienții care răspund la tratamentul empiric, în absența caracteristicilor sau simptomelor de alarmă, nu este necesară nicio pregătire suplimentară
La unii pacienți, simptomele de reflux vor persista în ciuda tratamentului cu doze mari de IPP. Testele suplimentare pot fi justificate pentru a evalua alte cauze ale simptomelor lor și pentru a depista posibilele complicații ale GERD. Este important de reținut că severitatea simptomelor de reflux nu se corelează neapărat cu gradul de afectare a mucoasei.
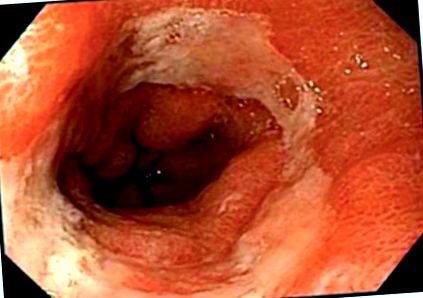
Testul de diagnostic cel mai utilizat pentru evaluarea GERD și a posibilelor sale complicații este endoscopia gastro-intestinală superioară sau esofagogastroduodenoscopia (EGD). Beneficiul principal al endoscopiei este vizualizarea directă a mucoasei esofagiene. Acest lucru ajută la diagnosticarea complicațiilor GERD, cum ar fi esofagita, stricturile și esofagul Barrett. Un sistem endoscopic de clasificare a severității GERD este clasificarea din Los Angeles, clasificată de la A la D, D fiind cel mai sever (Figura 1) .22
Vedere endoscopică a esofagitei de grad D din Los Angeles (eroziuni esofagiene circumferențiale, ulcerații și inflamații).
Monitorizarea ambulatorie a pH-ului este considerată standardul de aur în diagnosticul de reflux acid. Monitorizarea ambulatorie a pH-ului permite detectarea obiectivă a evenimentelor de reflux acid și corelarea cu simptomele (Figura 2). Acest lucru este deosebit de util la pacienții simptomatici cu constatări endoscopice normale. Testarea pH-ului ambulator poate fi finalizată cu o bună reproductibilitate (84-93%), sensibilitate (96%) și specificitate (96%) .23 Pentru finalizarea testului, sondele de pH (cateter sau capsulă fără fir) sunt plasate în esofag timp de 24 până la 48 de ore. Procentul de timp cu un pH esofagian mai mic de 4 este parametrul principal utilizat în diagnosticul GERD. Are avantajul de a detecta modificările dinamice ale pH-ului în timp ce este vertical și culcat. Mai mult, sondele de pH înregistrează numărul de evenimente de reflux, amploarea proximală a refluxului, precum și durata evenimentelor de reflux. De asemenea, se remarcă corelația simptomelor între reflux și simptome. Acest test poate fi efectuat pe sau în afara terapiei PPI.
Impedanță esofagiană de înaltă rezoluție și urmăriri ale pH-ului. Impedanța (măsurarea conductanței electrice) în lumenul esofagului este măsurată simultan folosind mai multe sonde și măsurătorile sunt afișate cu măsurile proximale în partea de sus progresând distal spre stomac. Urmărirea de jos este pH-ul în cel mai distal punct de măsurare. Evidențiate în galben sunt măsurători care documentează refluxul lichid din stomac corelat cu o scădere a pH-ului care indică refluxul de acid gastric. această urmărire este un instantaneu mic de 24 de ore de date.
Randamentul diagnosticului testării ambulatorii a pH-ului esofagian poate fi îmbunătățit prin adăugarea testelor de impedanță la pacienții cu suspiciune de GERD (Figura 3). Acest test implică aceeași procedură de plasare a sondelor în esofag, dar măsoară proprietățile electrice ale conținutului esofagian. De exemplu, refluxul lichid are o impedanță scăzută și o conductanță ridicată, în timp ce refluxul gazos, observat în eructare, are o impedanță ridicată, cu o conductanță scăzută. Unii pacienți simt simptome de reflux în perioadele de expunere la acid esofagian atât normal cât și excesiv, iar monitorizarea combinată permite detectarea evenimentelor de reflux nonacid care altfel ar trece neobservate doar cu monitorizarea pH-ului.24, 25
Deși are o oarecare utilitate în evaluarea pacienților cu disfagie, esofagrama bariului este un test de screening slab pentru GERD. Are o sensibilitate foarte slabă (26%) și specificitate (50%) pentru esofagita ușoară în comparație cu endoscopia. Refluxul de bariu de multe ori nu se corelează bine cu refluxul acid la pacienții simptomatici și până la 20% din cazuri este pozitiv la persoanele normale.16 Sensibilitatea poate fi îmbunătățită prin utilizarea manevrelor la refluxul ilicit, cum ar fi tusea, valsalva și rularea de la decubit la poziția laterală dreaptă.26 Testarea fluoroscopică a bariului are un randament mai bun în detectarea esofagitei severe, a stricturilor peptice și a herniei hiatale. Cu toate acestea, chiar și pentru această indicație, are încă o sensibilitate și o specificitate relativ slabe pentru detectarea refluxului acid în comparație cu testarea ambulatorie a pH-ului. Prin urmare, datorită utilității sale slabe, nu este recomandat pentru diagnosticul de rutină al GERD.16
Tratament
Pacienții cu GERD trebuie evaluați pentru caracteristicile de alarmă, deoarece acestea ar trebui să determine o evaluare endoscopică urgentă. Dacă nu sunt prezente simptome de alarmă, gestionarea inițială a GERD ar trebui orientată spre modificarea stilului de viață. Cu toate acestea, este important să rețineți că majoritatea studiilor privind stilul de viață și modificările dietetice în GERD nu au fost bine alimentate. Cu toate acestea, modificările stilului de viață rămân de primă linie în gestionarea GERD, având ca obiectiv principal reducerea simptomelor și îmbunătățirea calității vieții.27, 28
Singura modificare dovedită a stilului de viață pentru gestionarea GERD este creșterea capului patului (HOB). În plus, se recomandă ca factorii care contribuie la incidența TLESR să fie, de asemenea, minimizați sau evitați. Acestea includ fumatul, consumul intens de alcool, mesele mari de seară, gustările de noapte și aportul ridicat de grăsimi din dietă.27 Scăderea în greutate este puternic încurajată la pacienții cu GERD supraponderali, dar nu există niciun beneficiu documentat la cei cu greutate normală.30 Deși obezitatea este un risc factor pentru GERD, majoritatea intervențiilor chirurgicale bariatrice exacerbează refluxul. În plus, toți pacienții cu GERD ar trebui să evite medicamentele antiinflamatoare nesteroidiene (AINS) datorită rolului lor în perturbarea mecanismelor de protecție fiziologică a mucoasei.
Terapia medicamentoasă pentru GERD vizează reducerea simptomelor și minimizarea leziunilor mucoasei cauzate de refluxul acid. În timp ce supresia acidă are succes în tratamentul GERD, nu pare să existe o relație clară între severitatea GERD și nivelurile ridicate de acid gastric, cu excepția fiind sindromul Zollinger-Ellison.31
Mulți pacienți cu arsuri la stomac încearcă medicamente antiacide fără prescripție medicală înainte de a solicita asistență medicală. Medicamentele primare de supresie a acidului includ blocante H2 și inhibitori ai pompei de protoni. Blocanții H2 scad secreția de acid gastric prin inhibarea stimulării histaminei a celulei parietale. Inhibitorii pompei de protoni acționează pentru a reduce cantitatea de acid secretată din celulele parietale în lumenul gastric. Blocanții H2 s-au dovedit a avea un beneficiu simptomatic peste placebo, dar la persoanele fără contraindicații, IPP sunt cea mai eficientă terapie.32 Nu există un rol clar pentru agenții procinetici, cum ar fi metoclopramida, în tratamentul GERD.16
Inhibitorii pompei de protoni sunt cea mai puternică clasă de medicamente antiacide. Acestea sunt dozate o dată sau de două ori pe zi și sunt cele mai eficiente dacă sunt luate cu 30 până la 60 de minute înainte de mese. Mulți pacienți vor avea recidivă a simptomelor după încetarea IPP, prin urmare este necesară terapia pe tot parcursul vieții.16 Recent, a crescut îngrijorarea IPP-urilor care contribuie la dezvoltarea fracturilor osoase, a deficiențelor electrolitice, a infecțiilor (de exemplu, pneumonie) și insuficiență renală.33, 34 Având în vedere riscul teoretic al efectelor secundare ale terapiei PPI, trebuie utilizată cea mai mică doză necesară pentru întreținere și trebuie încercate studii periodice de înțărcare.33
La pacienții cu GERD refractari la administrarea PPI de două ori pe zi, există unele dovezi care arată că adăugarea unui blocant H2 nocturn poate fi benefică.16, 35 În cazurile refractare, ar trebui luate în considerare alte tulburări, în special: esofagita eozinofilă, esofagita pilulelor, golirea gastrică întârziată, reflux duodenogastric/biliar, sindrom de colon iritabil, tulburări psihologice, acalazie și sindrom Zollinger-Ellison.36
Utilizarea chirurgiei anti-reflux (fundoplicare) a fost controversată. Studiile arată doar îmbunătățiri simptomatice minime pe termen lung cu o intervenție chirurgicală peste terapia PPI, asociată cu o incidență crescută a disfagiei și a dispepsiei. Pacienții care răspund cel mai bine la intervenția chirurgicală sunt cei care răspund bine și la IPP și, prin urmare, pot fi tratați medical. În schimb, pacienții refractari la IPP sunt puțin probabil să beneficieze de o intervenție chirurgicală.16 Aproximativ jumătate din toți pacienții supuși intervenției chirurgicale necesită în cele din urmă o revizuire chirurgicală. Având în vedere diferența aproape neglijabilă de eficacitate între intervenția chirurgicală și IPP și riscul de complicații postoperatorii și mortalitate, intervenția chirurgicală ar trebui rezervată numai pacienților selectați. Alegerea celor mai buni candidați pentru o intervenție chirurgicală anti-reflux rămâne o provocare clinică.
rezumat
GERD este o problemă clinică obișnuită, cu morbiditate semnificativă și cu o calitate a vieții potențial redusă. Recunoașterea timpurie a simptomelor este esențială pentru prevenirea complicațiilor GERD. Modificările comportamentale și progresele în suprimarea acidului rămân parte integrantă a tratamentului său.
Biografie
Danisa M. Clarrett, MD, MS, (stânga), este coleg și Christine Hachem, MD, (dreapta), este profesor asociat de medicină internă în Divizia de Gastroenterologie și Hepatologie, Saint Louis University School of Medicine, St. Louis. Louis, Mo.
- Efectul terapiei antisecretorii asupra simptomelor atipice în boala de reflux gastroesofagian SpringerLink
- Obiective dietetice și indici de obezitate la pacienții cu boală de reflux gastro-esofagian un comparativ
- GERD Boala de reflux gastroesofagian - EvergreenHealth
- Boala de reflux gastroesofagian (GERD) Universitatea Loma Linda Health
- Tratament de reflux gastroesofagian sau acid - Georgia SurgiCare