Abstract
Introducere
Formațiile chistice ganglionare mari care decurg din tamponul de grăsime infrapatelar sunt destul de neobișnuite și doar câteva sunt menționate în literatura de specialitate. O excizie deschisă în aceste cazuri este obligatorie.
Prezentarea cazului
Raportăm cazul unui ganglion mare de grăsime infrapatelară la un bărbat grec în vârstă de 37 de ani, cu disconfort cronic la genunchi. Chistul ganglionar a provenit din tamponul de grăsime infrapatelar și nu a avut nicio extensie intrasinovială. Diagnosticul final a fost determinat prin imagistica prin rezonanță magnetică a genunchiului, iar leziunea a fost tratată prin intervenție chirurgicală.
Concluzii
Aceste leziuni sunt asimptomatice în majoritatea cazurilor, dar sunt adesea diagnosticate greșit ca leziuni meniscale sau ligamentare ale articulației genunchiului. În zilele noastre, tendința terapeutică pentru astfel de leziuni este excizia artroscopică, dar atunci când există un ganglion mare, ca în acest caz, tratamentul ar trebui să fie o rezecție deschisă și aprofundată. Acest raport este destinat în principal, dar nu exclusiv medicilor clinici și radiologilor.
Introducere
Leziunile chistice din jurul genunchiului sunt frecvente. Dintre acestea, chisturile poplitee sunt cele mai frecvent întâlnite. Alte leziuni chistice, inclusiv chisturi meniscale sau ganglionare, sunt mai puțin frecvente [1, 2]. Un ganglion, prin definiție, este o umflare chistică care este formată din matrice mixoidă, care conferă ganglionului o consistență asemănătoare jeleului și este căptușită cu o pseudomembrană.
Ganglionii din jurul genunchiului sunt rare și sunt de obicei localizați în articulație, în juxtapunere la articulație sau în țesuturile moi din jurul articulației, în interiorul mușchilor, tendoanelor sau nervilor. Ganglionii mici intraarticulari sunt adesea confundați cu chisturi meniscale [3]. Multe dintre aceste leziuni sunt descoperiri accidentale privind imagistica prin rezonanță magnetică (RMN) sau artroscopie, au o semnificație clinică redusă și sunt de obicei asimptomatice.
Chisturile ganglionare nu au un set fix de simptome comune și simptomele lor se pot corela cu dimensiunea și localizarea în articulația genunchiului [4]. Durerea la genunchi, apăsările, rigiditatea, extensia incompletă a genunchiului și durerea la extremele mișcării sunt simptome frecvente. Rezultatele ocazionale includ o masă palpabilă și eroziunea osoasă. Chisturile anterioare ligamentului încrucișat anterior (ACL) tind să limiteze extensia, iar cele posterioare ligamentului încrucișat posterior (PCL) limitează flexia.
Tamponul de grăsime infrapatelar, cunoscut sub numele de Tamponul de grăsime al lui Hoffa, este situat posterior ligamentului rotulian și capsula adiacentă, separându-le de sinoviu. Diagnosticul diferențial al umflării în regiunea tamponului de grăsime infrapatelar, așa cum vom arăta, include lipomul, chistul sinovial, chistul meniscal și ganglionul.
Prezentarea cazului
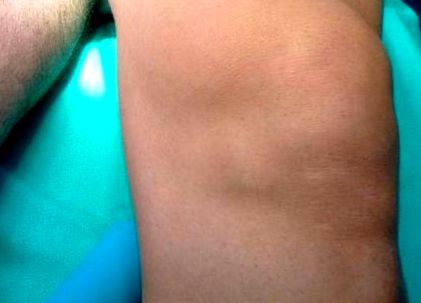
Raportăm cazul unui bărbat grec în vârstă de 37 de ani, care a fost văzut în ambulatoriul nostru și care a avut dureri de genunchi stâng anterior care au durat mai mult de cinci luni. Un examen clinic a arătat o masă vizibilă și palpabilă de 5 cm la nivelul marginii rotuliene mediale a genunchiului stâng (Figura 1).
Umflarea inferomedială la rotula genunchiului stâng imită un chist meniscal medial.
Pacientul nostru nu a avut nici o limitare a mișcării genunchiului, în afară de o lipsă minoră de flexie și nici o revărsare a genunchiului și a avut sensibilitate asupra umflăturii la palpare locală. Rezultatele testelor Lachman-Noulis, Apley și McMurray au fost negative, iar razele X nu au prezentat anomalii osoase. Inițial, diagnosticul nostru predominant a fost chistul meniscal medial.
O examinare RMN a fost efectuată cu secvențe ponderate T1, densitatea protonului (PD) și ponderate T2 cu saturație de grăsime în plan sagital, axial și coronal. Examenul RMN a relevat o formațiune chistică multilobulară mare, bine definită, de 5 cm, în tamponul de grăsime al Hoffa, cu prezența septelor intralezionale. Leziunea a arătat intensitate scăzută a semnalului pe imaginile ponderate T1 și intensitate ridicată a semnalului pe imaginile ponderate T2 și PD (Figurile 2, 3, 4). RMN a arătat, de asemenea, morfologie regulată și intensitatea semnalului meniscurilor, ACL, PCL și a restului componentelor capsuloligamentare și au existat câteva leziuni condrale mici pe suprafața articulară rotuliană. Nu a fost prezentat lichid intraarticular.
Imagini de rezonanță magnetică sagitală ale genunchiului. (A, B) Imagini secvențiale ponderate T1 ale unei leziuni chistice cu o intensitate scăzută a semnalului inferioară rotulei din cadrul tamponului de grăsime al Hoffa. (C, D) Imagini secvențiale ponderate T2, la același nivel, ale unei mase chistice bine delimitate, multilobulare, cu intensitate ridicată a semnalului. Se observă localizarea intraarticulară extrasinovială a leziunii.
Imagini de rezonanță magnetică coronară ale aspectului anterior al genunchiului. (A, B) Imagini secvențiale ponderate T2 și (C, D) imagini cu densitate de protoni secvențiale (PD) ale unei mase multilobulate cu intensitate ridicată a semnalului.
Imagini de rezonanță magnetică axială la nivelul polului rotulian inferior. (A, B) Imagini secvențiale ponderate T1. (C, D) Imagini secvențiale ponderate T2.
Am decis să ne ducem pacientul la operație, dar principala noastră preocupare a fost tipul de modalitate chirurgicală care a fost indicată pentru acest caz. Dilema noastră a fost alegerea între excizia artroscopică sau deschisă a ganglionului. După ce am cercetat temeinic literatura de specialitate, am decis o procedură deschisă.
Când s-a efectuat excizia chirurgicală, s-au folosit anestezii coloanei vertebrale și un turnichet, iar masa a fost abordată printr-o incizie peste masa chistică medial către tendonul rotulian (Figura 5A). O masă multilobulară de 5 cm a fost găsită în interiorul tamponului de grăsime infrapatelar cu un atașament ferm la capsulă (Figura 5B). A fost efectuată o disecție foarte atentă a întregii mase împreună cu o porțiune a capsulei și s-a lăsat un defect sinovial substanțial (Figura 5C). Defectul a fost reparat, iar rana a fost închisă în straturi. Macroscopic, a existat o masă chistică multilobulară cu un perete cauciucat și un conținut clar de jeleu (Figura 6A, B). Septa din interiorul chistului, detectată la RMN, nu a fost verificată atunci când chistul a fost incizat. O examinare histologică a masei rezecate a confirmat diagnosticul de chist ganglionar. Pe colorarea hematoxilinei și eozinei, a fost observat un chist cu pereți fibroși asociați cu zonele mixoide închise și celulele grase adiacente la capsula fibroasă (Figura 7A-C).
(A) Masa chistică și locul inciziei, (B) abord chirurgical și expunerea la leziune și (C) invazia sinovială și defectul capsulei după excizia leziunii.
(A) Chist ganglionic rezecat total și (B) complet din grăsimea Hoffa cu o porțiune din sinoviul invadat inevitabil.
Secțiunile histologice ale specimenului arată peretele fibros al chistului ganglionar cu zone mixoide (A, B) și prezența celulelor grase adiacente la capsula fibroasă (C) (hematoxilină și eozină [H&E], × 100).
Perioada postoperatorie a fost lipsită de evenimente, iar pacientul nostru a reușit să se întoarcă, fără plângeri, la locul de muncă și la activitățile sale anterioare în termen de trei săptămâni. Când a fost reevaluat la șase luni de la operație, mișcarea genunchiului său era normală și nu exista umflături palpabile. Nu a avut nici o plângere și nici o durere din articulația genunchiului în mers sau în timpul sportului.
Un nou RMN al genunchiului stâng nu a arătat nicio dovadă a unei leziuni chistice reziduale în tamponul de grăsime rămas. Desigur, a existat o ușoară creștere a intensității semnalului pe secvențele ponderate T2 din cauza intervenției chirurgicale anterioare. După cum era de așteptat, RMN-ul genunchiului drept nu a prezentat deloc patologie articulară (Figura 8A, B).
RMN de urmărire postoperator al ambelor genunchi. (A) Imagistica prin rezonanță magnetică (RMN) a genunchiului stâng la șase luni după intervenția chirurgicală arată absența leziunii chistice cu o creștere ușoară a intensității semnalului tamponului de grăsime Hoffa (săgeată). (B) RMN-ul genunchiului drept arată un aspect normal și intensitatea semnalului tamponului de grăsime infrapatellar (săgeată punctată).
Discuţie
Chisturile ganglionare din cavitatea genunchiului sunt rare și provin de obicei din ligamentele încrucișate, meniscurile, pliurile alare care acoperă tamponul de grăsime rotuliană [5] și tendonul popliteului și din fracturile osteocondrale sau chisturile osoase subcondrale [6]. Prevalențele raportate ale ganglionilor intraarticulari la nivelul genunchiului sunt de la 0,2% la 1% la RMN-ul genunchiului și 0,6% la artroscopia genunchiului [7]. Au fost raportate multe cazuri de ganglioni, cu dimensiuni cuprinse între 1,8 și 4,5 cm [8], și ocazional sunt bilaterale. Cele mai multe dintre ele sunt descoperiri accidentale și de mică semnificație clinică.
Primul ganglion intraarticular al genunchiului a fost descris de Caan [9] în 1924 și au existat mai multe referințe la ganglioni în jurul genunchiului de atunci. Brown și Dandy [10] au raportat 38 de ganglioni intraarticulari în 6500 de artroscopii ale genunchiului și jumătate dintre pacienți nu au avut alte anomalii.
Diagnosticul diferențial al leziunilor chistice la genunchi trebuie să includă ganglioni, lipomi, mixom sinovial, chist meniscal sau parameniscal, chisturi sinoviale, sinovită villonodulară pigmentată, hemangiom sinovial, anevrism, sarcom sinovial și condromatoză sinovială [4]. Ganglionii simptomatici prezintă de obicei cu antecedente sau semne de imitare a unei deranjări interne a genunchiului. Diagnosticul diferențial ar trebui să includă leziuni meniscale, corp liber, lambouri condrale, osteoartrita, chistul meniscului sau menisc discoid [4, 10].
Chisturile ganglionare nu au un set fix de simptome comune, iar simptomele lor se pot corela cu dimensiunea și localizarea în articulația genunchiului [4]. Durerea la genunchi, apăsările, rigiditatea, extensia incompletă a genunchiului și durerea la extremele mișcării sunt simptome frecvente. Descoperirile ocazionale includ o masă palpabilă și eroziunea osoasă.
Studiile de imagistică includ raze X simple pentru a exclude patologii, cum ar fi un corp liber sau alte anomalii osoase. Ecografia (U/S), tomografia computerizată (CT) și artrografia nu sunt examinări foarte utile, iar RMN este cea mai sensibilă, specifică, precisă și neinvazivă metodă de reprezentare a maselor chistice, inclusiv dimensiunea și localizarea acestora. În plus, RMN ajută la excluderea leziunilor neoplazice și la detectarea altor patologii intraarticulare [3]. Constatările caracteristice ale unui chist ganglionar includ o leziune umplută cu lichid cu intensități reduse ale semnalului ponderate T1 și ponderate T2 ridicate în RMN [3]. În secțiunile histologice, ganglionii prezintă o capsulă densă de țesut conjunctiv cu un conținut gros de jeleu. Microscopia prezintă un spațiu pseudochistic cu mici zone multifocale de degenerescență mucoidă.
O varietate de modalități de tratament au fost folosite pentru a trata chisturile ganglionare intraarticulare ale genunchiului. A fost raportată reducerea spontană a dimensiunii [8]. De asemenea, s-au obținut rezultate excelente cu aspirație percutană folosind ghidaj U/S și CT [11]. Recent, tendința este pentru excizia artroscopică a chisturilor intrarticulare [12, 13]. Cu toate acestea, recurența ganglionilor după tratamentul artroscopic a fost raportată cu reformarea chistului [14]. În astfel de cazuri, riscul de recurență este ridicat; prin urmare, pacienții ar trebui urmăriți mai atent [15].
Credem că puncția leziunii în încercarea de a reduce conținutul acesteia reduce volumul, dar nu își modifică marginile. Dimpotrivă, atunci când leziunea se prăbușește, este foarte dificil să se identifice marginile extensiei pseudocapsulei, mai ales atunci când se efectuează o artroscopie pentru o leziune în cadrul tamponului de grăsime. Prin urmare, credem că puncția leziunii prezintă un risc potențial ridicat de recurență. Desigur, excizia deschisă a unui chist ganglionic cu tampon de grăsime infrapatelar nu anulează riscul de recurență, dar având în vedere datele din literatura de specialitate menționate mai sus, tratamentul artroscopic al acestor leziuni are rate de recurență ridicate [14].
Pe de altă parte, atunci când s-a decis o procedură deschisă pentru un chist ganglionar mare al genunchiului, conservarea unei sinovii intacte ar trebui să fie principala considerație a chirurgului. Din păcate, la pacientul nostru, conservarea unei sinovii intacte a fost inevitabilă din cauza atașamentului ferm al leziunii la capsulă (Figura 5C). Decizia noastră de a continua cu o excizie deschisă a leziunii ganglionare s-a bazat mai mult pe urmărirea noastră pentru o rezecție completă a leziunii, pentru a diminua ratele recurente și mai puțin pentru a evita invazia sinovială. Defectul substanțial al sinoviului rămas după rezecția completă a ganglionului a fost reparat prin aproximarea marginilor defectului cu suturi întrerupte. Acesta din urmă ar fi destul de dificil cu o procedură artroscopică care invadează în primul rând sinoviul pentru a exciza astfel de leziuni.
Concluzii
Cazul nostru privește un chist ganglionar extrasinovial intraarticular mare și acesta este motivul pentru care credem că intervenția artroscopică nu poate oferi o rezecție completă a chistului. În astfel de cazuri, posibilitatea de a lăsa chiar și o mică bucată de căptușeală de perete prezintă un risc potențial ridicat de recurență. Prin urmare, așa cum s-a menționat mai sus, este necesară o procedură chirurgicală deschisă.
O evaluare clinică atentă și un studiu RMN contribuie în mod semnificativ la determinarea naturii, localizării și dimensiunii chistului ganglionar. În plus, RMN ajută la luarea deciziilor de tratament, așa cum s-a demonstrat în cazul nostru, în care chistul ganglionar a fost mare și a fost localizat în afara sinoviei, dar în interiorul tamponului de grăsime.
Considerăm că excizia chirurgicală deschisă ar trebui rezervată cazurilor de chisturi ganglionare mari, deoarece poate oferi o rezecție completă a leziunii și reduce la minimum riscul de recurență. Pe de altă parte, tratamentul artroscopic este mai potrivit pentru leziunile mici care se află strict în sinoviu.
Consimţământ
Consimțământul informat scris a fost obținut de la pacient pentru publicarea acestui raport de caz și a oricăror imagini însoțitoare. O copie a consimțământului scris este disponibilă pentru examinare de către redactor-șef al acestui jurnal.
- Managementul distoniei oromandibulare Un raport de caz și actualizarea literaturii
- Peroxidul de hidrogen și infecțiile virale O revizuire a literaturii cu definirea ipotezei cercetării în
- Hotel Riu Cancun Recenzie Ce să ne așteptăm cu adevărat dacă stați
- Recenzie Healbe GoBe Poate o trupă de fitness să-ți urmărească cu adevărat aportul de calorii Engadget
- Este durerea ta la genunchi ca rezultat al administrării unui tampon de grăsime?