Corespondență către: Dr. Hugh James Freeman, MD, CM, FRCPC, FACP, Freeman, Departamentul de Medicină (Gastroenterologie), Universitatea British Columbia, Vancouver, BC, V6T 1W5, Canada. ac.wahs@eerfguh
Telefon: + 1-604-8227216 Fax: + 1-604-8227236
Abstract
INTRODUCERE
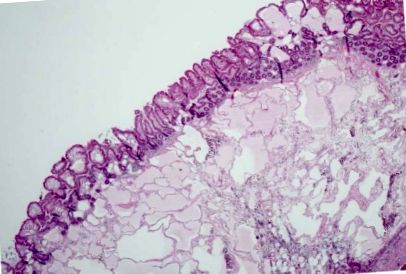
Waldman și colab. [1] primele cazuri detaliate de limfangiectazie intestinală în urmă cu aproape 50 de ani. În cazurile lor, edemul și hipoproteinemia au fost prezente atât cu hipoalbuminemie, cât și cu hipogammaglobulinemie. Măsurătorile estimate ale grupului total de albumină corporală utilizând o metodă de albumină radio-marcată au fost reduse în timp ce excreția fecală a fost crescută. La unii, steatoreea era de asemenea prezentă. Pentru confirmarea diagnosticului au fost necesare biopsii ale intestinului subțire [2]. Acestea prezintă limfatice proeminente dilatate în regiunea laminei proprii a structurii viloase, adesea cu extindere în submucoasă (Figurile (Figurile 1 1 și 2). 2). Alții au comentat că aceste modificări pot fi dificil de detectat, deoarece dilatarea lactealelor intestinale sau a capilarelor care conțin limfa poate fi destul de focală [3]. Au fost înregistrate și prezentări familiale [1]. Cel mai adesea afectați au fost copiii și adulții tineri, deși chiar din punct de vedere istoric, diagnosticul a fost inițial definit și ocazional la adulți mai în vârstă, chiar în vârstă. Cauza precisă a limfangiectaziei intestinale cu pierderea de proteine enterice rămâne obscură, dar modificări ale moleculelor reglatoare implicate în limfangiogeneză au fost raportate în mucoasa duodenală [4].
Vedere cu putere redusă a limfaticelor dilatate care implică mucoasa și submucoasa în limfangiectazia intestinală. În această secțiune, modificările mucoasei sunt mai degrabă neuniforme decât continue în distribuție, subliniind natura multifocală a tulburării.
Vedere de înaltă putere, care arată afectarea mucoasei cu limfatice dilatate în limfangiectazia intestinală. Celulele epiteliale de suprafață sunt normale. Proteina limfatică este prezentă în limfaticele dilatate ale mucoasei intestinale.
CARACTERISTICI CLINICE
În unele, se poate observa o masă abdominală [8], fie la evaluarea clinică, fie cu studii imagistice radiologice, în special cu ultrasunete (cu sau fără endoscopie) sau tomografie computerizată. Aceste mase sunt de obicei chistice și reprezintă adesea limfangioame asociate. Acestea din urmă sunt leziuni complet benigne care pot fi asociate cu limfangiectazie fie în intestinul subțire, fie în cel gros [9,10]. Cel mai frecvent raportat situs intestinal este duodenul [11], parțial, probabil, deoarece acestea au fost mai ușor de detectat cu o evaluare endoscopică care prezintă o leziune chistică polipoidă netedă, moale, cu o bază largă [10]. În altele, poate apărea o zonă segmentată de edem și îngroșare a pereților care provoacă o obstrucție localizată și, ocazional, rezultând o rezecție intestinală segmentară [12]. Într-o oarecare măsură, metodele imagistice în evoluție care nu sunt disponibile în epoca descrierii inițiale a acestei tulburări ne-au sporit aprecierea pentru aceste modificări limfatice mai extinse.
S-a observat o asociere rară a limfangiectaziei intestinale cu boala celiacă [13]; cu toate acestea, în majoritatea cu limfangiectazie intestinală primară, mucoasa intestinală pare a fi normală la evaluarea microscopică de rutină, în afară de lactealele dilatate. În plus, poate apărea deficit de fier [14], dar nu este clar dacă există vreo afectare a absorbției fierului în limfangiectazia intestinală primară, chiar dacă este localizată în principal în duoden. Pierderea cronică de sânge ocultă poate apărea în unele [15] și s-a observat ulcerarea nespecifică a intestinului subțire [14]. Rar, s-au înregistrat sângerări masive [16,17]. Într-un studiu recent care a utilizat endoscopia capsulei [18], s-a observat o asociere interesantă, dar semnificativă statistic, cu angiodisplazie coincidentă a intestinului subțire, sugerând un alt mecanism posibil pentru pierderea de sânge ocultă cu limfangiectazie. Poate să apară hemoliză recurentă cu uremie [19] și, eventual, poate rezulta pierderea urinară de fier din hemoliza intravasculară în curs. Mecanismele implicate pentru malabsorbția grăsimilor și a vitaminelor liposolubile nu sunt pe deplin definite și trebuie explorate în continuare. Cu toate acestea, a fost raportată osteomalacie asociată cu deficit de vitamina D [20] și tetanie atribuită hipocalcemiei [21].
Rareori, au fost descrise unghiile galbene (adică „sindromul unghiilor galbene”) în limfangiectazia intestinală primară cu ridicare distrofică și pierderea lunulei unghiei. În plus, s-au observat limfedem și revărsări pleurale [22]. În cele din urmă, a fost descrisă o asociere interesantă cu boala poliglandulară autoimună de tip 1 [23,24].
DIAGNOSTIC
Diagnosticul este definit prin evaluarea endoscopică și biopsia duodenului și/sau a jejunului [1,2] sau alternativ din intestinul subțire rezecat chirurgical. Lactealele dilatate sunt detectate în mucoasă, uneori extinzându-se în submucoasă (Figurile (Figurile 1 1 și 2). 2). De obicei, epiteliul intestinului subțire suprapus este complet normal. Uneori, biopsiile ileale din ileocolonoscopie pot prezenta modificări histopatologice intestinale subțiri. Endoscopia video cu mărire de înaltă rezoluție poate avea un rol important în detectarea limfangiectaziei intestinale [25]. Studiile cu capsule video pot permite evaluarea gradului de limfangiectazie, inclusiv „sindromul unghiilor galbene” și a fost confirmat prin explorare chirurgicală [27-29]. Enteroscopia cu balon dublu a apărut, de asemenea, în evaluarea malabsorbției și până la 13% dintre pacienți s-au dovedit a avea plăci submucoase galbene și albe, susceptibile de a fi limfangiectazie [30,31]. Deși radiotracere și imagistica limfatică directă au fost adesea utilizate istoric, imagistica prin rezonanță magnetică a fost aplicată și la pacienții cu limfangiectazie intestinală pentru a evalua modificările canalelor intestinale, mezenterice și toracice [32].
Modificările imunologice asociate au fost descrise într-o serie de studii [33-36]. Aceste descoperiri includ hipoproteinemia, hipoalbuminemia și hipogammaglobulinemia. Limfocitopenia apare cu epuizarea celulelor B reflectată de imunoglobuline diminuate IgG, IgA și IgM, precum și epuizarea celulelor T, în special în numărul de celule T CD4 + ca limfocite CD45RA + naive. În plus, pot apărea modificări funcționale, inclusiv răspunsuri afectate ale anticorpilor și respingere prelungită a alogrefelor cutanate. În cele din urmă, un raport recent indică faptul că producția timică de celule T nu a reușit să compenseze pierderea enterică a limfocitelor T, sugerând că sunt implicate mai multe mecanisme în limfopenia asociată cu limfangiectazia [37].
Pierderea de proteine enterice poate fi suspectată dacă crește alfa-1-antitripsina fecală. Studiile de albumină marcate radio pot demonstra pierderi crescute, dar poate fi necesară o scanare prelungită, deoarece pierderea de proteine poate fi periodică sau intermitentă. În unele cazuri, localizarea sitului de pierdere a proteinelor poate fi, de asemenea, posibilă [38]. Imagistica cu ultrasunete sau tomografie computerizată poate defini îngroșarea peretelui intestinal, „edem” mezenteric sau ascită [39-41]. Imagistica prin rezonanță magnetică a fost, de asemenea, raportată pentru a fi utilizată în diagnosticul pierderii de enteropatie a proteinelor [42]. Limfoscintigrafia poate fi, de asemenea, utilizată pentru a defini anatomic sistemul limfatic, dar această procedură a devenit în mare parte istorică, mai puțin frecvent efectuată și se poate corela slab cu severitatea pierderii de proteine [43].
TERAPIE
Tratamentul a inclus în mod tradițional o dietă cu conținut scăzut de grăsimi, împreună cu un supliment oral cu trigliceride cu lanț mediu [50]. Acesta din urmă intră direct în sistemul venos portal și ocolește sistemul lactal intestinal. Unii cred că reducerea grăsimilor alimentare previne dilatarea lacteală și posibila ruptură cu pierderea depleției proteinelor și a limfocitelor. La unii, această terapie poate provoca inversarea modificărilor clinice și biochimice, fiind mai eficientă la copii decât la adulți [51]. La unii care nu răspund, au fost necesare alte forme de sprijin nutrițional [52].
Au fost raportate alte terapii. Acidul tranexamic, un antiplasmin, a fost utilizat pentru normalizarea numărului de imunoglobuline și limfocite [53]. S-a raportat că octreotida este utilă, dar mecanismul nu este clar [54]. A fost înregistrată rezecția segmentară a intestinului subțire pentru zonele localizate de limfangiectazie [55]. Steroizii rămân controversați, deși a fost înregistrată eficacitatea lupusului eritematos sistemic cu enteropatie care pierde proteine. Infuziile de albumină intravenoasă pot oferi eficacitate temporară, dar de obicei această sursă exogenă este metabolizată sau pierdută. Gestionarea edemului membrelor inferioare este de asemenea importantă, de obicei cu bandaje elastice sau ciorapi.
Istoria naturală pe termen lung a limfangiectaziei intestinale a fost evaluată doar într-o măsură limitată. Într-un raport recent [56], intervenția dietetică pare să fie eficientă în majoritatea cazurilor, în special în cazul bolilor cu debut pediatric. În același raport, 5% păreau să dezvolte transformări maligne cu limfom, cu o durată medie a diagnosticului de limfom de peste 30 de ani.
Note de subsol
Evaluator coleg: Ioannis A Voutsadakis, MD, dr., Departamentul de Oncologie Medicală, Spitalul Universitar din Larissa, Larissa 41110, Grecia
S- Editor Wang JL L- Editor Roemmele A E- Editor Ma WH
- Limfangiectazie intestinală - Tulburări digestive - Manualele Merck Versiunea pentru consumatori
- IDDF2018-ABS-0203 Modularea disbiozei intestinale la pacienții cu constipație predominant
- Cât de mult hrănești un pui și adulți de St Bernard
- Cum se calculează doza de terapie împotriva cancerului pentru adulți Ghiduri clinice Wiki
- Stilul de viață și factorii determinanți ai sănătății bolilor cardiovasculare la adulții vârstnici greci care trăiesc în