Hisham M Mehanna
1 Institutul de Studii și Educație a Capului și Gâtului, Departamentul de Otorinolaringologie - Chirurgie a Capului și Gâtului, Spitalul Universitar, Coventry CV2 2DX
2 Heart of England Foundation Trust, Birmingham
Jamil Moledina
3 Departamentul de Otorinolaringologie - Chirurgia capului și gâtului, Spitalul Universitar, Coventry
Jane Travis
4 Departamentul de Dietetică, Spitalul Universitar, Coventry
Date asociate
Sindromul de realimentare este o afecțiune bine descrisă, dar adesea uitată. Nu au fost publicate studii controlate randomizate de tratament, deși există linii directoare care utilizează cele mai bune dovezi disponibile pentru gestionarea afecțiunii. În 2006 a fost publicat un ghid de către Institutul Național pentru Sănătate și Excelență Clinică (NICE) din Anglia și Țara Galilor. Totuși, deoarece clinicienii sunt adesea conștienți de problemă, apare încă sindromul de realimentare. 1
Această revizuire are ca scop creșterea gradului de conștientizare a sindromului de realimentare și discutarea prevenirii și tratamentului. Literatura disponibilă cuprinde în mare parte dovezi mai slabe (nivelurile 3 și 4), incluzând studii de cohortă, serii de cazuri și opinia expertilor de consens. 2 Articolul nostru atrage, de asemenea, atenția asupra orientărilor NICE privind sprijinul nutrițional la adulți, cu referire specială la noile recomandări pentru cele mai bune practici în sindromul de realimentare. 3 Aceste recomandări diferă în părți de - și credem că se îmbunătățesc - ghidurile anterioare, cum ar fi cele ale Grupului de nutriție parenterală și enterală a Asociației Dietetice Britanice (caseta 1). 4
Caseta 1 De ce să folosiți liniile directoare NICE privind sindromul de realimentare?
Liniile directoare reprezintă cea mai recentă revizuire cuprinzătoare a literaturii privind sindromul de realimentare
Grupul de dezvoltare a ghidului a fost puternic multidisciplinar, cu consultări extinse atât cu părțile interesate profesionale, cât și cu pacienții
Liniile directoare au identificat în mod clar punctele de bună practică și domeniile pentru cercetări ulterioare
Noile orientări oferă criterii clinice explicite pentru pacienții „cu risc” și „cu risc ridicat” de a dezvolta sindromul de reîncărcare, permițând o mai bună identificare și prevenire
Pentru pacienții cu deficit de electroliți, noile linii directoare recomandă începerea imediată a sprijinului nutrițional la o rată mai mică, mai degrabă decât să aștepte până când dezechilibrul electrolitic a fost corectat (așa cum a fost recomandat de liniile directoare anterioare), evitând astfel potențialele deteriorări nutriționale la pacienți
Ce este sindromul de realimentare?
Sindromul de realimentare poate fi definit ca schimbări potențial fatale în lichide și electroliți care pot apărea la pacienții subnutriți care primesc realimentare artificială (fie enteral, fie parenteral 5). Aceste schimbări rezultă din modificări hormonale și metabolice și pot provoca complicații clinice grave. Caracteristica biochimică distinctivă a sindromului de realimentare este hipofosfatemia. Cu toate acestea, sindromul este complex și poate prezenta, de asemenea, un echilibru anormal de sodiu și lichide; modificări ale metabolismului glucozei, proteinelor și grăsimilor; deficit de tiamină; hipokaliemie; și hipomagneziemie. 1 6
Cât de frecvent este sindromul de realimentare?
Adevărata incidență a sindromului de realimentare este necunoscută - parțial din cauza lipsei unei definiții universal acceptate. Într-un studiu efectuat pe 10.197 de pacienți spitalizați, incidența hipofosfatemiei severe a fost de 0,43%, subnutriția fiind unul dintre cei mai puternici factori de risc. 7 Studiile au raportat o incidență de 100% a hipofosfatemiei la pacienții cărora li s-au administrat soluții de nutriție parenterală totală care nu conțin fosfor. Când se utilizează soluții care conțin fosfat, incidența poate scădea la 18%. 8
Mai multe studii prospective și retrospective de cohortă despre hiperalimentare în unitățile de terapie intensivă au documentat apariția sindromului de realimentare. 6 9 Într-un studiu prospectiv de cohortă bine conceput al unui grup eterogen de pacienți din unitățile de terapie intensivă, 34% dintre pacienți au prezentat hipofosfatemie la scurt timp după începerea hrănirii (medie (deviație standard) 1,9 (1,1) zile). 10 Multe rapoarte de cazuri au evidențiat natura potențial fatală a afecțiunii. 11 12 Cu toate acestea, adesea nu este recunoscut sau poate tratat în mod necorespunzător, în special în secțiile generale. 1 6
Cum se dezvoltă sindromul de realimentare?
Post prelungit
Factorul cauzal subiacent al sindromului de realimentare este modificările metabolice și hormonale cauzate de realimentarea rapidă, indiferent dacă este enterală sau parenterală. Rezultatul net al modificărilor metabolice și hormonale ale foametei timpurii este că organismul trece de la utilizarea carbohidraților la utilizarea grăsimilor și a proteinelor ca sursă principală de energie, iar rata metabolică bazală scade cu până la 20-25%. 13
În timpul postului prelungit, modificările hormonale și metabolice vizează prevenirea descompunerii proteinelor și a mușchilor. Mușchii și alte țesuturi scad utilizarea corpurilor cetonice și folosesc acizii grași ca sursă principală de energie. Acest lucru are ca rezultat o creștere a nivelului sanguin al corpurilor cetonice, stimulând creierul să treacă de la glucoză la corpurile cetonice ca sursă principală de energie. Ficatul își scade rata de gluconeogeneză, conservând astfel proteinele musculare. În perioada înfometării prelungite, mai multe minerale intracelulare se epuizează grav. Cu toate acestea, concentrațiile serice ale acestor minerale (inclusiv fosfat) pot rămâne normale. Acest lucru se datorează faptului că aceste minerale se află în principal în compartimentul intracelular, care se contractă în timpul foametei. În plus, există o reducere a excreției renale.
Realimentare
În timpul realimentării, glicemia duce la creșterea insulinei și la scăderea secreției de glucagon. Insulina stimulează sinteza glicogenului, a grăsimilor și a proteinelor. Acest proces necesită minerale precum fosfatul și magneziul și cofactori precum tiamina. Insulina stimulează absorbția potasiului în celule prin intermediul simporterului ATPaza sodiu-potasiu, care transportă și glucoza în celule. Magneziul și fosfatul sunt, de asemenea, preluați în celule. Apa urmează prin osmoză. Aceste procese duc la scăderea nivelului seric de fosfat, potasiu și magneziu, toate acestea fiind deja epuizate. Caracteristicile clinice ale sindromului de realimentare apar ca urmare a deficitelor funcționale ale acestor electroliți și a schimbării rapide a ratei metabolice bazale.
Ce electroliți și minerale sunt implicate în patogenie?
Fosfor
Fosforul este predominant un mineral intracelular. Este esențial pentru toate procesele intracelulare și pentru integritatea structurală a membranelor celulare. În plus, multe enzime și al doilea mesager sunt activate prin legarea fosfatului. Important este, de asemenea, necesar pentru stocarea energiei sub formă de adenozin trifosfat (ATP). Reglează afinitatea hemoglobinei pentru oxigen și astfel reglează livrarea de oxigen către țesuturi. De asemenea, este important în sistemul tampon acid acid-bazic renal.
În sindromul de realimentare, se produce epuizarea cronică a fosforului în întregul corp. De asemenea, creșterea insulinei determină o absorbție și o utilizare mult mai mare a fosfatului în celule. Aceste modificări duc la un deficit de fosfor intracelular și extracelular. În acest mediu, chiar și scăderi mici ale fosforului seric pot duce la o disfuncție pe scară largă a proceselor celulare care afectează aproape fiecare sistem fiziologic (vezi caseta A de pe bmj.com). 14
Potasiu
Potasiul, cationul intracelular major, este, de asemenea, epuizat în subnutriție. Din nou, concentrația serică poate rămâne normală. Odată cu trecerea la anabolism la reîncărcare, potasiul este preluat în celule pe măsură ce cresc în volum și număr și ca rezultat direct al secreției de insulină. Acest lucru duce la hipokaliemie severă. Acest lucru provoacă tulburări ale potențialului membranei electrochimice, rezultând, de exemplu, aritmii și stop cardiac.
Magneziu
Magneziul, un alt cation predominant intracelular, este un cofactor important în majoritatea sistemelor enzimatice, inclusiv fosforilarea oxidativă și producția de ATP. Este, de asemenea, necesar pentru integritatea structurală a ADN-ului, ARN-ului și ribozomilor. În plus, afectează potențialul membranei, iar deficiența poate duce la disfuncții cardiace și complicații neuromusculare. 18
Glucoză
Aportul de glucoză după o perioadă de foamete suprimă gluconeogeneza prin eliberarea de insulină. Administrarea excesivă poate duce, prin urmare, la hiperglicemie și la sechelele sale de diureză osmotică, deshidratare, acidoză metabolică și cetoacidoză. Excesul de glucoză duce, de asemenea, la lipogeneză (din nou ca urmare a stimulării insulinei), care poate provoca ficat gras, producție crescută de dioxid de carbon, hipercapnee și insuficiență respiratorie. 15
Deficitul de vitamine
Deși toate deficiențele de vitamine pot apărea la rate variabile cu aport inadecvat, tiamina are cea mai mare importanță în complicațiile alimentării. Tiamina este o coenzimă esențială în metabolismul carbohidraților. Deficiența sa are ca rezultat encefalopatia Wernicke (anomalii oculare, ataxie, stare confuzională, hipotermie, coma) sau sindromul Korsakoff (amnezie retrogradă și anterogradă, confabulație). 19
Sodiu, azot și fluid
Modificările metabolismului glucidic au un efect profund asupra echilibrului de sodiu și apă. Introducerea carbohidraților într-o dietă duce la o scădere rapidă a excreției renale de sodiu și apă. 20 Dacă se instituie apoi reîncărcarea de lichide pentru a menține o cantitate normală de urină, pacienții pot dezvolta rapid o supraîncărcare de lichid. Acest lucru poate duce la insuficiență cardiacă congestivă, edem pulmonar și aritmie cardiacă.
Cum poate fi prevenit sindromul de realimentare?
Identificarea pacienților cu risc ridicat este crucială (casetele 2 și 3). 3 4 Orice pacient cu aport alimentar neglijabil pentru mai mult de cinci zile are riscul de a dezvolta probleme de reîncărcare. Pacienții pot fi subnutriți ca urmare a aportului redus (de exemplu, din cauza disfagiei, anorexiei nervoase, depresiei, alcoolismului); absorbția redusă a nutriției (ca în, de exemplu, boala inflamatorie intestinală, boala celiacă); sau cereri metabolice crescute (de exemplu, în cancer, intervenții chirurgicale). Pacienții cu risc ridicat includ cei care au fost subnutriți cronic, în special cei care au și o rezerva fiziologică diminuată. Pacienții cu disfagie (de exemplu, ca urmare a unui accident vascular cerebral) pot prezenta un risc crescut.
Caseta 2 Pacienți cu risc crescut de sindrom de realimentare 1 3 4
Pacienți cu anorexie nervoasă
Pacienții cu alcoolism cronic
Pacienți vârstnici (comorbidități, rezerva fiziologică scăzută)
Pacienți cu diabet zaharat necontrolat (depleție de electroliți, diureză)
Pacienți cu malnutriție cronică:
-Post îndelungat sau dietă cu consum redus de energie
-Obezitate morbidă cu slăbire profundă
- Pacient cu stres ridicat, care nu s-a născut timp de 7 zile
-Sindromul malabsorptiv (cum ar fi boala inflamatorie a intestinului, pancreatita cronică, fibroza chistică, sindromul intestinului scurt)
Utilizatorii pe termen lung de antiacide (sărurile de magneziu și aluminiu leagă fosfatul)
Utilizatori pe termen lung de diuretice (pierdere de electroliți)
Caseta 3 Criterii din liniile directoare ale Institutului Național pentru Sănătate și Excelență Clinică pentru identificarea pacienților cu risc crescut de probleme de realimentare (recomandări de nivel D *) 3
Fie pacientul are una sau mai multe dintre următoarele:
Indicele de masă corporală (kg/m 2) 15% în ultimele trei până la șase luni
Aport nutritiv redus sau deloc timp de> 10 zile
Niveluri scăzute de potasiu, fosfat sau magneziu înainte de hrănire
Sau pacientul are două sau mai multe dintre următoarele:
Indicele masei corporale 10% în ultimele trei până la șase luni
Consum nutritiv redus sau deloc timp de> 5 zile
Antecedente de abuz de alcool sau droguri, inclusiv insulină, chimioterapie, antiacide sau diuretice
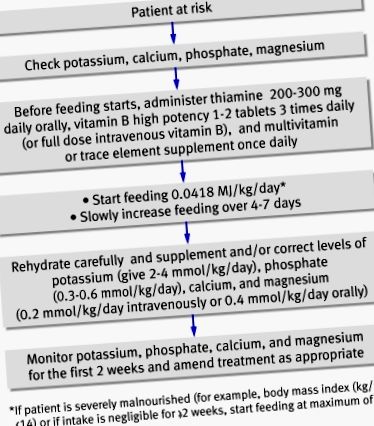
Figura din figură rezumă modul de prevenire și tratare a sindromului de realimentare. Pentru a asigura o prevenire adecvată, liniile directoare NICE recomandă o evaluare nutrițională amănunțită înainte de a începe alimentarea. 3 Schimbările recente de greutate în timp, nutriția, consumul de alcool și problemele sociale și psihologice ar trebui să fie constatate. Electroliții plasmatici (în special fosfat, sodiu, potasiu și magneziu) și glucoza trebuie măsurați la momentul inițial înainte de hrănire și orice deficiențe trebuie corectate în timpul hrănirii cu o monitorizare atentă. 3
Liniile directoare pentru management. Adaptat de la liniile directoare ale NICE 3 și ale Asociației Britanice de Nutriție Parenterală și Enterală 4
Liniile directoare NICE recomandă ca alimentarea să înceapă cu cel mult 50% din necesarul de energie la „pacienții care au mâncat puțin sau nimic timp de mai mult de 5 zile”. Rata poate fi apoi crescută dacă nu sunt detectate probleme de realimentare la monitorizarea clinică și biochimică (recomandarea de nivel D - vezi caseta 3).
Pentru pacienții cu risc crescut de a dezvolta sindromul de reîncărcare, reîncărcarea nutrițională a energiei ar trebui să înceapă încet (maximum 0,042 MJ/kg/24 ore) și trebuie adaptată fiecărui pacient. Apoi poate fi mărit pentru a satisface sau a depăși nevoile complete pe parcursul a patru până la șapte zile. La pacienții care sunt foarte subnutriți (indicele de masă corporală ≤14 sau un aport neglijabil timp de două săptămâni sau mai mult), liniile directoare NICE recomandă ca realimentarea să înceapă de la maximum 0,021 MJ/kg/24 ore, cu monitorizare cardiacă din cauza riscului a aritmiilor cardiace (recomandare nivel D). 3 Această specificație explicită a ratei de realimentare la pacienții grav subnutriți ar trebui să contribuie la evitarea complicațiilor care decurg din realimentarea rapidă și reprezintă o îmbunătățire a orientărilor anterioare. 4 Orientările NICE afirmă, de asemenea, că nu este necesară corectarea dezechilibrelor electrolitice și lichide înainte de hrănire și că acest lucru ar trebui făcut împreună cu hrănirea. Aceasta este o schimbare față de liniile directoare anterioare 4 și evită potențial prelungirea malnutriției și efectele acesteia asupra pacienților.
Toate liniile directoare recomandă ca suplimentarea cu vitamine să înceapă imediat, înainte și în primele 10 zile de realimentare. Volumul circulator ar trebui, de asemenea, restabilit. Suplimentele orale, enterale sau intravenoase de potasiu, fosfat, calciu și magneziu trebuie administrate, cu excepția cazului în care nivelurile sanguine sunt ridicate înainte de realimentare. Studiile de bună calitate privind nivelurile exacte de suplimentare lipsesc, totuși, și astfel nivelurile necesare ale acestor suplimente citate de NICE (figura (figura)) sunt doar recomandări de nivel D. 3
Nivelurile de electroliți trebuie măsurate o dată pe zi timp de o săptămână și de cel puțin trei ori în săptămâna următoare. De asemenea, electroliții urinari ar putea fi verificați pentru a ajuta la evaluarea pierderilor corporale și pentru a ghida înlocuirea.
Cum poate fi detectat și tratat sindromul de realimentare?
Sindromul de realimentare este detectat luând în considerare posibilitatea existenței sale și utilizând investigațiile biochimice simple descrise mai sus. Dacă sindromul este detectat, rata de hrănire ar trebui să fie încetinită și electroliții esențiali ar trebui să fie completați. Echipa de dietetică specializată a spitalului ar trebui să fie implicată.
Cea mai bună metodă pentru recompilarea electroliților nu a fost încă determinată. Hipofosfatemia, hipomagneziemia și hipokaliemia la pacienții spitalizați sunt tratați în mod ideal cu suplimente intravenoase (tabel), dar acest lucru nu este lipsit de riscuri. Un studiu prospectiv comparativ de cohortă a 27 de pacienți cu hipofosfatemie severă a arătat siguranța administrării 15-30 mmol fosfat pe parcursul a trei ore printr-un cateter venos central într-o unitate de terapie intensivă. 16 Cu toate acestea, cercetătorii au raportat necesitatea unor doze repetate la majoritatea pacienților. Terlevich și colab. Au raportat eficacitatea a 50 mmol fosfat perfuzat într-o venă periferică timp de 24 de ore la 30 de pacienți fără disfuncție renală preexistentă în secțiile generale. 17 Pot fi necesare perfuzii suplimentare și, prin urmare, este necesară o monitorizare atentă a nivelului sanguin. Este necesară precauție la pacienții cu insuficiență renală existentă, hipocalcemie (care se poate agrava) sau hipercalcemie (care poate duce la calcificare metastatică).
Recomandare pentru suplimentarea cu fosfat și magneziu 3 4 6 13
| Fosfat | |
| Cerința de întreținere | 0,3-0,6 mmol/kg/zi pe cale orală |
| Hipofosfatemie ușoară (0,6-0,85 mmol/l) | 0,3-0,6 mmol/kg/zi pe cale orală |
| Hipofosfatemie moderată (0,3-0,6 mmol/l) | 9 mmol perfuzat în vena periferică timp de 12 ore |
| Hipofosfatemie severă (2 | |
Domenii pentru cercetări viitoare
Formularea definițiilor consensuale și a rezultatelor pentru raportarea studiilor privind nutriția
Studii multicentrice mari concentrându-se pe probe de studiu omogene, bine definite
Studii de înaltă calitate pentru a identifica cele mai bune scheme de înlocuire și tratament pentru fosfat și alte minerale pentru sindromul de realimentare
Material suplimentar
Note
O cutie web suplimentară (caseta A) despre complicațiile sindromului de realimentare și mecanismele lor de bază se află pe bmj.com
Note
Mulțumim lui Chuka Nwokolo (Departamentul de Gastroenterologie, Spitalul Universitar din Coventry) pentru eforturile și comentariile sale în revizuirea acestui articol.
Contribuitori: HMM a planificat articolul, a efectuat căutările, a evaluat dovezile și a scris și revizuit manuscrisul; el este și garantul. JM a efectuat căutările, a evaluat dovezile și a ajutat la scrierea articolului. JT a efectuat căutările, a evaluat dovezile și a analizat manuscrisul.
Interese concurente: Niciuna declarată.
Proveniență și evaluare inter pares: comandat; extern evaluat de colegi.
* Recomandări derivate din dovezi de nivel scăzut - în principal studii de cohortă și studii de cazuri - și din opinia experților consensuali
Note de subsol
* Recomandări derivate din dovezi de nivel scăzut - în principal studii de cohortă și studii de cazuri - și din opinia experților consensuali
- Evaluarea nutrițională și intervenția pentru prevenirea și tratarea malnutriției pentru reducerea riscului de cădere
- Terapie hormonală cu sindrom metabolic pentru femei BioTE® Medical
- Sindromul ovarului polichistic (SOP) Obstetrică și ginecologie
- Sindromul ovarian polichistic (SOP) - Spitalele Universității Jefferson
- Excesul de greutate și componentele sindromului metabolic în studenții de îngrijire a diabetului