Subiecte
Abstract
Obiectiv:
Determinați incidența sindromului de realimentare, definită de prezența hipofosfatemiei la sugarii cu greutate foarte mică la naștere (VLBW) cu restricție de creștere intrauterină (IUGR) comparativ cu cei fără IUGR.
Design de studiu:
În acest studiu retrospectiv de cohortă, sugarii VLBW admiși pe o perioadă de 10 ani (271 IUGR și 1982 non-IUGR) au fost evaluați pentru anomalii electrolitice specifice în prima săptămână postnatală.
Rezultat:
Copiii cu IUGR au fost semnificativ mai predispuși la hipofosfatemie (41% față de 8,9%, risc relativ (interval de încredere 95%: 7,25 (5,45, 9,65)) și hipofosfatemie severă (11,4% față de 1%, 12,06 (6,82, 21,33)) în Incidența hipofosfatemiei a fost asociată în mod semnificativ cu prezența preeclampsiei materne la toți sugarii cu VLBW (probabilitatea de raportare (OR): 2,58 (1,96, 3,40)) la controlul greutății la naștere și a vârstei gestaționale.
Concluzie:
Sindromul de realimentare apare la sugarii VLBW cu IUGR și născuți de mame cu preeclampsie. La această populație este necesară monitorizarea atentă a electroliților, în special a fosforului.
Introducere
Restricția de creștere intrauterină (IUGR) sau restricția de creștere a fătului este definită ca o creștere care se abate de la modelul de creștere fetal așteptat. Este legat de impactul fiziologic semnificativ asupra fătului în creștere și este a doua cauză principală de morbiditate și mortalitate perinatală. Sugarii cu IUGR prezintă un risc mai mare de complicații neonatale și au fost asociați cu un risc crescut de boală mai târziu la vârsta adultă. 1 Insuficiența placentară duce la o stare de subnutriție cronică, care prezintă un risc semnificativ pentru făt.
Sindromul de realimentare este o constelație de dereglare a fluidelor și a electroliților care apare la inițierea nutriției enterale sau parenterale după o perioadă de malnutriție sau de foame. 2 În malnutriția cronică, depozitele de glucoză și glicogen sunt epuizate, urmată de o adaptare a metabolismului, unde energia este apoi derivată din lipoliză și producția de cetonă. După inițierea hrănirii, metabolismul glucozei are ca rezultat o utilizare crescută a fosfatului pentru producția de ATP. Această cerere crescută epuizează rezervele serice de fosfor și magneziu. 2 Hipofosfatemia este adesea însoțită de hipokaliemie de la schimbări intracelulare secundare creșterii insulinei, hiperglicemie secundară administrării excesive de glucoză într-un sistem adaptat acum metabolismului grăsimilor și deficiențe semnificative de vitamine, în special tiamină. 2 Tulburările fiziologice, dacă nu sunt tratate, pot duce la complicații care pun viața în pericol, inclusiv insuficiență cardiacă, aritmii, compromis respirator și neuromuscular. 3, 4 Acest fenomen a fost descris pe larg în anorexie, unitatea de terapie intensivă și populația adultă și pediatrică post-chirurgicală, dar până în prezent nu a fost raportată la populația neonatală. 5, 6
În populația neonatală, IUGR secundar insuficienței placentare și modificării livrării de oxigen, are ca rezultat o stare de subnutriție cronică, prelungită, care poate fi comparată cu cea a pacientului anorexic sau chirurgical critic. Se presupune că nou-născuții IUGR experimentează un sindrom similar de „reîncărcare” după inițierea sprijinului nutrițional după naștere. Intenția acestui studiu a fost de a evalua incidența discraziei electrolitice caracteristice la sugari cu IUGR față de non-IUGR cu greutate foarte mică la naștere (VLBW).
Metode
Am efectuat un studiu retrospectiv de cohortă pe baza informațiilor extrase dintr-o bază de date perinatală care conține> 1000 de puncte de date și fișe medicale pentru pacienți internați. Toți pacienții cu VLBW (7 Următoarele limite au fost utilizate pentru a defini discrazii electrolitice colectate - hipofosfatemie (fosfor -1), hipofosfatemie severă (fosfor -1), hipokaliemie (potasiu 3,0 mg dl -1), hipomagnezie (magneziu -1) și hiperglicemie (glucoză> 180 mg dl -1).
analize statistice
Acest studiu a fost realizat pentru a compara incidența discraziilor electrolitice între sugarii IUGR și non-IUGR VLBW. Analiza statistică a fost efectuată prin χ 2 test pentru variabile non-continue, Student’s t-test pentru variabile continue și risc relativ (RR). Valorile ordinale au fost comparate prin testul Kruskal-Wallis neparametric. Regresia logistică a fost efectuată pentru a evalua rezultatele clinice, controlând în același timp anumiți factori clinici cu rezultatele odds ratio (OR). O față-verso P-valoarea
Rezultate
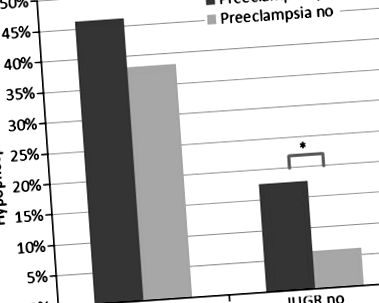
Un total de 2253 sugari VLBW (271 IUGR și 1982 non-IUGR) au fost admiși la Unitatea de terapie intensivă neonatală în primele 24 de ore postnatale din perioada de studiu și au fost incluși în analiză. Caracteristicile pacientului pot fi văzute în Tabelul 1. Grupurile au fost semnificativ diferite pentru vârsta gestațională mediană, greutatea la naștere, sex, scor Apgar de 5 min și statusul SGA. În mod semnificativ, mai mulți pacienți cu IUGR s-au născut și la mame cu preeclampsie. Morbiditatea și mortalitatea generală în prima săptămână postnatală nu au diferit între grupuri.
Așa cum se arată în Tabelul 2, incidența hipofosfatemiei și a hipofosfatemiei severe a fost semnificativ mai mare la pacienții cu IUGR. Combinația de hipofosfatemie și hipokaliemie, precum și combinația de hipofosfatemie, hipokaliemie și hiperglicemie au fost, de asemenea, semnificativ mai mari în grupul IUGR. În plus, diagnosticul de hipomagnezemie singur și cu alte discrazii a fost semnificativ mai probabil la subiecții cu IUGR.
Datorită diferențelor dintre vârsta gestațională medie și nașterea în greutate între grupuri, analiza regresiei logistice a fost efectuată controlând vârsta gestațională și nașterea în greutate. În aceste analize, asocierile dintre IUGR și hipofosfatemie și IUGR și hipofosfatemia severă au rămas semnificative (OR: 6,25; interval de încredere 95% (IC): 4,31, 9,08; P figura 1
Datorită modificărilor semnificative ale metodelor de hrănire parenterală și enterală care au avut loc pe parcursul perioadei de 10 ani, datele au fost analizate cu un model de regresie logistică care controlează pentru perioada de timp. Perioada de timp 2 (2006-2010) a fost semnificativ asociată cu un risc crescut de hipofosfatemie (OR: 3,13; IC 95%: 2,33, 4,21; P ⩾ 3 zile în comparație cu cei fără hipofosfatemie (P
Discuţie
Într-o cohortă de 2253 sugari VLBW, IUGR a fost asociat cu hipofosfatemie, hipokaliemie, hiperglicemie și hipomagnezemie, care sunt markeri de laborator ai sindromului de realimentare. Aceste asociații cu statutul IUGR susțin ipoteza unui sindrom de realimentare la această populație. Manifestările clinice ale sindromului de realimentare au fost descrise inițial de Keys și Brozek în anii 1940 în timpul experimentelor intenționate ale efectelor înfometării 8 și de către Schnitker, când prizonierii de război subnutriți au murit în urma reluării alimentației regulate. 9 Deși a fost observat clinic de ani de zile la pacienții cu subnutriție cronică, acesta nu a fost raportat oficial și denumit „sindrom de reîncărcare” până în 1981. 10 Singurul studiu suplimentar care leagă hipofosfatemia de restricția de creștere a constatat că purceii IUGR hrăniți cu proteine bogate în proteine au avut o creștere slabă și hipotonie, cu hipofosfatemie și hipokaliemie asociate. 11 Acest studiu este prima dovadă clinică care susține incidența sindromului de realimentare la populația neonatală și are implicații importante pentru identificarea și gestionarea acestor sugari.
Sindromul de alimentare și discrasiile electrolitice asociate necesită inițierea unei nutriții enterale sau parenterale. În acest studiu, un risc semnificativ crescut de hipofosfatemie și hipofosfatemie severă la pacienții cu IUGR a fost găsit în perioada de timp 2006–2010, după multe modificări majore în nutriția enterală și parenterală la această populație. Combinația nutriției parenterale anterioare cu livrarea crescută de proteine, creșterea concentrației de dextroză datorită plasării mai timpurii a liniei centrale și inițierea timpurie a nutriției enterale fără modificarea managementului parenteral al electroliților poate contribui la riscul crescut de discrazii electrolitice la această populație cu risc ridicat.
Concluzii
Hipofosfatemia prezintă un risc semnificativ pentru nou-născuții IUGR VLBW. Apariția sa, pe lângă hipokaliemia, hipomagneziemia și hiperglicemia asociate la sugarii IUGR VLBW este în concordanță cu sindromul de realimentare. Pe baza rezultatelor acestui studiu, monitorizarea atentă a electroliților, în special a fosforului, este justificată după inițierea nutriției parenterale sau enterale la această populație de pacienți. Au fost necesare studii prospective suplimentare care să evalueze tendințele nivelurilor de fosfor în prima săptămână postnatală de viață la nou-născuții IUGR VLBW pentru a identifica mai bine acei pacienți cu cel mai mare risc pentru sindromul de realimentare. Modificările în administrarea nutriției parenterale, inclusiv administrarea anterioară a fosforului și potasiului mai ridicate, pot scădea incidența anomaliilor electrolitice și pot îmbunătăți rezultatele clinice, în primul rând necesitatea ventilației mecanice.
Referințe
Barker DJ. Originile dezvoltării bolii adulte. J Am Coll Nutr 2004; 23: 588С - 595SS.
Boateng AA, Sriram K, Meguid MM, Crook M. Sindromul refeeding: considerații de tratament bazate pe analiza colectivă a rapoartelor de caz din literatură. Nutriție 2010; 26: 156–167.
Skipper A. Sindromul de realimentare sau hipofosfatemia de realimentare: o revizuire sistematică a cazurilor. Nutr Clin Pract 2012; 27: 34–40.
Patel U, Sriram K. Insuficiență respiratorie acută datorată sindromului de realimentare și hipofosfatemiei induse de nutriția enterală hipocalorică. Nutriție 2009; 25: 364–367.
Byrnes MC, Stangenes J. Alimentarea în UCI: o problemă pentru adulți și copii. Curr Opin Clin Nutr Metab Care 2011; 14: 186–192.
Dunn RL, Stettler N, Mascarenhas MR. Sindromul de realimentare la pacienții pediatrici spitalizați. Nutr Clin Pract 2003; 18: 327–332.
Fenton TR. O nouă diagramă de creștere pentru prematuri: diagrama lui Babson și Benda actualizată cu date recente și un nou format. BMC Pediatr 2003; 3: 13.
Keys AB, Brozek J, Henschel A . Biologia foametei umane. University of Minnesota Press: Minneapolis, 1950.
Schnitker MA, Mattman PE, Bliss TL. Un studiu clinic al malnutriției la prizonierii de război japonezi. Ann Intern Med 1951; 35: 69–96.
Weinsier RL, Krumdieck CL. Moartea rezultată din alimentația parenterală totală zeloasă: sindromul de reîncărcare revizuit. Sunt J Clin Nutr 1981; 34: 393-399.
Jamin A, D'Inca R, Le Floc'h N, Kuster A, Orsonneau JL, Darmaun D și colab. Efectele fatale ale unei diete neonatale bogate în proteine la purceii cu greutate redusă la naștere, utilizate ca model de restricție de creștere intrauterină. Neonatologie 2010; 97: 321-328.
Vignaud M, Constantin JM, Ruivard M, Villemeyre-Plane M, Futier E, Bazin JE și colab. Sindromul de realimentare influențează rezultatul pacienților cu anorexie nervoasă din unitatea de terapie intensivă: un studiu observațional. Crit Care 2010; 14: R172.
Oud L. Insuficiență respiratorie hipoxică tranzitorie la un pacient cu hipofosfatemie severă. Cu Sci Monit 2009; 15: CS49 - CS53.
Aubier M, Murciano D, Lecocguic Y, Viires N, Jacquens Y, Squara P și colab. Efectul hipofosfatemiei asupra contractilității diafragmatice la pacienții cu insuficiență respiratorie acută. N Engl J Med 1985; 313: 420-424.
Hayek ME, Eisenberg PG. Hipofosfatemie severă după instituirea hrănirilor enterale. Arch Surg 1989; 124: 1325–1328.
Hansen AR, Barnes CM, Folkman J, McElrath TF. Preeclampsia maternă prezice dezvoltarea displaziei bronhopulmonare. J Pediatr 2010; 156: 532–536.
Bose C, Van Marter LJ, Laughon M, O'Shea TM, Allred EN, Karna P și colab. Restricția creșterii fetale și boala pulmonară cronică la sugarii născuți înainte de a 28-a săptămână de gestație. Pediatrie 2009; 124: e450 - e458.
Reiss I, Landmann E, Heckmann M, Misselwitz B, Gortner L. Riscul crescut de displazie bronhopulmonară și mortalitatea crescută la sugarii foarte prematuri fiind mici pentru vârsta gestațională. Arch Gynecol Obstet 2003; 269: 40-44.
Lal MK, Manktelow BN, Draper ES, Field DJ. Boala pulmonară cronică de prematuritate și întârzierea creșterii intrauterine: un studiu bazat pe populație. Pediatrie 2003; 111: 483–487.
Gleason CA, Devaskar SU, Avery ME . Bolile nou-născutului de la Avery. Ediția a IX-a. Elsevier/Saunders: Philadelphia, PA, 2012.
Romo A, Carceller R, Tobias J. Întârzierea creșterii intrauterine (IUGR): epidemiologie și etiologie. Pediatru Endocrinol Rev 2009; 6 (Supliment 3): 332–336.
Figueras F, Gardosi J. Restricția creșterii intrauterine: noi concepte în supravegherea prenatală, diagnostic și management. Sunt J Obstet Gynecol 2011; 204: 288–300.
Lackman F, Capewell V, Gagnon R, Richardson B. Valorile oxigenului din cordonul ombilical fetal și raportul dintre greutatea nașterii și placenta în raport cu mărimea la naștere. Sunt J Obstet Gynecol 2001; 185: 674-682.
Informatia autorului
Afilieri
Divizia de Neonatologie, Departamentul de Pediatrie, Spitalul de Copii al Universității Medicale din Carolina de Sud, Charleston, SC, SUA
J R Ross, C Finch, M Ebeling și S N Taylor
Puteți căuta acest autor și în PubMed Google Scholar
Puteți căuta acest autor și în PubMed Google Scholar
Puteți căuta acest autor și în PubMed Google Scholar
Puteți căuta acest autor și în PubMed Google Scholar
autorul corespunzator
Declarații de etică
Interese concurente
Autorii nu declară niciun conflict de interese.
Informatii suplimentare
Contribuțiile autorului
Dr. Julie Ross: a conceptualizat și proiectat studiul, a elaborat manuscrisul inițial și a aprobat manuscrisul final așa cum a fost prezentat. Dna Carolyn Finch: a asistat la proiectarea studiului, a revizuit și revizuit manuscrisul și a aprobat manuscrisul final așa cum a fost prezentat. Dna Myla Ebeling: a contribuit la achiziționarea și analiza statistică a datelor și a aprobat manuscrisul final așa cum a fost prezentat. Dr. Sarah Taylor: a îndrumat-o pe Julie Ross în concepția studiului, a supravegheat colectarea și interpretarea datelor, a analizat critic manuscrisul și a aprobat manuscrisul final, așa cum a fost prezentat.
Drepturi și permisiuni
Despre acest articol
Citați acest articol
Ross, J., Finch, C., Ebeling, M. și colab. Sindromul de realimentare la nou-născuții cu creștere intrauterină cu greutate foarte mică la naștere. J Perinatol 33, 717–720 (2013). https://doi.org/10.1038/jp.2013.28
Primit: 21 august 2012
Revizuit: 03 februarie 2013
Acceptat: 15 februarie 2013
Publicat: 28 martie 2013
Data emiterii: septembrie 2013
Cuvinte cheie
- hipofosfatemie
- întârzierea creșterii intrauterine
- întârzierea creșterii fetale
- sugar prematur
Lecturi suplimentare
Hipofosfatemia ca un marker precoce al bolii osoase metabolice la sugari extrem de mici cu greutate la naștere după expunere prelungită la nutriție parenterală
- Yin - Ling Tan
- , Po-Nien Tsao
- , Hung - Chieh Chou
- , Ting - Un Yen
- & Chien - Yi Chen
Journal of Parenteral and Enteral Nutrition (2020)
Incidența sindromului de realimentare la copiii care nu reușesc să prospere
- Megan E. Coe
- , Lucinda Castellano
- , Megan Elliott
- , Joshua Reyes
- , Joanne Mendoza
- , Debbie Cheney
- , Tiffany Gardner
- , Jared P. Austin
- & Clifton C. Lee
Spital Pediatrie (2020)
Factori asociați cu nivelurile precoce de fosfat la sugarii prematuri
- Daniel Yakubovich
- , Tzipi Strauss
- , Dror Ohana
- , Camelia Taran
- , Ori Snapiri
- , Dalia Limor Karol
- , Orna Starez- Chaham
- , Briggite Kochavi
- , Abraham Tsur
- & Iris Morag
Jurnalul European de Pediatrie (2020)
Sindromul de hrănire neonatală și rezultatul clinic la copiii cu greutate extrem de redusă: naștere - analiza cohortei secundare din studiul ProVIDe
- Barbara E. Cormack
- , Yannan Jiang
- , Jane E. Harding
- , Caroline A. Crowther
- & Frank H. Bloomfield
Journal of Parenteral and Enteral Nutrition (2020)
Revizuirea compoziției de nutrienți din lapte umană
- Amy Gates
- , Terri Marin
- , Gianluca De Leo
- & Brian K. Stansfield
Nutriția în practica clinică (2020)
- Sindromul de realimentare este o complicație importantă după operația de obezitate - FullText - Fapte de obezitate
- Nivelurile plasmatice de L-carnitină la pacienții cu sindrom de ovar polichistic obezi și non-obezi Journal of
- Studiu prospectiv al dietei și al declinului funcției pulmonare într - o populație generală American Journal of
- Clasificarea obezității și a grăsimii corporale în sindromul metabolic Impact asupra riscului cardiometabolic
- Efectele protectoare ale estrogenului asupra dezvoltării specifice genului a hipertensiunii induse de dietă Journal