Rajiv Singla
1 Departamentul de endocrinologie, Centrul de supraspecialitate Kalpavriksh, Delhi
Mithun Murthy
2 Warrington și Halton NHS Foundation Trust Spitalul Warrington, Warrington
Sweta Singla
3 Departamentul de Neurologie, Centrul de Superspecialitate Kalpavriksh, Delhi
Yashdeep Gupta
4 Departamentul de endocrinologie, Institutul de Științe Medicale All India, Delhi
Abstract
Obezitatea a fost numită mama tuturor bolilor și, istoric, a fost puternic legată de diabet. Cu toate acestea, există încă unele paradoxuri care există în epidemiologia diabetului și obezitatea și nu a fost propusă nicio ipoteză unificatoare pentru a explica aceste fenomene paradoxale. În ciuda prevalenței tot mai mari atât a obezității, cât și a diabetului, există relații diferențiale între diabet și gradul de obezitate în diferite grupuri etnice. În plus, persoanele cu un indice de masă corporală mai mare s-au dovedit a avea un avantaj de supraviețuire îmbunătățit în ceea ce privește complicațiile cronice ale diabetului, în special complicațiile cardiovasculare. Această recenzie narativă încearcă să explice aceste relații paradoxale și complexe cu o singură teorie unificatoare. Propunem că adipocitele sunt de fapt prieteni ai corpului uman pentru a preveni apariția diabetului și, de asemenea, pentru a ajuta la atenuarea complicațiilor diabetului. Țesutul adipos acționează de fapt ca un rezervor de acizi grași liberi, responsabil de rezistența la insulină și previne revărsarea lor în țesuturile sensibile la insulină și, prin urmare, teoria prietenoasă a grăsimilor.
Asocierea generală dintre obezitate și diabetul de tip 2 este atât de liniară și puternică încât s-a presupus în mod tradițional o relație de cauzalitate între cele două. 1 Cu toate acestea, există câteva întrebări, care încă nu pot fi răspuns. 2 Asocierea complicațiilor diabetice cu obezitatea a arătat în mod constant rezultate paradoxale. 3.4 La persoanele cu diabet cu un indice de masă corporală (IMC) mai mare până la clasa 1 (IMC 2), obezitatea pare să aibă un efect protector. 5 Nu există nicio explicație satisfăcătoare pentru acest fenomen de epidemiologie inversă. Scopul acestei revizuiri este de a încerca să genereze o ipoteză unificatoare care să explice acest fenomen și alte fenomene paradoxale și, în același timp, să aprecieze critic relația complexă dintre diabet și obezitate.
Date epidemiologice
Obezitatea și diabetul
Creșterea greutății corporale a fost corelată pozitiv cu riscul crescut de diabet. În datele de la NHANES 3, sa demonstrat că creșterea IMC crește riscul de diabet în mod liniar. 6 În mod similar, în Marea Britanie, 90% dintre persoanele care suferă de diabet zaharat de tip 2 sunt fie obezi, fie supraponderali. 1 În acest studiu, obezitatea a conferit un risc de cinci ori mai mare de a dezvolta diabet în comparație cu cei cu o greutate normală. 1 S-a arătat, totuși, că doar 12,4% din totalul persoanelor obeze ar dezvolta în cele din urmă diabet. Prin urmare, se pare că, obezitatea, singură, nu este suficientă pentru a provoca diabet zaharat de tip 2.
Datele din Asia de Sud-Est arată, de asemenea, că persoanele cu obezitate sunt mai predispuse să dezvolte diabet în comparație cu o greutate corporală sănătoasă, chiar dacă asiaticii din sud-est au o prevalență mai mică a obezității (conform criteriilor IMC), atât în populația generală, cât și în rândul persoanelor cu diabet zaharat. 7.8 Cu toate acestea, se demonstrează că această populație are rezistență mai mare la insulină și toleranță la glucoză afectată chiar și la IMC mai mici. 8,9,10 Acest paradox a fost explicat prin demonstrarea mai multor grăsimi viscerale în acest grup. 11,12 Acest concept a fost deja contestat de alte studii, care demonstrează că grăsimea subcutanată a corpului superior este contribuitorul predominant la fondul sistemic de acizi grași liberi și că țesutul adipos visceral joacă un rol relativ minor în tot procesul. 13-16 Cu toate acestea, în ciuda rezultatelor contradictorii ale acestor studii, literatura din toate regiunile lumii prezintă asociații semnificative între prevalența obezității și diabetul. Prin urmare, o relație cauzală a fost asumată în mod natural.
Complicațiile obezității și diabetului
În cea mai mare meta-analiză de până acum pe acest subiect, au fost evaluate 16 studii de cohortă asupra mortalității prin toate cauzele (n = 445.125) și două studii privind mortalitatea cardiovasculară (n = 92.841) la persoanele cu diabet zaharat. 5 A fost observată o asociere neliniară între IMC și mortalitatea de toate cauzele la pacienții cu diabet zaharat de tip 2, cu cea mai mică mortalitate globală raportată la un interval IMC de 28-30 kg/m 2. Fiecare creștere de 5 kg/m 2 a IMC a fost semnificativ asociată cu o scădere a mortalității din toate cauzele (HR = 0,99, interval de încredere 95% [IC] = 0,97-1,00, p = 0,04) .5 Cea mai mică mortalitate cardiovasculară a fost raportată la intervalul IMC de 29-31 kg/m 2 la persoanele cu diabet zaharat. 5 În lumina literaturii de mai sus, este dificil de negat acest paradox al obezității în diabet, care pare să confere un avantaj de supraviețuire.
Considerații fiziopatologice actuale
Credința actuală în comunitatea științifică este că obezitatea induce rezistența la insulină și, prin urmare, este legată de apariția diabetului. Dar, dezvoltarea ulterioară a cronicității cu diabet zaharat, pare să ducă la aceeași adipozitate care devine protectoare (paradoxul obezității). 19 Cu toate acestea, până în prezent, nu a existat nicio explicație satisfăcătoare a motivului pentru care un IMC mai mare protejează împotriva mortalității cauzate de toate cauzele în cazul diabetului zaharat și încă trebuie să descoperim când și cum se schimbă relația dintre obezitate și diabet, de la una care este aparent cauzativă la una care pare a fi protectoare. Un alt factor care trebuie luat în considerare este că nu toți pacienții obezi continuă să dezvolte diabet. 1 Provocarea acestui concept este importantă pentru viitorul medicamentului împotriva diabetului, deoarece asistăm deja la promovarea medicamentelor/procedurilor de slăbire ca terapii anti-diabet. Mai mult, pe măsură ce ratele de obezitate la nivel mondial cresc, calcularea relației exacte dintre greutate și diabet este extrem de importantă pentru a individualiza calculul riscului, precum și intervențiile preventive și terapeutice.
Ipoteze uniforme
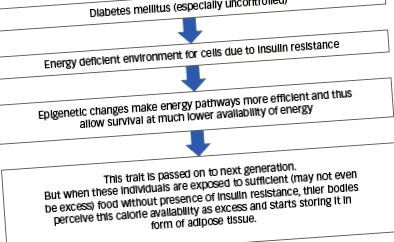
Corpul uman folosește glucoza ca sursă primară de energie. Cu toate acestea, glucoza nu este adecvată ca stocare a energiei pe termen lung sau transport de energie între organe. Acizii grași liberi sunt molecule cu densitate energetică și par a fi ideale în acest scop, întrucât sunt o modalitate eficientă de a transfera energie între diferite organe. În prezența unor molecule de energie excesive, ficatul stochează o cantitate limitată de exces de calorii sub formă de glicogen. Restul energiei în exces, fie sub formă de glucoză, fie de acizi grași liberi, este transformat în trigliceride. O mică parte din aceste trigliceride este stocată intra-hepatic în hepatocite, unde o majoritate mai mare este transportată în formă de chilomicroni. Din circulație, acestea sunt captate în țesutul adipos de lipaza hormonală (vezi Figura 2). Țesutul adipos este singurul țesut în care acizii grași liberi pot fi depozitați în siguranță pentru o lungă perioadă de timp. 23,24 Acizii grași liberi, în interiorul adipocitelor din țesuturile periferice sensibile la insulină, induc rezistența la insulină prin diferite mecanisme.
Inițial, s-a crezut că acizii grași liberi afectează utilizarea glucozei în țesuturi prin acumularea de acetil coenzima A (acetil-CoA), care la rândul său inhibă activitatea piruvat dehidrogenazei și a fosfofructokinazei. 25 Cu toate acestea, s-a demonstrat că defectul primar constă, de fapt, în absorbția glucozei și nu în oxidarea glucozei. 26 Mecanismele moleculare implicate în acest fenomen de translocație a transportorului glucozei de tip 4 (GLUT-4) afectat la membrana plasmatică a celulelor sensibile la insulină au fost bine delimitate. Aceste mecanisme au fost discutate în detaliu în altă parte. 16,24,26,27
Ca răspuns la supraalimentarea cronică, acizii grași liberi sunt extrși activ din circulație și depuși în adipocite sub formă de trigliceride, sub influența insulinei. Cu toate acestea, acești acizi grași liberi nu induc inițial rezistența la insulină în țesutul adipos, deoarece sunt transformați rapid în trigliceride neutre. Pe măsură ce tot mai multe trigliceride sunt stocate, adipocitele suferă hipertrofie urmată de hiperplazie. Prin urmare, în timp ce adipocitele joacă un rol important prin extragerea acizilor grași liberi din circulație și prin prevenirea expunerii țesuturilor sensibile la insulină, atunci când capacitatea de a stoca trigliceridele este saturată în adipocite, acizii grași liberi din circulație pot și vor induce rezistența la insulină în țesuturile sensibile la insulină. 27,28 Prin urmare, presupunem că câștigul țesutului adipos este un mecanism activ de protecție pentru a întârzia dezvoltarea rezistenței la insulină ca răspuns la supraalimentarea cronică.
Anumite adipokine s-au dovedit a afecta direct rezistența la insulină. De asemenea, s-a demonstrat că adipocitele mai mari prezintă citokine proinflamatorii mai mari, ischemie relativă, secreție mai mică de adiponectină și niveluri mai ridicate de rezistină. 32 Cu toate acestea, care dintre acestea este un fenomen primar este încă în curs de dezbatere. Între timp, pe măsură ce rezistența la insulină crește în țesutul adipos, potențialul lipogen al adipocitelor devine, de asemenea, limitat, iar lipoliza este favorizată în raport cu lipogeneza din ce în ce mai mult. Prin urmare, acizii grași liberi sunt eliberați în circulație, stabilind astfel un ciclu vicios. 28
Într-un studiu recent din Scoția și Anglia, s-a dovedit că intervenția dietetică care vizează pierderea în greutate a oamenilor și evaluarea impactului acesteia asupra „inversării” diabetului este foarte eficientă. 28.33 Remisiunea diabetului în acest studiu a fost definită ca fiind recrutate hemoglobina glicată (HbA1c) 2. Participanții au primit aproximativ 850 Kcal/zi sub formă de înlocuitori de masă pentru a începe, iar dieta normală a fost introdusă ulterior într-o manieră treptată. La sfârșitul unui an de intervenție, 46% dintre persoanele care au obținut remisie au fost puternic corelate cu pierderea în greutate. O pierdere de 15 kg sau mai mult a dus la remisie la 86% dintre oameni. 33 Acest studiu este un pas semnificativ către explicarea faptului că disponibilitatea excesivă a energiei este un factor cauzal al apariției diabetului și restricționarea caloriilor ar putea să-l inverseze. De asemenea, faptul că oamenii trebuiau să aibă calorii mult mai mici susține teoria „karmei energiei transgeneraționale”.
Clasificarea obezității în obezitate metabolică sănătoasă și obezitate metabolică nesănătoasă poate fi explicată și prin această ipoteză. O persoană cu un IMC mai mare ar fi în continuare sănătos din punct de vedere metabolic până când adipocitele sunt capabile să stocheze excesul de acizi grași liberi. Când capacitatea adipocitelor de a stoca acizii grași liberi este copleșită, apar anomalii metabolice. Deoarece capacitatea de stocare a grăsimilor este diferită pentru fiecare individ, aceasta nu se limitează la limitele IMC.
Țesutul adipos nu numai că extrage acidul gras nociv din circulație, dar este asociat și cu secreția receptorilor factori alfa de necroză tumorală solubilă (TNFa) în circulație care leagă apoi TNFa excesiv prezent în circulație, produs ca urmare a oricărei boli cronice, inclusiv a diabetului. 4 De asemenea, sa propus o concentrație crescută de lipoproteine în obezitate pentru a lega și a elimina endotoxinele din circulație. 34 Aceste explicații, printre altele, s-au sugerat că sunt responsabile pentru supraviețuirea crescută a persoanelor cu diabet cronic ca urmare a diabetului în sine sau independent în asociere cu alte boli cronice, cum ar fi boala coronariană, accidentul vascular cerebral, boala renală cronică, cronica boli pulmonare obstructive și infecții.4, 34-36
Disfuncția celulelor beta a fost, de asemenea, propusă ca o condiție prealabilă pentru dezvoltarea diabetului, deoarece nu toți oamenii cu obezitate dezvoltă în cele din urmă diabet. 37 Masa celulelor beta este mai mare la persoanele obeze cu diabet în comparație cu persoanele cu diabet zaharat cu greutate normală.8 Deoarece atât persoanele obeze, cât și cele slabe cu diabet zaharat au rezistență la insulină, o masă de celule beta diferite din aceste două grupuri nu poate fi atribuită direct rezistenței la insulină. Alte molecule de semnalizare pot media această expansiune a celulelor beta. Semnalizarea receptorilor cuplați la proteina G, precum și secreția crescută a factorului de creștere a hepatocitelor, au fost propuse ca legături potențiale, printre altele. 38
Concluzie
Expansiunea țesutului adipos este un fenomen activ la debutul diabetului, dar pare să confere protecție împotriva dezvoltării complicațiilor diabetice pe măsură ce boala începe să devină cronică. Cerința redusă de energie pentru supraviețuirea celulelor poate fi punctul de plecare într-un ciclu auto-perpetuant de prevalență crescândă a obezității și diabetului. În prezența excesului de alimente cronice, corpul uman încearcă să stocheze acizi grași liberi nocivi într-o formă neutră (trigliceride) în țesutul adipos.
O capacitate diferențiată de a stoca cantități de acizi grași liberi poate fi responsabilă pentru diferențele etnice și individuale în relația dintre adipozitate și diabet. Creșterea cantității de grăsime stocată în adipocite le modifică metabolismul și homeostazia energetică. Mai puțini acizi grași liberi sunt eliminați din circulație și mai mulți acizi grași liberi sunt eliberați în circulație din țesutul adipos, deoarece capacitatea sa de a stoca trigliceridele este saturată. Citokinele pro-inflamatorii, hipoxia relativă, secreția mai mică de adiponectină și creșterea rezistenței la insulină în țesutul adipos pot fi responsabile de o schimbare lipolitică a țesutului adipos. Mai mult, obezitatea a fost puternic asociată cu extinderea masei de celule beta la rozătoare, precum și cu studii la om. 39–43 Alte mecanisme propuse pentru a explica supraviețuirea crescută la persoanele cu IMC mai mare și complicații cronice ale diabetului includ secreția crescută a receptorilor solubili TNFa și a lipoproteinelor din țesutul adipos. Prin urmare, această ipoteză oferă o explicație globală și eficientă pentru paradoxele remarcate ale epidemiologiei diabetului și ale obezității.
Declarație de finanțare
A sustine: Nu s-a primit nicio finanțare în publicarea acestui articol.
- Eficacitatea programelor de prevenire a diabetului și obezității la nivelul întregii populații O privire de ansamblu asupra sistematică
- Diabet, obezitate și disfuncție erectilă - ScienceDirect
- Boala Coronavirus 2019 neagă paradoxul obezității în sindromul de detresă respiratorie acută
- Interacțiuni genetice și de mediu în obezitate și diabet de tip 2 - ScienceDirect
- Terapia genică reduce obezitatea și inversează diabetul de tip 2 la șoareci