M. Riegler
1 Reflux Medical Viena, Viena, Austria
I. Hristos
2 Serviciul GI-superior, CCC-GET, Clinica Universitară de Chirurgie, Spitalul General din Viena - Universitatea de Medicină din Viena, Viena, Austria
R. Asari
2 Serviciul GI-superior, CCC-GET, Clinica Universitară de Chirurgie, Spitalul General din Viena - Universitatea de Medicină din Viena, Viena, Austria
E. Rieder
2 Serviciul GI-superior, CCC-GET, Clinica Universitară de Chirurgie, Spitalul General din Viena - Universitatea de Medicină din Viena, Viena, Austria
S. F. Schoppmann
2 Serviciul GI superior, CCC-GET, Clinica Universitară de Chirurgie, Spitalul General din Viena - Universitatea de Medicină din Viena, Viena, Austria
rezumat
Introducere
Esofagul Barrett (BE) reprezintă morfologia premalignă a bolii de reflux gastroesofagian (GERD). Dovezile indică o corelație pozitivă între GERD vs. obezitate și consum crescut de zahăr.
Metode
Aici am analizat datele publicate recent (2006-2017) cu privire la rolul aportului de zahăr din dietă pentru dezvoltarea BE (anul principal de interes 2017).
Rezultate
Investigațiile recente au descoperit o asociere pozitivă între obezitate, raportul taliei șoldului și aportul de zahăr din dietă și esofagul Barrett.
Concluzie
Aportul de zahăr se asociază pozitiv cu BE. O dietă săracă în carbohidrați ar trebui recomandată persoanelor cu BE și GERD.
Introducere
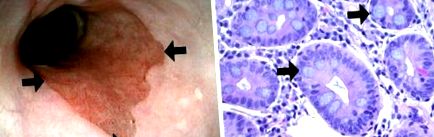
Boala de reflux gastroesofagian (GERD) afectează 20-30% din populație [1-3]. În plus față de simptome (arsuri la stomac, regurgitație, respirație șuierătoare, astm etc.) [1-3], GERD poate fi complicată de esofagul Barrett (BE) [5-7]. Prezențele celulei calice dovedite de biopsie care conțin metaplazie intestinală (IM) în esofagul colinar căptușit (CLE) definește BE ([1, 4, 5]; Fig. 1). Ca răspuns tisular indus de reflux, BE prezintă un risc crescut de dezvoltare a adenocarcinomului esofagian (riscul anual variază de la 0,12-0,7%, în medie 0,5%) [7]. Opțiuni noi de tratament contribuie la conceperea unor strategii eficiente de prevenire a cancerului, inclusiv ablația prin radiofrecvență a BE și chirurgia anti-reflux [4-6].
Imagine endoscopică integrată a joncțiunii esofagogastrice (A). Rețineți prezența esofagului liniar coloanei vizibile endoscopic (săgeți). Biopsiile obținute din joncțiune conțineau esofag căptușit cu coloane cu celule calice (săgeată), semnul distinctiv pentru esofagul Barrett (b). A Tehnologie de endoscopie Storz; b Pata H&E; prin amabilitatea prof. dr. Fritz Wrba, Viena
Dovezi recente evidențiază asocierea GERD și BE cu obezitatea și dieta, i. e., consumul de zahăr [8-12]. Prin urmare, această lucrare își propune să analizeze datele recente privind rolul aportului de zahăr pentru dezvoltarea BE.
Metode
Am analizat datele publicate recent (2006-2017) privind asocierea dintre esofagul Barrett (BE) și aportul de zahăr din dietă, utilizând PubMed (accentul principal al analizelor: anul 2017). Statisticile nu au fost aplicate.
Rezultate
Căutarea noastră a evaluat o analiză de testare a corelației dintre stilul de viață (nutriție) și esofagul Barrett (BE). Studiul lui Li și colab. [13] a inclus două studii de caz-control bazate pe comunitate din SUA: studiul Washingtonului asupra bolii de reflux (1997-2000) [11] și epidemiologia din California de Nord și studiul incidenței BE (2000-2005) [10] . Li și colab. [13] a reunit datele celor două studii și a testat efectul consumului de zahăr asupra riscului de dezvoltare a BE.
Analiza combinată a comparat consumul de alimente și băuturi cu conținut de carbohidrați de 472 BE-pozitiv vs. 492 controale BE-negative (rezidenți BE-negativi potriviti aleatoriu în baza de date) [13]. Diagnosticul BE a necesitat histopatologia biopsiilor esofagiene care conțin metaplazie intestinală (IM) -esofag cu coloane pozitive (CLE). Obiceiurile alimentare și consumul de carbohidrați au fost evaluate utilizând un chestionar validat al frecvenței alimentelor și un catalog detaliat cu spectru complet de douăsprezece măsuri pentru aportul de zahăr/amidon, inclusiv componente de zahăr (glucoză liberă, fructoză, zaharoză), zahăr adăugat, zahăr total, amidon, îndulcitori, artificiale zaharuri, încărcătură glicemică, nutriție cu alimente îndulcite și băuturi. Aportul de zahăr a fost astfel calculat și dat în g/zi pentru anul anterior diagnosticării BE (cazuri) și interviu (controale). În cele din urmă, datele au fost comparate vs. alți factori, inclusiv sexul, rasa, indicele de masă corporală (IMC), frecvența simptomelor GERD și aportul total de energie (kcal/zi). Statisticile au aplicat rapoartele de cote pentru regresia logică pentru evaluarea asocierilor de risc [13].
Constatarea majoră a studiului a fost că aportul de zaharoză, zahăr adăugat și deserturi/băuturi îndulcite a fost mai mare în cazurile pozitive pentru BE, vs. Controale BE-negative (Tabelul 1; [13]). Mai mult, în urma ajustării riscului, riscul pentru BE a crescut cu 79% și cu 71% dintre cei cu cea mai mare vs. cele mai mici quartile de zaharoză și, respectiv, aport adăugat de zahăr [13]. Consumul de deserturi și băuturi îndulcite asociat cu o creștere de 71% a BE. La cei cu circumferința taliei inferioare, asocierea pentru riscul BE a fost crescută pentru deserturile și băuturile îndulcite. Risc de segment scurt BE (≤3,0 cm) asociat cu aportul crescut de zaharoză, zahăr total, amidon, glucide totale, încărcătură glicemică, deserturi îndulcite și băuturi. Astfel de asociații nu au fost găsite pentru segmentul lung BE (mai mare 3,0 cm). Niciuna dintre celelalte corelații și asociații nu a fost semnificativă statistic. Luat împreună, studiul lui Li și colab. sugerează o corelație pozitivă între BE și consumul de zahăr [13].
tabelul 1
Consumul de zahăr (g/zi) la persoanele cu esofag negativ și pozitiv ale lui Barrett [13]
| - | FI neg | Fii poz | FI neg | Fii poz |
| Zahăr | 35.06 | 36,80 | 33,51 | 36.07 |
| Zahăr adăugat | 40,68 | 44,18 | 41.01 | 46,15 |
| Băuturi îndulcite | 2.10 | 2.26 | 2,81 | 3.13 |
un studiu din California [10] și Washington [11] au fost concepute și realizate, așa cum este descris în text
Esofagul BE Barrett, pozitiv pentru BE, negativ pentru BE
Discuţie
Studiul lui Li și colab. [13] a reunit datele a două mari studii din SUA care au examinat asocierea dintre aportul de zahăr și BE. Constatarea majoră a analizei a fost că consumul de zahăr care conține alimente și băuturi a fost asociat pozitiv cu prezența BE [13].
În conformitate cu concluziile studiului realizat de Li și colab., Investigațiile recente au relevat o corelație pozitivă între GERD și manifestările stilului de viață, i. e., obezitate, obezitate centrală, aport de carbohidrați [8-12]. Conceptual, consumul de zahăr favorizează obezitatea, care la rândul său subliniază geometria mecanismului anti-reflux din capătul inferior al esofagului [1, 4, 5]. În consecință, GERD progresează. Prin urmare, studiul lui Li și colab. [13] extinde cunoștințele noastre cu privire la relevanța stilului de viață pentru BE. Consecințele pentru rutina clinică în cadrul înțelegerii noastre actuale asupra bolii sunt, așadar, încă deschise.
GERD reprezintă o problemă a stilului de viață și rezultă din consumul de mese mari, din cantitatea crescută de alimente și băuturi care conțin carbohidrați și din lipsa activității fizice [1-3, 8-12]. Studiul lui Li și colab. [13] indică în mod clar importanța includerii tratamentului dietetic în gestionarea BE. Astfel, pe lângă diagnosticul adecvat, controlul adecvat al refluxului și eliminarea BE cu risc crescut de cancer, managementul ar trebui să ofere nutriție și sprijin pentru stilul de viață. În plus, dovezile recente confirmă faptul că o dietă elementară (adică, formulă pe bază de aminoacizi, dietă cu conținut scăzut de carbohidrați) îmbunătățește esofagita eozinofilă, un răspuns alergic al esofagului [14, 15]. Prin urmare, managementul dietei pare a fi important pentru gestionarea adecvată a tulburărilor esofagului legate de GERD.
Din păcate, terapia medicală utilizează compuși (medicamente antiacide; inhibitori ai pompei de protoni, PPI), care conțin diferite forme de zaharuri (zahăr concentrat, zahăr artificial, îndulcitori etc.) [1, 2]. Acest lucru poate explica parțial unele dintre efectele secundare ale terapiei PPI, inclusiv balonarea gazelor, plinătatea, diareea și disconfortul abdominal. În plus, tratamentul medical nu oferă controlul refluxului, ci pur și simplu schimbă proprietățile chimice ale refluxului, i. e., mai puțin acid. Dovezile recente indică faptul că un reflux mai puțin acid în timpul terapiei cu IPP poate, de fapt, favoriza progresia BE către cancerul esofagian [16]. Pe baza studiului realizat de Li și colab. [13] și considerațiile de mai sus [1, 4, 14], pare rezonabil să regândim managementul GERD și BE: combinația unui stil de viață adecvat [8-13] și controlul eficient al refluxului [1, 6, 14– 16].
Recomandările privind stilul de viață ar trebui să includă o reducere semnificativă a alimentelor și băuturilor care conțin zahăr concentrat, i. de exemplu, îndulcitor, zahăr adăugat, zaharuri artificiale [8-13]. După un diagnostic precis (interviu, endoscopie, manometrie, monitorizare a refluxului) [1-3], terapia ar trebui să urmărească eliminarea refluxului printr-o intervenție chirurgicală anti-reflux eficientă (de exemplu, augmentarea sfincterului prin LINX, Endostim) [1, 6]. Conform literaturii recente, BE cu risc crescut de cancer ar trebui gestionat prin rezecție endoscopică (EMR) ± ablație prin radiofrecvență (RFA) [4, 5].
Luate împreună, rezultatele analizei noastre arată clar că managementul modern al BE trebuie să includă măsuri de viață și să promoveze o dietă fără zahăr. Studiile viitoare ar trebui să testeze cât de mult contribuie această abordare la prevenirea cancerului. Fie ca considerațiile articolului să favorizeze o regândire a politicilor actuale privind gestionarea GERD și BE.
Mulțumiri
Autorii mulțumesc familiilor și prietenilor pentru sprijinul activităților lor. Mai mult, autorii mulțumesc pacienților lor, de la care învață cum să devină mai buni la diagnosticarea și tratarea GERD și a esofagului Barrett.
Finanțarea
Finanțare cu acces liber oferită de Universitatea de Medicină din Viena.
- Zahar dietetic, sare și grăsimi în sănătatea umană - ediția a 1-a
- Zahărul alimentar nu este adevăruri atât de dulci pentru sănătate și performanță
- Raportul proteinei-glucide dietetice și zahărului adăugat ca determinanți ai gestației excesive
- Mănâncă bine Bermudele Linii directoare dietetice pentru guvernul bermudian
- Ajustări dietetice și terapie nutrițională în timpul tratamentului pentru disfagia orală-faringiană