Divizia Vatche și Tamar Manoukian de boli digestive, Universitatea din California, Los Angeles, Los Angeles, CA
Carrie R. Wong, MD, UCLA Vatche și Tamar Manoukian Division of Digestive Diseases, University of California, 10945 Le Conte Ave., Suite 2114, Los Angeles, CA 90095. E-mail: [email protected] Căutați mai multe lucrări ale acestui autor
Secția de boli digestive, Școala de Medicină a Universității Yale, New Haven, CT
Divizia Vatche și Tamar Manoukian de boli digestive, Universitatea din California, Los Angeles, Los Angeles, CA
Carrie R. Wong, MD, UCLA Vatche și Tamar Manoukian Division of Digestive Diseases, University of California, 10945 Le Conte Ave., Suite 2114, Los Angeles, CA 90095. E-mail: [email protected] Căutați mai multe lucrări ale acestui autor
Secția de boli digestive, Școala de Medicină a Universității Yale, New Haven, CT
Potențialul conflict de interese: Nimic de raportat.
Abstract
Urmăriți o prezentare video a acestui articol
Răspundeți la întrebări și câștigați CME
Abrevieri
Boala cardiovasculară (BCV) și boala hepatică grasă nealcoolică (NAFLD) împărtășesc o relație bidirecțională în care o afecțiune ar putea potența cealaltă; cu toate acestea, relația de cauzalitate independentă de alți factori de risc metabolici rămâne incertă. 1-4 Deși s-a dovedit că ratele incidentelor BCV sunt mai mari la pacienții cu NAFLD, 5-9 BCV a fost stabilită ca fiind cea mai frecventă cauză de mortalitate la pacienții cu NAFLD. 10 Deoarece prevalența NAFLD este ridicată la pacienții cu factori de risc metabolici pentru BCV, inclusiv obezitate, diabet zaharat de tip 2 (T2DM) și dislipidemie, modificarea agresivă a factorilor de risc ai BCV ar putea reduce potențial morbiditatea cardiovasculară și hepatică la pacienții cu NAFLD.
Efectul NAFLD asupra CVD
Efectul BCV asupra NAFLD
Modificarea factorilor de risc metabolici pentru îmbunătățirea morbidității hepatice și cardiovasculare în NAFLD
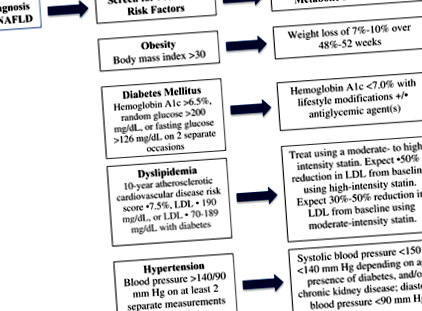
Asocierea puternică dintre BCV și NAFLD susține necesitatea modificării agresive a factorilor de risc metabolici, așa cum este recomandat atât de ghidurile hepatologice americane, cât și europene. 10, 12 Orientările Asociației Europene pentru Studiul Ficatului au recomandat tuturor persoanelor cu NAFLD să fie supuse screening-ului factorilor de risc metabolici, inclusiv obezitatea, diabetul zaharat, dislipidemia și hipertensiunea arterială. 12
S-a demonstrat că pierderea în greutate de până la 10% îmbunătățește steatoza și necroinflamarea. Un studiu efectuat pe 31 de pacienți obezi cu steatohepatită nealcoolică (NASH) a demonstrat că cei care au fost randomizați la brațul intensiv de schimbare a stilului de viață (200 de minute de activitate fizică moderată pe săptămână timp de 48 de săptămâni, dietă și modificare a comportamentului) au avut o scădere mai mare în greutate decât cei din bratul de consiliere dietetică singur (9,3% versus 0,2%; P= 0,003). 13 Rezultatul principal, care a fost modificarea scorului de activitate histologică NASH (NASH) după 48 de săptămâni de intervenție, a fost mai mare în grupul intensiv versus cel de control (72% versus 30%; P = 0,03). 13 În plus, cei care au pierdut ≥7% din greutatea corporală inițială, comparativ cu cei care au obținut mai puțin de 7%, au avut îmbunătățiri semnificative ale NAS (-3,45 față de -1,18; P 13
Studii limitate au investigat utilizarea metforminei la pacienții cu diabet în cadrul NAFLD. Un studiu efectuat pe 48 de pacienți cu NAFLD dovedit histologic (27% au avut T2DM), care au fost randomizați să primească metformină versus placebo în timp ce aderă la o dietă similară și intervenție de efort în ambele brațe timp de 6 luni, nu a arătat niciun efect semnificativ asupra histologiei ficatului, dar a demonstrat îmbunătățirea greutății corporale (P 14 Deși metformina poate modifica riscul de BCV la pacienții cu NAFLD, în prezent nu se recomandă tratarea specifică a NAFLD.
Prin urmare, pacienții cu NAFLD ar putea avea o reducere mai mare a morbidității hepatice sau cardiovasculare datorată modificării intense a factorilor de risc metabolici în lumina tratamentelor limitate propuse ale NAFLD (Tabelul 1). Pacienții cu NAFLD care îndeplinesc criteriile pentru tratamentul obezității, T2DM, dislipidemiei și hipertensiunii ar trebui să beneficieze de o monitorizare vigilentă pentru a asigura respectarea și tolerabilitatea tratamentului, având în vedere beneficiile potențiale. În special, deoarece nu există dovezi care să arate o leziune hepatică crescută legată de medicament de la statine la pacienții cu NAFLD, statinele nu sunt contraindicate în tratamentul dislipidemiei. 10
• Pioglitazona a îmbunătățit controlul glicemic, aminotransferazele, steatoza, necroza balonului și inflamația în comparație cu placebo
• Nicio diferență în reducerea fibrozei
• Creștere semnificativă în greutate cu pioglitazonă
• Pioglitazona a îmbunătățit nivelurile de glucoză, aminotransferaze, leziuni hepatocelulare și fibroză comparativ cu placebo
• Nicio diferență în steatoză
• Creștere semnificativă în greutate cu pioglitazonă
• Pioglitazona a îmbunătățit aminotransferazele
• Pioglitazona versus placebo nu a avut nicio diferență în histologia NASH, fibroza și inflamația portalului
• Creștere semnificativă în greutate cu pioglitazonă
• Pioglitazona a fost asociată cu reducerea decesului, infarct miocardic sau accident vascular cerebral
• Pioglitazona a avut o rată mai mare de insuficiență cardiacă congestivă
• Vitamina E versus placebo a îmbunătățit caracteristicile histologice ale NASH și ale aminotransferazelor
• Nicio diferență în fibroză și inflamația portalului
• Procentul de pacienți cu steatoză și procentul de pacienți cu NASH probabil sau definit a scăzut
• Inflamația a rămas neschimbată
• Fibroza a crescut ușor
• Beneficiile și daunele intervenției chirurgicale bariatrice pentru tratamentul NASH nu pot fi determinate în absența ECR
• Steatoza sau scorurile de inflamație s-au îmbunătățit, dar fibroza s-a agravat în unele studii prospective și retrospective de cohortă
- Abreviere: AASLD, Asociația Americană pentru Studiul Bolilor hepatice.
Concluzie
Relația de cauzalitate a BCV și NAFLD rămâne în curs de investigare, dar asocierea bidirecțională puternică dintre BCV și NAFLD justifică intervenția clinică la pacienții cu NAFLD pentru a modifica factorii de risc metabolici, inclusiv T2DM, dislipidemie, hipertensiune și obezitate. Deși ghidurile actuale ale societății cardiovasculare nu au identificat NAFLD ca un factor de risc independent pentru BCV, în ciuda studiilor recente care sugerează rolul NAFLD în BCV incident, screening vigilent adecvat vârstei și tratament pentru factorii de risc asociați, inclusiv pierderea în greutate pentru obezitate, controlul glicemic pentru T2DM și tratamentul hipertensiunii și hiperlipidemiei, rămân strategii prudente care ar trebui susținute de clinicienii care gestionează pacienții cu NAFLD. Un algoritm de screening și gestionare pentru factorii de risc metabolici asociați la pacienții cu NAFLD este propus în Figura 1. Sunt necesare cercetări suplimentare pentru a defini în continuare contribuția independentă a NAFLD la riscul cardiovascular pentru a informa viitoarele orientări bazate pe dovezi pentru practica clinică.
Resurse NAFLD educaționale suplimentare pot fi găsite prin următoarele
Programul online Fundamentele bolilor hepatice, Unitatea de boală hepatică nealcoolică și steatohepatită nealcoolică: https://liverlearning.aasld.org/aasld/2017/fold_2017/193371/aasld.html?f=c_id=193371
Prezentare generală a programului
Elementele fundamentale ale bolii hepatice non-alcoolice ale ficatului gras Unitatea educațională constă din 9 module interactive online, narate cu o durată de 30 până la 40 de minute. Scopul general al programului Fundamentals of Liver Disease este de a îmbunătăți îngrijirea pacientului prin creșterea competenței și încrederii cursanților atât în identificarea și evaluarea adecvată a pacientului, cât și în creșterea performanței cursanților în opțiunile terapeutice și strategiile de gestionare a tratamentului pentru pacienți. Rezultatele pacienților vor fi îmbunătățite ca urmare a îmbunătățirilor în care mai mulți furnizori înțeleg aceste componente cheie în managementul și îngrijirea pacienților cu boli hepatice.
- Ce este boala ficatului gras nealcoolic BStrong4Life Napa Valley - Pierderea în greutate
- Talie fără greutate Cheia bolii hepatice grase nealcoolice Pacienți neobezi cu talie mare
- Tratarea bolilor hepatice grase cu homeopatie; Versiune săptămânală
- Rolul țesutului adipos visceral în patogeneza bolii hepatice grase nealcoolice
- Indicator al ficatului gras cu ultrasunete Un instrument simplu pentru diferențierea steatozei de nealcoolice