Marylise Boutros
1 Departamentul de Chirurgie Colorectală, Cleveland Clinic Florida, Weston, Florida
David Maron
1 Departamentul de Chirurgie Colorectală, Cleveland Clinic Florida, Weston, Florida
Abstract
Obezitatea devine din ce în ce mai frecventă la pacienții cu boli inflamatorii intestinale. În această revizuire, vom explora tendințele epidemiologice ale bolii inflamatorii intestinale, interacțiunea complexă dintre starea proinflamatorie a obezității și boala inflamatorie intestinală, rezultatele intervenției chirurgicale a bolii inflamatorii intestinale la obezi în comparație cu pacienții non-obezi și preocupările tehnice referitoare la la proctocolectomie restaurativă și rezervor pungă ileoanală, creare de stomă și chirurgie laparoscopică pentru boala inflamatorie intestinală la pacienții obezi.
Obezitatea la pacienții cu boală inflamatorie intestinală (IBD) a fost considerată anterior a fi o apariție rară; cu toate acestea, în ultimele două decenii a devenit din ce în ce mai răspândită. Obezitatea prezintă două provocări distincte pentru natura deja complexă a managementului chirurgical al bolii inflamatorii intestinale: (1) co-morbiditate medicală crescută și risc mai mare de complicații; și (2) provocări anatomice sporite și complexitate tehnică. Luate împreună, acești factori au potențialul de a afecta rezultatele după intervenția chirurgicală.
Vom revizui studiile disponibile pentru intervenții chirurgicale specifice bolii inflamatorii intestinale la obezi în comparație cu pacienții non-obezi. Vom discuta, de asemenea, preocupări tehnice specifice legate de proctocolectomia restaurativă și rezervorul de pungă ileoanală, crearea de stomă și chirurgia laparoscopică a bolii inflamatorii intestinale la pacienții obezi. În cele din urmă, va fi abordată interacțiunea complexă dintre starea proinflamatorie a obezității și boala inflamatorie intestinală, inclusiv rolul posibil al intervenției chirurgicale a obezității la pacienții cu boală inflamatorie intestinală.
TENDINȚE EPIDEMIOLOGICE DE OBEZITATE ÎN BOLILE INFLAMATOARE A PRATICULUI
Creșterea frecvenței obezității în bolile inflamatorii intestinale
Există o diferență între Crohn și colita ulcerativă în ceea ce privește obezitatea?
Luate împreună, aceste rapoarte evidențiază frecvența crescândă a obezității la pacienții cu boli inflamatorii intestinale. Cu toate acestea, sunt necesare studii suplimentare pentru a înțelege asocierea dintre obezitate și boala Crohn, respectiv colita ulcerativă și pentru a delimita aceste asociații în spectrul tuturor grupelor de vârstă.
OBESITATEA ȘI ACTIVITATEA BOLII INFLAMATOARE A COPILULUI
S-a dovedit că obezitatea cronică este asociată cu dereglarea imunitară, rezultând o stare proinflamatorie de grad scăzut. 4, 5 Aceasta pare a fi mediată de citokine cunoscute, cum ar fi interleukina-6 sau factorul de necroză tumorală-α, precum și de adipokine descoperite mai recent, cum ar fi leptina, adiponectina și rezistina, sau neuropeptidele, cum ar fi substanța P. Aceste molecule sunt toate fie produse în cadrul adipocitelor, fie în macrofage și limfocite care se infiltrează în grăsimea mezenterică. 5, 6 Pacienții cu boală inflamatorie intestinală activă, precum și cei cu obezitate morbidă, au niveluri serice crescute de interleukină-6 și factor de necroză tumorală-α. 5 S-a demonstrat că gradul de expresie al acestor citokine se corelează cu masa adipocitelor. În plus, aceste citokine sunt supraexprimate în grăsimea mezenterică a pacienților cu boală inflamatorie intestinală activă. 5, 8
În plus față de supraexprimarea cunoscută a citokinelor, mai mulți mediatori inflamatori, denumiți „adipokine”, găsiți în țesutul adipos și cunoscuți a fi implicați în obezitate, sunt și supraexprimați în grăsimea mezenterică a pacienților cu boală inflamatorie intestinală. Leptina, cea mai bine studiată astfel de adipokine, este o proteină produsă de adipocite proporțional cu masa grasă și este implicată în controlul apetitului și în metabolism. S-a demonstrat că este supraexprimat în grăsimea mezenterică și peretele intestinal al pacienților cu boală Crohn activă. 5 Rezistina este o altă moleculă care se produce în principal în macrofage și se presupune că este implicată în profilul proinflamator la obezitate; în plus, sa constatat că nivelul său de expresie se corelează cu nivelul proteinei C reactive la pacienții cu boală Crohn și colită ulcerativă. 5, 9 Adiponectina este produsă și în adipocite și sa dovedit a avea un profil antidiabetic și antiaterogen; cu toate acestea, rolul său în boala inflamatorie intestinală este încă necunoscut. 5
O altă clasă de molecule implicate în obezitate și boli inflamatorii intestinale sunt neuropeptidele, cum ar fi substanța-P. 4 S-a postulat că substanța P joacă un rol proinflamator atât în obezitate, cât și în boala inflamatorie intestinală. Această neuropeptidă pare să aibă efecte directe asupra expansiunii țesutului adipos. La rândul său, acest lucru creează un mediu proinflamator și se crede că este implicat în „grăsimea târâtoare” frecvent observată în mezenterul intestinal al lui Crohn. 4
CHIRURGIE DE OBEZITATE LA PACIENTUL DE BOLI INFLAMATORII
Există puține dovezi în literatura de specialitate cu privire la rezultatele operației de obezitate la pacienții cu boală inflamatorie intestinală și la posibilele riscuri și complicații concomitente.
Deoarece boala inflamatorie a intestinului și obezitatea pot avea un răspuns inflamator cronic sistemic comun manifestat prin mediatori inflamatori crescuți, un avantaj plauzibil al operației de obezitate ar fi scăderea activității bolii inflamatorii intestinale. Numărul pacienților supuși unei intervenții chirurgicale bariatrice a crescut dramatic în ultimul deceniu, 11, ocolirea gastrică Roux-en-Y fiind cea mai favorizată procedură bariatrică din Statele Unite. 12 Publicații recente sugerează că obezitatea poate induce un răspuns inflamator sistematic de grad scăzut. 4, 5, 13 Markerii inflamatori implicați în obezitate s-au dovedit a fi asociați cu multe afecțiuni comorbide, inclusiv diabet, hipertensiune, boli tromboembolice, infecții și cancer; și sunt similare multor mediatori ai bolii identificați în bolile inflamatorii intestinale. Mai mult, s-a demonstrat că succesul operației de scădere în greutate în tratarea complicațiilor asociate obezității este probabil legat de reducerea acestor mediatori inflamatori. 14
Impactul operației de obezitate asupra activității bolii inflamatorii intestinale este limitat la mai multe rapoarte de caz din literatură. Lascano și colab. Raportează un caz interesant 8 al unui bărbat obez morbid în vârstă de 39 de ani (IMC 57 kg/m2) cu antecedente de colită ulcerativă și hipertensiune arterială. Boala pacientului a fost controlată cu mesalamină orală, clisme cu mesalamină și azatioprină, totuși a necesitat doze variate de prednison pentru înrăutățirea colitei care a agravat obezitatea sa morbidă de multă vreme. O ocolire gastrică laparoscopică Roux-en-Y a fost efectuată cu o scădere rapidă în greutate. Pacientul a prezentat concomitent o ameliorare simptomatică considerabilă a colitei sale ulcerative, cu o reducere de la 3-6 mișcări intestinale pe zi la 1-2 mișcări intestinale pe zi, rezolvarea tenesmului frecvent și a piodermei gangrenoase. În consecință, necesitățile sale de medicamente au fost reduse prin scăderea dozei sale de azatioprină, încetarea mesalaminei și reducerea prednisonului. Deși descoperirile sale endoscopice nu au fost modificate la 2 ani, după ce a atins pierderea în greutate cu 80%, colita sa a fost sub un control clinic semnificativ mai bun.
Aceste rapoarte de caz subliniază că impactul operației de obezitate la pacienții cu boala Crohn și colită ulcerativă nu este pe deplin clar. În timp ce cazul prezentat de Lascano și colab pare să demonstreze un anumit grad de activitate îmbunătățită a bolii după operația de obezitate în colita ulcerativă, această observație promițătoare necesită o validare suplimentară. Mai mult, anatomia modificată a intestinului subțire după ocolirea gastrică poate avea impact asupra construcției și a acoperirii rezervorului pungii ileoanale. Natura malabsorbtivă a anatomiei de by-pass gastric Roux-en-Y poate avea, de asemenea, un impact asupra funcției pungii pe termen lung. Nu există rapoarte până în prezent despre rezultatele rezervoarelor de pungă ileoanală construite la pacienții cu bypass gastric la distanță.
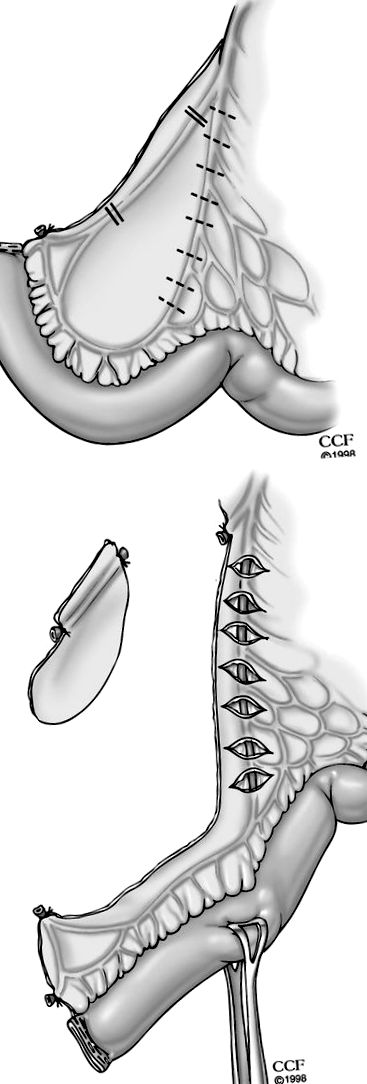
PROCTOCOLECTOMIE RESTAURATIVĂ ȘI REZERVOR DE BUCURI ILEOANE LA PACIENTUL OBESE
Proctocolectomia restaurativă și rezervorul pungii ileoanale au devenit managementul chirurgical preferat pentru colita ulcerativă mucoasă. Până de curând, obezitatea era considerată o contraindicație relativă a procedurii, alături de vârsta înaintată, tonus slab de sfincter și boală perineală. 17, 18, 19 Cu toate acestea, pe măsură ce mai mulți pacienți obezi sunt direcționați pentru intervenții chirurgicale, chirurgii au dobândit experiență cu procedurile de pungi ileale la această populație.
Probleme tehnice legate de proctocolectomia restaurativă și rezervorul de pungă Ileoanal la populația obeză
În timp ce configurația „J” este cea mai frecvent utilizată reconstrucție a pungii, o configurație „S” poate fi încercată atunci când există o lungime inadecvată a mezenterului intestinului subțire, deoarece anastomoza de la capăt la capăt cu gura distală a „S” poate permite pentru mai multă lungime. Când ileonul nu va ajunge în planșeul pelvian în ciuda acestor manevre, poate fi necesară efectuarea unei colectomii abdominale cu punga Hartman și ileostomia finală. Cu timpul, mezenterul ileonului se prelungește adesea, permițând astfel o acoperire adecvată.
Efectuarea unei anastomoze scăzute la un pacient obez cu bazin îngust poate fi, de asemenea, extrem de dificilă. Pierderea în greutate preoperatorie, atunci când este posibil, va facilita construcția anastomozelor pelvine profunde. 20 Consilierea pacientului cu obezitate morbidă pentru a solicita evaluarea operației de obezitate înainte de reconstrucția pungii ileoanale poate fi avantajoasă. Până în prezent, însă, rezultatele unei astfel de secvențe de intervenții chirurgicale nu au fost studiate.
- Dieta de mimare a postului ca tratament pentru bolile inflamatorii intestinale; Lupta împotriva îmbătrânirii!
- Refuzarea intervențiilor chirurgicale la pacienții cu obezitate este o cale ortopedică fără ieșire în această săptămână
- Dietele care mimează postul O revizuire din literatura de specialitate a impactului lor asupra artritei inflamatorii RMN -
- Ramadanul de post la pacienții cu afecțiuni renale cronice Efecte clinice și biochimice Bernieh B, Al
- Tratarea grăsimii în chirurgia pleoapei inferioare T