1 Departamentul de Medicină Internă III, Spitalul Universitar din München, Campus Grosshadern, Marchioninistr. 15, 81377 München, Germania
2 Departamentul de Chirurgie, Spitalul Universitar din München, Campus Grosshadern, Marchioninistr. 15, 81377 München, Germania
3 Departamentul de Radiologie, Spitalul Universitar din München, Campus Grosshadern, Marchioninistr. 15, 81377 München, Germania
4 Departamentul de patologie, Spitalul Universitar din München, Campus Grosshadern, Marchioninistr. 15, 81377 München, Germania
5 Departamentul de Medicină Internă I, Spitalul Universitar din München, Campus Grosshadern, Marchioninistr. 15, 81377 München, Germania
Abstract
Introducere. Hamartomii pulmonari sunt cele mai frecvente tumori benigne ale plămânului. De obicei, acestea sunt localizate în plămânul periferic, în timp ce o localizare endobronșică este rară. Prezentarea cazului. Prezentăm un caz cu diagnosticul rar al unui hamartom endobronșic ca o constatare incidentală la un pacient de 69 de ani, bărbat caucazian, cu fibrilație atrială. La prima admitere, dispneea de efort a pacientului a fost cauzată de fibrilația atrială. Recăderea dispneei de efort în absența aritmiei sa datorat pneumoniei postobstructive cauzate de un hamartom endobronșic. Concluzie. Tumorile endobronșice, cum ar fi lipomul endobronșic sau hamartomul, ar trebui considerate ca potențiale cauze ale dispneei de efort și, prin urmare, ca diagnostic diferențial al fibrilației atriale. Deși hamartomurile endobronșice sunt benigne, se recomandă rezecția pentru a preveni afectarea pulmonară postobstructivă.
1. Introducere
Hamartomul este cea mai frecventă tumoare pulmonară benignă. Hamartomul lipomatos endobronșic este o tumoră benignă rară a arborelui endobronșic. Este adesea diagnosticat târziu când au apărut deja complicații postobstructive, cum ar fi pneumonie și bronșiectazie, și leziuni pulmonare ireversibile.
2. Prezentarea cazului
Un pacient în vârstă de 69 de ani a fost internat la spital cu dispnee de efort și dificultăți de respirație. El a negat tuse sau hemoptizie și a respins întrebările pentru transpirații nocturne, febră sau pierderea în greutate. Pacientul nu fumase niciodată.
Antrenamentul de rutină de laborator a fost normal. Examenul fizic a relevat sunetele respirației ușor diminuate în câmpul pulmonar bazal drept. Scanarea toracică a arătat un hil proeminent drept, dar nu s-au observat efuziuni pleurale sau infiltrate pulmonare. Revărsatul pericardic a fost exclus prin ecografie cardiacă.
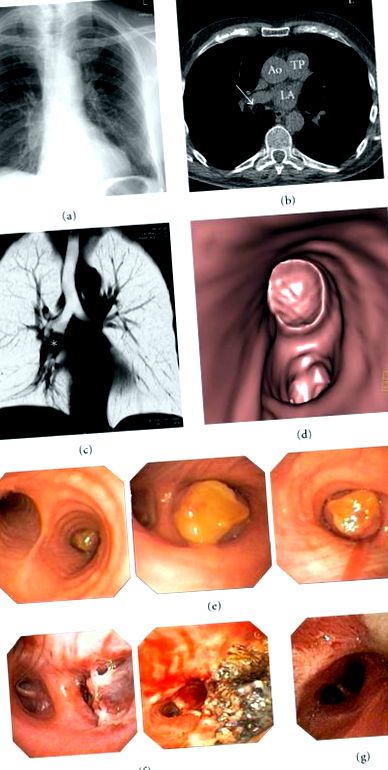
Electrocardiograma a arătat fibrilație atrială persistentă (FA). Anterior, pacientul a fost supus diferitelor terapii pentru FA, inclusiv cardioversii electrice recurente și ablația cu cateter a venelor pulmonare. Astfel, dispneea a fost inițial considerată a fi legată de FA și reizolarea venelor pulmonare a fost efectuată cu succes. Pentru depistarea bolii coronariene înainte de administrarea unui medicament antiaritmic de clasa I ca profilaxie recidivantă, a fost efectuată o scanare a inimii CT multidetector (MDCT) necontrastată, cu control ECG. Prezența calciului coronarian relevant a fost exclusă, dar MDCT a relevat o masă rotundă de 1,9 cm diametru cu valori echivalente ale densității CT a grăsimii în bronhia intermediară dreaptă ca o constatare incidentală (Figurile 1 (a) –1 (d)). Nu a existat o îmbunătățire a contrastului sau calcificare a floricelei de porumb a tumorii. Ganglionii limfatici nu au fost măriți. Deoarece dispneea s-a îmbunătățit după conversia în ritmul sinusal, pacientul a fost externat și a fost trimis pentru o analiză ulterioară a acestei constatări în ambulatoriu.
La o vizită ulterioară, o lună mai târziu, el sa plâns din nou de dispnee la efort. De data aceasta, AF a fost exclusă. A fost efectuată o scanare MDCT cu contrast îmbunătățită a pieptului și a relevat un început de pneumonie cu lob mediu.
Bronhoscopia flexibilă a detectat o leziune tumorală rotundă, cu o suprafață netedă, fără hipervascularizare subtotală, ocluzând bronhia intermediară. Bronhia intermediară ar putea fi trecută numai de dispozitivul de prindere bioptic și de perie, dar nu și cu bronhoscopul în sine (Figurile 1 (e) –1 (g)). Analiza microbiologică a spălării bronhoalveolare a evidențiat E. coli, astfel a fost inițiată terapia cu amoxicilină/acid clavulan.
Examenul histopatologic al biopsiilor a arătat mucoasa bronșică benignă a bronșiei intermediare cu edem, fibroză și inflamație cronică. Nu au existat dovezi de malignitate, tumoră carcinoidă, inflamație granulomatoasă sau tije rapide cu acid. În straturi mai profunde, țesutul gras matur ar putea fi detectat marginal, sugerând un lipom sau hamartom lipomatos. Tumora endobronșică a fost îndepărtată la 95% prin excizie prin buclă și terapie cu laser (9000J) într-o a doua bronhoscopie rigidă. Terapia cu argon cu laser a fost repetată o dată datorită retenției extinse a mucoasei și a ocluziei subtotale a bronșiei intermediare. Pacientul a fost externat din spital în stare bună de performanță o săptămână mai târziu. Inițial, bronhoscopiile de urmărire au fost efectuate lunar. Datorită granulării progresive și a ocluziei lobului mediu, terapia cu laser endoluminal a fost repetată de două ori (5500J), două și trei luni mai târziu.
Obstrucțiile recurente ale lobului mediu combinate cu metaplazia focală incipientă a mucoasei respiratorii în epiteliu scuamos indică rezecția chirurgicală a manșonului lobului mediu, care a fost efectuată cu succes la șase luni după primul diagnostic. Markerii tumorali serici CEA, CYFRA 21-1, NSE și SCC au fost normali, Pro GRP (40 pg/ml) a fost ușor crescut.
Examenul histologic al țesutului rezecat a arătat un țesut benign matur format din diferite componente în conformitate cu diagnosticul unui hamartom endobronșic (Figura 2). După rezecția chirurgicală, dispneea și constituția pacientului s-au îmbunătățit rapid.
3. Discuție
Hamartomii pulmonari sunt cele mai frecvente tumori pulmonare benigne (incidență între 0,025% și 0,32% [1]), localizate în cea mai mare parte în plămânul periferic. Într-un mare studiu de caz observațional retrospectiv, sa constatat că frecvența relativă a hamartomului endobronșic este rară, deoarece acestea au reprezentat doar 1,4% din hamartomele pulmonare [2]. În contrast, studiile mai vechi au raportat o frecvență considerabil mai mare a hamartomului endobronșic, variind între 8-20% din totalul hamartomului pulmonar [3-5].
Hamartomii endobronșici provin din bronhie și pot conține componente ale cartilajului matur, mușchi, grăsimi, țesut fibros și componente epiteliale. De obicei, hamartomul endobronșic conține mai multe grăsimi decât hamartomul parenchimatic [6].
Bărbații de vârstă mijlocie/vârstnică (deceniile 5-7) sunt afectați în mod predominant cu un raport bărbat: femeie de 3-5: 1 [7]. Majoritatea pacienților cu hamartom (> 80%) sunt fumători [2].
Deși hamartomul endobronșic este o tumoare benignă, diagnosticarea și terapia precoce sunt necesare pentru a preveni afectarea pulmonară postobstructivă și pentru a păstra funcția pulmonară distală. Simptomele clinice apar adesea târziu [2] în dependență de gradul de obstrucție a căilor respiratorii și nu pot fi distinse de alte cauze ale obstrucției endoluminale. Simptomele frecvente includ tuse, respirație șuierătoare și dificultăți de respirație intermitente care conduc la diagnosticarea greșită a astmului sau a bolii pulmonare obstructive cronice [8, 9]. Hemoptizia poate apărea la pacienții cu hamartom pulmonar, în timp ce lipomele endobronșice nu sunt vascularizate și, prin urmare, nu sunt asociate în mod tipic cu hemoptizia (cu excepția cazului în care este un simptom al unei infecții postobstructive).
Sensibilitatea radiografiei toracice în diagnosticul tumorilor endobronșice este scăzută (66%). Constatările sunt adesea nespecifice și sunt legate de modificările postobstructive, cum ar fi revărsările pleurale și atelectazia la pacienții simptomatici și hila mărită, consolidarea parenchimatoasă și bronșiectaziile la pacienții asimptomatici. MDCT și RMN pot restrânge diagnosticele diferențiale la hamartomul lipomatos endobronșic sau lipomul endobronșic dacă tumora conține țesut gras. CT arată apoi în mod obișnuit o leziune grasă cu o densitate cuprinsă între 70 HU - 140 HU fără îmbunătățirea contrastului. În timp ce lipomul endobronșic prezintă o densitate omogenă a grăsimilor, densitatea țesuturilor este mai eterogenă în hamartom și ar putea prezenta calcificare suplimentară până la o treime din hamartom [6, 10]. Rezultate similare pot fi obținute prin RMN [11]. Bronhoscopia este indispensabilă pentru diferențierea de malignitate și inflamație.
Rezecția timpurie a tumorilor endobronșice benigne poate preveni morbiditatea semnificativă și preveni afectarea distală a plămânilor. Metoda de rezecție (chirurgicală versus bronhoscopică) depinde de operabilitatea pacientului, de dimensiunea tumorii și de gradul de afectare a plămânilor.
Rezecția bronhoscopică și electrochirurgia prin plasmă Argon (APC) și laser YAG pot realiza rezolvarea completă a simptomelor cu risc intervențional scăzut comparativ cu intervenția chirurgicală [12]. Hamartomul endobronșic complet rezecat are o rată scăzută de recurență [7]. Deoarece rezecția endobronșică nu este adesea completă din cauza creșterii tumorii în peretele bronșic, pot apărea recăderi după rezecția endobronșică. Dacă tumoarea este diagnosticată târziu și a apărut deja leziuni pulmonare ireversibile prelungite sau dacă demnitatea tumorii este incertă, abordarea chirurgicală (pneumonectomie, lobectomie) este terapia de elecție. Prognosticul hamartomului endobronșic este bun. Majoritatea hamartomilor cresc lent, iar riscul de malignitate este scăzut [7]. Cu toate acestea, studiile citogenetice au identificat recombinațiile cromozomiale 6p21 și 14q24 care susțin că hamartomii pot fi boli clonale. În cazuri individuale, hamartomul endobronșic poate fi transformat în sarcom malign [13].
4. Concluzie
La pacientul nostru masculin, de vârstă mijlocie, diagnosticul hamartomului endobronșic a fost pus incidental prin screening CT pentru calciu coronarian. Inițial, simptomul dispneei de efort a fost legat de FA și s-a îmbunătățit după conversia în ritm sinusal. La a doua admitere din cauza reapariției dispneei de efort, tomografia computerizată a arătat o pneumonie inițială cauzată de o tumoră endobronșică care duce la infecție postobstructivă ca diagnostic diferențial pentru dispnee.
Istologia inițială din bronhoscopie a relevat un lipom endobronșic, în timp ce histologia finală efectuată în materialul din rezecția chirurgicală completă a prezentat un hamartom. Ambele tumori sunt tumori mezenchimale și întrucât hamartomele pot conține țesut gras, materialul pentru prima histologie ar fi putut include doar stratul gras al hamartomului original. În cele din urmă, rezecția chirurgicală a îmbunătățit semnificativ constituția fizică a pacientului.
Luate împreună, tumorile endobronșice, cum ar fi lipomul endobronșic sau hamartomul, trebuie considerate ca fiind un diagnostic diferențial rar al dispneei de efort care poate duce la leziuni pulmonare permanente dacă nu sunt diagnosticate și tratate într-un stadiu incipient.
Raportul nostru de caz ar putea preda o lecție importantă în îngrijirea primară a pacientului. Reclamațiile recurente ale pacienților sunt adesea atribuite unui diagnostic stabilit anterior, cum ar fi legătura dintre fibrilația atrială și dispneea din raportul nostru de caz. Cu toate acestea, dacă o etiologie anterioară poate fi exclusă sau poate explica doar parțial severitatea simptomului recurent, este important să se ia în considerare alte diagnostice diferențiale.
Conflict de interese
Autorii declară că nu au niciun conflict de interese.
Consimţământ
Consimțământul informat scris a fost obținut de la pacient pentru publicarea acestei lucrări și a imaginilor însoțitoare. O copie a consimțământului scris este disponibilă pentru examinare de către redactor-șef al acestui jurnal.
Contribuția autorilor
F. Schneider a scris lucrarea. H. Theiss și S. Kääb au supravegheat compoziția lucrării. F. Schwarz a furnizat raze X și imagini ale scanării CT. M. Niederhagen a furnizat imagini histologice. H. Winter a furnizat imagini endoscopice. Toți autorii au citit și au aprobat lucrarea finală.
Referințe
- J. Murray, D. Kielkowski și G. Leiman, „Prevalența și distribuția în funcție de vârstă a hamartomului pulmonar periferic la bărbații adulți. Un studiu bazat pe autopsie " Jurnalul medical din Africa de Sud, vol. 79, nr. 5, pp. 247–249, 1991. Vezi la: Google Scholar
- J. A. Gjevre, J. L. Myers și U. B. S. Prakash, „hamartom pulmonar” Procedurile clinicii Mayo, vol. 71, nr. 1, pp. 14–20, 1996. Vizualizare la: Google Scholar
- B. T. Leroux, „Hamartomata pulmonară”, Torace, vol. 19, pp. 236–243, 1964. Vezi la: Google Scholar
- J. L. Sibala, „hamartoma endobronșică” Cufăr, vol. 62, nr. 5, pp. 631–634, 1972. Vezi la: Google Scholar
- J. F. Tomashefski Jr., P. Davies și C. Boggis, „Leziunile vasculare pulmonare ale sindromului de detresă respiratorie la adulți” American Journal of Pathology, vol. 112, nr. 1, pp. 112–126, 1983. Vizualizare la: Google Scholar
- S. C. Gaerte, C. A. Meyer, H. T. Winer-Muram, R. D. Tarver și D. J. Conces, „Leziuni ale pieptului care conțin grăsimi” Radiografie, vol. 22, pp. S61 - S78, 2002. Vizualizare la: Google Scholar
- B. G. Cosío, V. Villena, J. Echave-Sustaeta și colab., „Hamartoma endobronșică” Cufăr, vol. 122, nr. 1, pp. 202–205, 2002. Vizualizare la: Site-ul editorului | Google Scholar
- I. C. Kurkcuoglu, S. Demircan, I. C. Kurul și F. Demirag, „hamartoma lipomatoasă endobronșică” Analele cardiovasculare și toracice asiatice, vol. 13, nr. 4, pp. 372–373, 2005. Vizualizare la: Google Scholar
- C. A. Stey, P. Vogt și E. W. Russi, „hamartoma lipomatoasă endobronșică: o cauză rară de ocluzie bronșică” Cufăr, vol. 113, nr. 1, pp. 254–255, 1998. Vizualizare la: Google Scholar
- N. Karabulut, F. Bir, G. Yuncu și G. Kiter, „hamartom lipomatos endobronșic: o cauză neobișnuită de obstrucție bronșică (2007: 7b)” Radiologie europeană, vol. 17, nr. 10, pp. 2687–2690, 2007. Vizualizare la: Site-ul editorului | Google Scholar
- S. Yilmaz, A. Ekici, S. Erdogan și M. Ekici, „hamartom lipomatos endobronșic: caracteristici imagistice CT și RM (2004: 5b)” Radiologie europeană, vol. 14, nr. 8, pp. 1521–1524, 2004. Vezi la: Google Scholar
- D. Ferreira, J. Almeida, B. Parente și E. S. J. Moura, „[Rezecția completă a hamartomului endobronșic prin tehnici bronhoscopice, electrochirurgie prin plasma Argon și laser],” Revista Portugheză de Pneumologie, vol. 13, nr. 5, pp. 711–719, 2007. Vezi la: Google Scholar
- A. Basile, A. Gregoris, B. Antoci și M. Romanelli, „Modificare malignă într-un hamartom pulmonar benign” Torace, vol. 44, nr. 3, pp. 232–233, 1989. Vezi la: Google Scholar
- Diluații de sânge cu fibrilație atrială pot preveni accidentele vasculare cerebrale, salvează viețile FDA
- Definiția Yam chinezesc și educația pacientului
- Agățat de un fir alegând firul potrivit pentru pacientul potrivit - MedCrave online
- Chirurgia cosmetică facială în New York Recenzii ale pacienților Dr.
- Diagnosticul întârziat al febrei reumatice acute la un pacient cu mai multe vizite la serviciul de urgență