Termeni asociați:
- Indicele de masa corporala
- Absorptiometre cu raze X cu energie duală
- Suplimentare
- Pletismografie
- Crom
- Obezitatea
- Skinfold
- Crom picolinat
Descărcați în format PDF
Despre această pagină
Rezistența la insulină, greutatea corporală, obezitatea, compoziția corporală și tranziția menopauzei
MARYFRAN SOWERS, JENNIFER TISCH, în Menopauză, 2000
Cântărirea subacvatică
Această metodologie este compromisă deoarece ecuațiile de densitometrie au fost dezvoltate din analiza directă a cadavrelor albe [85] și vor conduce la subestimarea sistematică a grăsimii relative la femeile din indianul american, femeile negre și femeile hispanice. Densitatea corpului fără grăsimi din aceste rase/grupuri etnice depășește valoarea presupusă de 1,1 g/ml [88].
Corp: compoziție, greutate, înălțime și construcție
Hidrodensitometre
Hidrodensitometria sau cântărirea subacvatică, considerată de mulți ani standardul de aur pentru măsurarea grăsimii corporale, se bazează pe principiul Arhimede prin care volumul unei mase este egal cu volumul de lichid deplasat de acel solid. Astfel, BW în aer și apă se măsoară pentru a determina densitatea corpului (Db). Procentul de grăsime este determinat cu ecuațiile descrise de pionierii antropometriei Siri și Brozek și colab. la fel de
Se calculează apoi masa grasă și FFM. Volumul pulmonar rezidual trebuie determinat înainte sau în timpul cântăririi subacvatice utilizând fie metodele de diluare cu heliu, fie cu azot. Se presupune că valorile grăsimii și FFM la adulți au valori de referință (0,9007 g/ml, respectiv 1,10 g/ml), care ar putea să nu fie corecte la femei, sportivi sau vârstnici. În plus, această tehnică presupune o hidratare adecvată a subiectului, o stare de repaus alimentar și un volum de gaze intestinale.
Perspectivă de asistență medicală asupra obezității la copil
3.4 Instrumente de măsurare
Grăsimea corporală poate fi măsurată cu mai multe instrumente, cum ar fi analiza impedanței bioelectrice (BIA), absorptiometria cu raze X cu energie duală (DEXA), hidrodensitometria și grosimea pliului pielii. Deși aceste instrumente sunt excelente pentru evaluarea excesului de grăsime corporală, ele au limitări, inclusiv disponibilitatea, cheltuielile și lipsa standardelor pediatrice. În unele țări, procentul-greutate-înălțime (PWH) specific populației este utilizat pentru a depista obezitatea copiilor.
Clasificarea greutății în funcție de IMC diferă la copii și adulți. Pentru adulți, un IMC > 25 kg/M 2 este definit ca supraponderal. Un IMC > 30 kg/M 2 este definit ca obez [23]. Pentru copii, categoria IMC se bazează pe vârstă și sex. Copiii cu IMC > 85, dar Percentila 95 este considerată obeză [24]. Obezitatea extremă la copii este definită ca un IMC > 120% din a 95-a percentilă sau 35 kg/M 2 [20] .
Asistentele pot utiliza IMC în majoritatea setărilor, deoarece cel mai probabil vor avea acces la o scală și la o modalitate de măsurare a înălțimii. Cu toate acestea, asistenților medicali le poate lipsi cunoștințele și experiența pentru a identifica obezitatea. Moyers și colab. au constatat că doar o treime dintre asistenții școlari au folosit IMC pentru a evalua obezitatea, jumătate dintre asistenți folosind „analiza globului ocular”, iar patru asistenți nu au examinat deloc obezitatea [11]. Când IMC nu este utilizat ca parte a evaluării copilului, copiii cu risc pot fi trecuți cu vederea pentru intervenție. Discutarea diagramei IMC cu familiile poate fi o modalitate utilă pentru asistenta medicală de a ajuta familia să înțeleagă gravitatea greutății copilului și cum se raportează la potențialele condiții comorbide. Asistenta poate discuta apoi schimbările stilului de viață pentru a îmbunătăți sănătatea și a reduce riscul de comorbidități. Indiferent de măsura utilizată pentru identificarea copiilor supraponderali și obezi, asistenta trebuie să fie familiarizată cu instrumentul utilizat, să înțeleagă cum să-l folosească cu acuratețe și eficacitate și să îl includă ca parte a evaluării copilului în orice cadru [11]. Aceștia pot facilita apoi accesul la îngrijirea sănătății pentru tratament.
Deoarece copiii petrec cea mai mare parte a zilei la școală, acesta este un cadru principal în care asistentele medicale pot avea un impact pozitiv asupra rezultatelor sănătății [3]. Asistentele școlare împărtășesc deja alte informații importante de sănătate familiilor, ceea ce le face o resursă ideală pentru a împărtăși screening-urile obezității. Cu toate acestea, doar o treime dintre asistenți sunt de acord că școlile ar trebui să fie responsabile de raportarea acestor descoperiri familiilor [25]. Acest lucru poate fi problematic, deoarece mai puțin de 40% dintre asistenții medicali câștigă în greutate, înălțime și informații despre IMC la toți studenții, precum și urmează cu familiile de copii cu risc. Raportul dintre studenți și asistenți medicali disponibili poate prezenta, de asemenea, o barieră în calea obținerii informațiilor solicitate.
Asistentele medicale din mediul primar pediatric joacă un rol în identificarea copiilor cu risc de a fi supraponderali și obezi. Asistentele medicale din cabinetul pediatric trebuie să obțină greutatea și înălțimea, să calculeze IMC și să traseze cu exactitate toate măsurătorile pe graficul de creștere specific sexului ca parte a vizitei copilului bine, precum și a majorității vizitelor intermediare, pentru a evalua creșterea normală și dezvoltare. Evaluarea frecventă a acestor măsuri permite identificarea timpurie a creșterilor rapide în greutate, care pot fi abordate înainte ca creșterea în greutate să devină semnificativă. Educarea părinților despre stiluri de viață sănătoase, inclusiv dimensiunile porțiunilor adecvate vârstei și activitatea fizică și utilizarea IMC la fiecare vizită a copilului sunt sarcini importante pentru asistenții medicali din îngrijirea primară.
Asistentele care lucrează în comunitate sunt o resursă valoroasă atunci când vine vorba de screening pentru copiii supraponderali și obezi. Bisericile și centrele comunitare sunt adesea locuri în care copiii participă la activități și ar putea beneficia de o asistentă medicală disponibilă pentru a efectua verificări ocazionale de sănătate și a oferi recomandări pentru evaluarea ulterioară a copiilor care se încadrează în categorii de risc.
Spitalele au fost trecute cu vederea de către asistentă ca o resursă pentru identificarea obezității. Mulți copii sunt spitalizați în fiecare an, fie într-un spital pentru copii, pe o unitate de pediatrie într-un spital pentru adulți, fie pe un etaj de spital general. Indiferent de motivul admiterii, ar trebui să existe o evaluare a riscului de obezitate. În cadrul spitalului, este important să identificați copiii supraponderali și obezi pentru a vă asigura că le sunt oferite cele mai bune îngrijiri. Este posibil să necesite echipamente de dimensiuni speciale, cum ar fi un pat bariatric, cântar, scaun cu rotile, comodă la noptieră, lenjerie și halate pentru a se potrivi greutății pentru a face spitalul să rămână în siguranță și mai confortabil. Asistentele sunt într-o poziție excelentă pentru a facilita obținerea aprovizionării necesare. De asemenea, este important să vă asigurați că manșeta tensiunii arteriale este de dimensiuni adecvate pentru a obține citiri precise ale tensiunii arteriale în timpul șederii. Să aveți o alertă de bune practici pentru copiii obezi în spital poate fi, de asemenea, un moment oportun pentru a aborda problema de greutate și a le trimite la un program intensiv de gestionare a greutății. Asistenta poate, de asemenea, să răspundă oricăror nevoi dietetice specializate în timpul șederii în spital pentru a promova o nutriție sănătoasă.
Obezitate, copilărie și adolescență
Concluzii
Compoziția corpului în timpul creșterii și dezvoltării
18.3.2 Metode densitometrice
Metodele densitometrice utilizează principiul că densitatea corpului poate fi determinată ca masă corporală împărțită la volum. Densitatea corpului este apoi utilizată pentru a estima masa fără grăsimi, masa grasă și procentul de grăsime corporală utilizând formule de conversie. Metoda se bazează pe mai multe ipoteze, inclusiv presupunerea că densitățile compartimentelor țesuturilor majore (densitatea grăsimii = 0,900 g/cm 3 și masa fără grăsimi = 1,100 g/cm 3) sunt relativ constante între indivizi. Cu toate acestea, aceste constante variază în funcție de creștere, maturizare, boală, gradul de obezitate și îmbătrânire. Formulele Siri și Brozek (Tabelul 18.3) sunt cele mai utilizate formule de conversie la adulți. Lohman 28 și mai recent Wells 29 au publicat constante specifice vârstei și sexului pentru copii, pentru a fi utilizate în ecuații similare cu cele ale lui Siri, care iau în considerare imaturitatea chimică a copilului în creștere. La copii și adolescenți, compoziția chimică a corpului se modifică, în special în ceea ce privește scăderea apei și creșterea conținutului de minerale din masa fără grăsimi. De exemplu, densitatea masei lipsite de grăsime la băieții de 8 ani este de 1,0877 g/cm 3, iar pentru fete este de 1,0900 g/cm 3, 29 spre deosebire de valoarea pentru adulți de 1,100 g/cm 3 .
Tabelul 18.3. Predicția grăsimii corporale utilizând măsurători ale densității corpului
| Siri, 1956 26 | % Grăsime corporală = (4,95/Db - 4,50) × 100 |
| Brozek, 1963 27 | % Grăsime corporală = (4.570/Db - 4.142) × 100 |
| Db = densitatea corpului |
Hidrodensitometria sau cântărirea subacvatică a fost la un moment dat cea mai ușor disponibilă metodă de criteriu pentru evaluarea compoziției corpului (masa fără grăsimi și masa grasă). A fost utilizat în principal la adulți și adolescenți și poate fi utilizat la copii (≥8 ani) sănătoși, ambulatori și cu statut cognitiv normal. Volumul corpului este determinat din măsurarea masei corpului în aer și în timp ce este scufundat în apă folosind principiul lui Arhimede. Conform principiului lui Arhimede, greutatea aparentă a unui obiect scufundat în apă, în raport cu greutatea sa în aer, este redusă cu o cantitate egală cu greutatea apei deplasate. Un mililitru de apă are o masă aproape exact egală cu un gram. Prin urmare, diferența dintre masa din aer și masa sub apă (în grame) este echivalentă cu volumul (în mililitri) al obiectului. Densitatea este apoi calculată ca masă împărțită la volum. Sunt necesare corecții pentru volumul de aer din plămâni și intestin și pentru densitatea aerului și a apei.
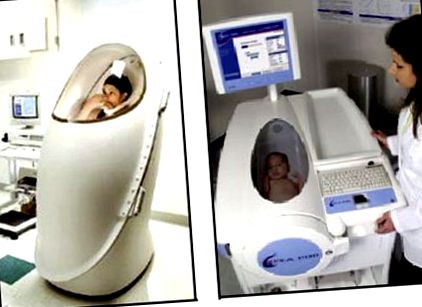
Pletismografia cu deplasare a aerului este similară cu hidrodensitometria în utilizarea masei și a volumului pentru a măsura densitatea corpului. Această metodă folosește deplasarea aerului pentru a estima volumul corpului. Figura 18.1 prezintă un analizor de compoziție corporală Bod Pod® (Life Measurement Instruments, Concord, CA, SUA), care conține o cameră cu două compartimente de mărime cunoscută. Folosind o diafragmă pulsatorie între cele două camere pentru a varia presiunea, se măsoară deplasarea aerului atunci când un subiect este așezat în camera exterioară. Un dispozitiv de respirație este încorporat în dispozitiv pentru a estima volumul pulmonar pentru o estimare mai precisă a densității corpului. Odată ce densitatea corpului este determinată, calculele sunt similare cu cele pentru hidrodensitometrie. Un dispozitiv similar, PeaPod, este utilizat pentru a determina compoziția corpului la sugari.
Figura 18.1. Pletismografie cu deplasare a aerului (ADP).
ADP măsoară densitatea corpului prin măsurarea masei și volumului corpului. Bod Pod este un dispozitiv disponibil comercial pentru utilizare la copii și adulți. Este necesar ca subiectul să fie îmbrăcat minim în pantaloni scurți spandex sau costum de baie, cu o acoperire de păr spandex, pentru a minimiza captarea aerului în jurul corpului. Pea Pod este conceput pentru sugari, care sunt așezați în cameră fără îmbrăcăminte sau scutece. Timpul de măsurare este de aproximativ 3-5 minute.
Una dintre sursele majore de prejudecată în metodele densitometrice implică presupunerile cu privire la conținutul de apă și minerale al masei lipsite de grăsimi. Abordările multicompartimentale care includ alte măsuri, cum ar fi apa corporală totală (TBW) pentru a măsura conținutul de apă din masa fără grăsimi și absorptiometria cu energie duală pentru a măsura conținutul de minerale osoase, îmbunătățesc foarte mult acuratețea estimărilor compoziției corpului, în special la copiii în creștere . 30
Compozitia corpului
Modele în compoziția corpului
Utilizarea modelelor în evaluarea compoziției corpului permite evaluarea indirectă a compartimentelor din corp. De obicei, un compartiment este omogen în compoziție (de exemplu, grăsime), cu toate acestea, cu cât modelul este mai simplu, cu atât sunt mai mari ipotezele făcute și cu atât este mai mare probabilitatea de eroare. Suma componentelor din fiecare model este echivalentă cu greutatea corporală (Figura 1). Aceste modele fac evaluări la nivelul întregului corp și nu prevăd evaluări regionale sau specifice de organe/țesuturi.
Figura 1. Trei modele diferite pentru caracterizarea compartimentelor compoziției corpului. Componentele sunt etichetate: FFM, masă corporală fără grăsimi.
Modelul de bază cu două compartimente (2C) (Tabelul 1) este derivat din măsurarea densității FFM prin hidrodensitometrie și scăderea FFM din greutatea corporală totală, obținând astfel masa de grăsime (greutatea corporală - FFM = masa de grăsime). FFM este un compartiment eterogen format din numeroase țesuturi și organe. O abordare 2C devine inadecvată atunci când țesutul de interes este inclus în compartimentul FFM. Cu toate acestea, modelul 2C este utilizat în mod obișnuit și regulat pentru a calcula masa de grăsime din hidrodensitometrie, apă corporală totală și potasiu corporal total.
Tabelul 1. Modele de compoziție corporală multicompartimentare
| 2C | 100 (4.971/Db - 4.519) | A |
| 3C | 100 (2,118/Db - 0,78 (TBW/W) -1,354) | b |
| 4C | 100 (2,747/Db - 0,727 (TBW/W) +1,146 (BMC/W) −2,0503) | c |
| 6C | 100 (2,513/Db - 0,739 (TBW/W) +0,947 (TBBM/W) −1,79) | d |
Db, densitatea corpului; TBW, apă corporală totală; W, greutatea corporală; BMC, conținut de minerale osoase; TBBM, mineral total al osului corpului.
a Behnke AR Jr, Feen BG și Welham WC (1942) Greutatea specifică a bărbaților sănătoși. Jurnalul Asociației Medicale Americane 118: 495-498. b Siri WE (1961) Compoziția corpului din spații fluide și densitate: analiza metodelor. În: Brozek J și Hensch el A (eds.) Tehnici pentru măsurarea compoziției corpului, pp. 223–224. Washington, DC: Academia Națională de Științe. c Boileau RA, Lohman TG și Slaughter MH (1985) Exerciții și compoziția corporală a copiilor și tinerilor. Scandinavian Journal of Sports Sciences 7: 17-27. d Heymsfield SB, Wang ZM și Withers RT (1996) Modele de nivel molecular multicomponent al analizei compoziției corpului. În: Roche AF, Heymsfield SB și Lohman TG (eds.) Compoziția corpului uman, pp. 129–147. Șampanie: Cinetica umană.
Un model cu trei compartimente (3C) constă din grăsimi, solide fără grăsime și apă. Conținutul de apă al FFM se presupune a fi între 70% și 76% pentru majoritatea speciilor, iar rezultatele studiilor transversale la omul adult nu arată nicio dovadă a diferențelor în hidratarea FFM cu vârsta. Componenta solidă fără grăsimi a FFM se referă la minerale (inclusiv os) și proteine. Abordarea 3C implică măsurarea densității corpului (de obicei prin hidrodensitometrie) și a apei totale din corp printr-o tehnică de diluare a izotopilor. Se fac presupuneri că atât hidratarea FFM cât și porțiunea solidă a FFM sunt constante. Deoarece se știe că conținutul de minerale osoase scade odată cu vârsta, abordarea 3C este limitată în ceea ce privește precizia la persoanele sau populațiile în care aceste ipoteze sunt incorecte.
Un model cu patru compartimente (4C) implică măsurarea densității corpului (pentru grăsime), a apei corporale totale, a conținutului mineral osos de către DXA și a rezidualului (rezidual = greutate corporală - (grăsime + apă + os)). Acest model permite evaluarea mai multor ipoteze care sunt centrale în modelul 2C. Abordarea 4C este frecvent utilizată ca metodă de criteriu cu care se compară noile metode de compoziție corporală atât la copii, cât și la adulți.
Modelul 4C mai complex implică metode de activare a neutronilor pentru măsurarea azotului corporal total și a calciului corporal total, unde grăsimea totală corporală = greutatea corporală - proteina corporală totală (din azotul total corporal) + apa totală corporală (volumul de diluare) + cenușa corporală totală (din calciu total al corpului). Un model cu șase compartimente este calculat după cum urmează: masa de grăsime (măsurată din totalul carbonului corporal) = greutatea corporală - (proteine corporale totale + apă corporală totală + mineral osos + mineral țesut moale) (dintr-o combinație de potasiu corporal total, corp total azot, clorură corporală totală, calciu corporal total) + glicogen (azot total corporal) + reziduuri nemăsurate). Cu toate acestea, disponibilitatea instalațiilor de activare a neutronilor este limitată și, prin urmare, ultimele modele nu sunt ușor de obținut de majoritatea cercetătorilor.
La nivel organizațional, a fost dezvoltat un model pe cinci niveluri în care corpul poate fi caracterizat la cinci niveluri. Următoarele sunt nivelurile și constituenții lor: atomic = oxigen, carbon, hidrogen și altele (nivelul 1); molecular = apă, lipide, proteine și altele (nivelul 2); celular = masa celulară, fluidul extracelular și solidele extracelulare (nivelul 3); nivelul sistemului țesut = mușchi scheletic, țesut adipos, os, sânge și altele (nivelul 4); tot corpul (nivelul 5).
- Frecvența meselor - o prezentare generală Subiecte ScienceDirect
- Anemia hipocromă - o prezentare generală Subiecte ScienceDirect
- Leukoaraioza - o prezentare generală Subiecte ScienceDirect
- Hipofosfatemia - o prezentare generală a subiectelor ScienceDirect
- Hiperestrogenismul - o prezentare generală Subiecte ScienceDirect