Acarienii Demodex sunt considerați un ocupant normal al foliculilor de păr și există într-o relație comensală cu oamenii. Uneori, însă, acești acarieni pot deveni mai paraziți, rezultând o varietate de boli oculare. Datorită manifestărilor clinice nespecifice, infestarea cu Demodex poate fi o etiologie adesea trecută cu vederea pentru afecțiuni oculare multiple, cum ar fi cheratita sau blefarita.
Cuprins
- 1 Entitate de boală
- 1.1 Boală
- 1.2 Etiologie
- 1.3 Factori de risc
- 1.4 Patologie generală
- 1.5 Fiziopatologie
- 1.6 Prevenirea primară
- 2 Diagnostic
- 2.1 Istorie
- 2.2 Examenul fizic
- 2.3 Semne
- 2.4 Simptome
- 2.5 Diagnosticul clinic
- 2.6 Diagnosticul diferențial
- 3 Management
- 3.1 Terapie medicală
- 4 Referințe
Infestarea Demodex a pleoapelor
Boală
Acarienii Demodex sunt considerați un ocupant normal al foliculilor de păr și există într-o relație comensală cu oamenii. Uneori, însă, acești acarieni pot deveni mai paraziți, rezultând o varietate de boli oculare. Datorită manifestărilor clinice nespecifice, infestarea cu Demodex poate fi o etiologie adesea trecută cu vederea pentru afecțiuni oculare multiple, cum ar fi cheratita sau blefarita.
Infestarea cu Demodex este o cauză frecvent ignorată a inflamației oculare. Deși adevărata patogenitate la om este controversată, Demodex a fost legată de multe afecțiuni oculare, inclusiv blefarită, conjunctivită, calazie, trichiază recurentă, rozacee și cheratită. [1] [2] [3] [4]
Etiologie
- Acarienii Demodex sunt considerați o parte a faunei normale a pielii.
- Acarienii Demodex s-au crezut că au fost mai întâi dobândiți de la mamă la copil prin alăptare datorită prezenței lor pe mamelon. [1]
- Acești acarieni prezintă de obicei o relație de comensalism cu oamenii (beneficiul Demodex, oamenii neafectați); cu toate acestea, în anumite stări de boală, relația cu Demodex devine mai parazită. [5]
- Ele locuiesc în unitățile pilosebacee și, prin urmare, sunt cele mai răspândite pe față. [1]
Factori de risc
Factorii de risc includ creșterea vârstei și a persoanelor care îngrijesc persoanele în vârstă. [1]
După cum sa menționat anterior, Demodex a fost dobândit la scurt timp după naștere și numărul lor crește în timpul pubertății pe măsură ce glandele sebacee proliferează. Prevalența continuă să crească odată cu înaintarea în vârstă, 13% dintre copiii de 3-15 ani fiind infestați, 69% dintre cei cu vârste între 31-50 de ani, 84% până la vârsta de 60 de ani și 100% după 70 de ani. [1]
Patologie generală
Există două tipuri principale de Demodex: D. folliculorum și D. brevis. D. folliculorum măsoară 0,3-0,4 mm lungime și se găsește în grupuri din jurul foliculilor genelor în timp ce D. brevis măsoară 0,2-0,3 mm lungime și se găsește exclusiv în unitățile sebacee și glandele Meibomiene. [6] Astfel, D. folliculorum a fost asociat mai strâns cu blefarita anterioară și D. brevis mai strâns cu blefarita posterioară și disfuncția glandei Meibomiene.
Fiziopatologie
Acarienii Demodex sunt ușor transferați prin contact piele cu piele. [6] Demodex poate provoca probleme prin următoarele mecanisme:
- Acarienii consumă mucoasa foliculilor pentru a-și depune ouăle. Acest lucru are ca rezultat distanțarea foliculului și direcția defectuoasă a genelor. [7] [8]
- Blocarea mecanică a canalelor sebacee de către acarieni duce la iritarea marginii pleoapelor. [9]
- Exoscheletul format din chitină al acarienilor poate induce atât un răspuns inflamator general, cât și o reacție granulomatoasă asemănătoare unui corp străin care a fost implicată în formarea chalaziei. [10]
Prevenirea primară
O igienă bună a capacului cu înmuieri și exfolieri poate fi de ajutor. Infestările cu Demodex sunt mai frecvente la pacienții imunocompromiși. La pacienții cu HIV, erupțiile apar în general atunci când numărul CD4 scade sub 150/mm3. [11]
Deoarece acarienii Demodex sunt implicați într-o varietate de boli, pacienții pot prezenta o varietate de semne și simptome. De aceea, suspiciunea clinică pentru Demodex, ca etiologie cauzală, trebuie să fie ridicată. Deoarece acești acarieni pot fi văzuți pe pielea normală, prezentarea clinică trebuie să se coordoneze cu orice rezultate ale examenului fizic sau diagnostice patologice.
Istorie
Pacienții cu infestare simptomatică cu Demodex pot prezenta mai multe boli corneene și externe care duc la simptome, inclusiv mâncărime, arsură, senzație de corp străin, vedere neclară și durere. Deoarece aceste simptome sunt frecvente în multe tulburări, dovezi suplimentare coroborate cu suspiciuni clinice puternice sunt necesare pentru a stabili diagnosticul. Infestarea cu Demodex poate fi suspectată ca cauză dacă un pacient raportează recurența acestor simptome care sunt refractare la tratamentele convenționale. [6]
Examinare fizică
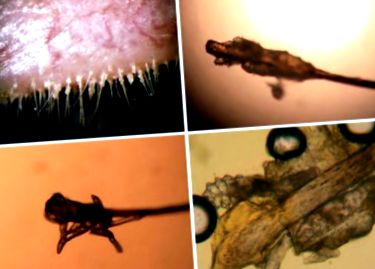
Există adesea o corelație slabă între simptome și semne obiective care indică infestarea cu Demodex. [8] Examenul lămpii cu fante poate fi utilizat pentru a detecta mătreața cilindrică la rădăcina genelor, un semn patognomonic pentru Demodex [a se vedea figura]. [6] [9] În caz contrar, rezultatele examenelor sunt tipice pentru bolile enumerate mai sus și, prin urmare, sunt nespecifice pentru Demodex.
Semne
- Manșetă cilindrică la rădăcina genelor
- Blefarită
- Eritemul marginii capacului
Simptome
- Mâncărime
- Ardere
- Senzație de corp străin
- Gene cruste/materice
- Rupere
- Vedere încețoșată
- Disconfort/iritare
Diagnostic clinic
Diagnosticul microscopic și patologic
Eșantionarea genelor poate permite detectarea microscopică a acarienilor. Acest lucru se poate face prin epilarea genelor, așezarea lor pe o lamă de sticlă, adăugarea de fluoresceină deasupra, acoperirea cu o lamă de acoperire și examinarea lor la microscop pentru prezența acarienilor. [12]
În probele de biopsie care conțin piele, se pot observa acarieni Demodex cu secțiuni multiple care umplu spațiul ocupat de folicul. Există în mod tipic celule inflamatorii cronice care înconjoară foliculii. [Vezi figura]
Diagnostic diferentiat
Diagnosticul diferențial al infestării cu Demodex depinde de manifestarea particulară. Având în vedere că Demodex este asociat cu o varietate de patologii, diferențialul poate include cauze infecțioase/inflamatorii ale conjunctivitei, keratitei, keratoconjunctivitei, blefaritei, sindromului ochiului uscat, calaziei și trihiazei. De asemenea, este important să se distingă Demodex de phthiriasis palpebrum (infestare cu față pubiană) atunci când se examinează mătreața genelor. [13]
După cum sa menționat anterior, detectarea Demodex fără simptome clinice nu justifică tratamentul. Tratamentul infestării Demodex semnificative clinic implică în general utilizarea uleiului de arbore de ceai și a derivaților săi.
Terapie medicală
Eradicarea infestării cu Demodex se realizează folosind scruburi zilnice cu ulei de arbore de ceai (TTO). 50% TTO a fost utilizat inițial ca dozare terapeutică și s-a demonstrat că reduce simptomele și inflamația corneei, conjunctivei și marginii capacului. [14] Cu toate acestea, această dozare a provocat iritații la unii pacienți. Astfel, ingredientul activ al TTO, terpinen-4-ol (T4O), a fost izolat. T4O a fost mai puternic la doze echivalente de TTO, permițând astfel un tratament eficient la concentrații mai mici. [15]
Descoperirea T4O a permis dezvoltarea Cliradex®. Acest produs este un șervețel facial care conține T4O pe care pacienții îl folosesc zilnic pentru a trata diferitele manifestări ale infestării cu Demodex. Se recomandă ca regimul de tratament să dureze cel puțin 6 săptămâni pentru a acoperi pacientul prin două cicluri de viață ale Demodex. [6]
În plus, a fost dezvoltat un tratament în cabinet numit Cliradex® Complete. Aceasta implică un tratament inițial prin aplicarea unei concentrații mai mari de T4O pe marginea capacului, urmată de o curățare temeinică a rădăcinii genelor și îndepărtarea resturilor. Pacientul urmează apoi această terapie inițială cu șervețele Cliradex® acasă [6]
Terapiile suplimentare care au fost utilizate pentru boala de piele asociată cu Demodex includ produse topice de sulf, permetrină și ivermectină. Erupțiile faciale au fost, de asemenea, tratate cu metronidazol oral și cu ulei de camfor topic diluat. [1]
- Sindromul pleoapei floppy - EyeWiki
- Demodex Folliculorum Simptome, cauze, tratamente și multe altele - Blefarita Wiki
- Bumbacul alimentar există acum - și ar putea avea un efect mare asupra foametei în lume - Vox
- Chitosan pentru obezitate
- Tata; cu ou și chipsuri - Lavandă și Lovage