Cu Fyneface-Ogan
1 Departamentul de Anesteziologie, Facultatea de Științe Clinice, Colegiul de Științe ale Sănătății, Universitatea din Port Harcourt, Port Harcourt, Nigeria
DS Abam
Spitalul 2 pentru femei Nimley, Churchill Road, 17, Port Harcourt, Nigeria
Numărul C
1 Departamentul de Anesteziologie, Facultatea de Științe Clinice, Colegiul de Științe ale Sănătății, Universitatea din Port Harcourt, Port Harcourt, Nigeria
Abstract
fundal
Prevalența obezității se află pe tendința ascendentă la nivel mondial. Această epidemie are implicații provocatoare pentru anesteziști, în urma modificărilor antropometrice asociate bolii.
Obiectiv
Pentru a evidenția unele dintre provocări, managementul și lecțiile învățate în timpul managementului acestui pacient.
Metode
Acesta este un raport de caz al unui pacient în vârstă de 52 de ani cu obezitate super morbidă, diabet și hipertensiv care a prezentat histerectomie abdominală totală. Chirurgia a fost efectuată sub o anestezie spinală cu o singură lovitură cu bupivacaină/fentanil.
Rezultate
Sub anestezie cu bupivacaină/fentanil, ea a devenit foarte somnolentă și a avut depresie respiratorie moderată până la severă. Era excitată, dar avea o apnee de somn obstructivă. Chirurgia a fost efectuată cu succes
Concluzie
Este necesară o mai bună înțelegere a fiziopatologiei și a complicațiilor care însoțesc obezitatea pentru a gestiona un pacient obez sub anestezie.
Introducere
Prevalența obezității este pe tendința ascendentă la nivel mondial 1, 2. În Statele Unite ale Americii, incidența obezității sa dublat în ultimii 20 de ani 1. Gradul de obezitate este de obicei cuantificat prin indicele de masă corporală (IMC), care este definit ca relația dintre înălțime și greutate (greutate [kg]/înălțime 2 [m 2]). IMC este împărțit în cinci categorii: 2 = normal, 25-30 kg/m 2 = supraponderal,> 30 kg/m 2 = obezitate,> 35 kg/m 2 = obezitate morbidă,> 55 kg/m 2 = super morbid obezitate 3 .
Obezitatea este frecvent asociată cu provocări în timpul anesteziei. După aceasta, utilizarea tehnicilor de anestezie regională pentru pacienții obezi crește în popularitate, deoarece aceasta oferă avantaje distincte față de anestezia generală pentru acești pacienți. Anestezia regională (RA) oferă mai multe avantaje atunci când se tratează pacienții obezi, incluzând o intervenție minimă a căilor respiratorii, mai puțină depresie cardiopulmonară, analgezie postoperatorie îmbunătățită 4, 5, consum scăzut de opioide, scădere greață și vărsături postoperatorii (PONV) 5, 6 și, prin urmare, reducere post- unitatea de îngrijire a anesteziei (PACU) 7 și durata spitalului 5. Mai mult, RA a fost asociată cu analgezie postoperatorie îmbunătățită 5, în special atunci când sunt utilizate anestezice locale cu acțiune îndelungată 8 sau blocuri nervoase periferice continue 9. În ciuda acestor avantaje, RA poate fi o provocare tehnică la obezi. Aceste provocări sunt legate de dificultățile în poziționarea pacientului, de identificarea reperelor osoase și musculare obișnuite și de adâncimea penetrării acului 2. Cu toate acestea, limitările anesteziei regionale și dificultățile tehnice întâmpinate cu utilizarea acesteia la pacienții obezi trebuie luate în considerare cu atenție.
Raportăm o femeie obeză super-morbidă care a prezentat o histerectomie abdominală totală. Managementul anestezic este discutat și punctele de învățare evidențiate.
Raport de caz
O femeie obeză super morbidă în vârstă de 53 de ani, cu greutatea corporală totală de 165 kg, cu o înălțime de 168 cm (IMC = 58,5), a prezentat un istoric de sângerare pe vaginam și masă abdominală de 3 ani. Avea atât hipertensiune arterială severă, cât și diabet zaharat de tip 2 moderat controlat, pentru care a fost în tratament de mai bine de 10 ani cu amlodipină 10 mg, glibenclamidă 5 mg de două ori pe zi, metformină 1000 mg de trei ori pe zi, atorvastatină 10 mg zilnic și doză mică de aspirină 75 mg zilnic.
Avea două operații cezariene anterioare și o apendicectomie. Istoria ulterioară a dezvăluit peste cinci ani de sforăit asistat, dificultăți relative de a sta treaz în timpul zilei, sufocare și tuse nopți, trezirea din somn de mai multe ori în timpul nopții și oboseala dimineții sugestive de apnee obstructivă în somn. Studiul somnului nu a putut fi efectuat în centrul nostru pentru a confirma gradul de eficiență a somnului și indicele de apnee/hipopnee.
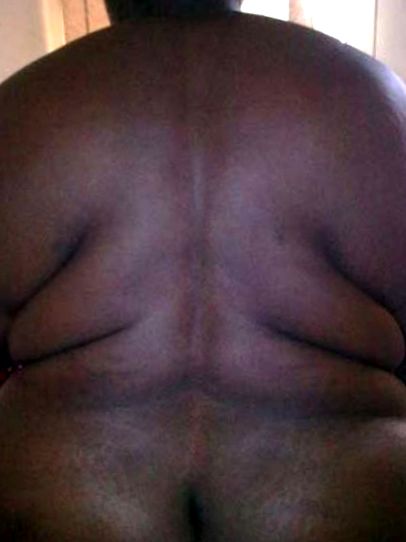
Arătând vederea posterioară a pacientului
Examinarea spatelui inferior nu a putut arăta în mod fiabil o coloană vertebrală normală și repere osoase ca urmare a țesuturilor grase masive. Examinarea căilor respiratorii a relevat o dentiție aparent normală și clasificarea III Mallampati. În urma distanțelor tiro-mentale și sterno-mentale inadecvate și a fost anticipată o dificultate excesivă a masei mamare în laringoscopie și intubație traheală. Pacientul a fost clasificat drept statutul fizic al Societății Americane de Anesteziologi Clasa IV.
Rezultatele electrocardiografice au fost o undă R înaltă (mai mare de 25 mm în V6), o undă S profundă în V1, unde T inversate în depresiunea V5 și ST; QRS a fost ușor prelungit în concordanță cu hipertrofia ventriculară stângă și deviația axei stângi. Glicemia în jeun în dimineața intervenției chirurgicale a fost de 7,5 mmol/L (normal 5,2-7,0 mmol/L; ONETOUCH Ultra2, Lifescan, Inc, Milpitas, SUA). Toți ceilalți parametri biochimici au fost normali.
În ziua operației, ea a avut doar comprimatele de rutină de amlodipină și atorvastatină. Două lame de laringoscop extra-lungi cu mânere scurte, un set de cricotirotomie și căile respiratorii ale măștii laringiene au fost pregătite pentru instrumentarea și accesul dificil anticipat al căilor respiratorii. În urma dificultăților așteptate ale căilor respiratorii, a fost planificată anestezia regională, deși am fost pe deplin pregătiți pentru intubația traheală și suport ventilator complet în cazul în care ea a dezvoltat probleme respiratorii. Detalii despre tehnicile alese au fost discutate cu ea. După ce am fixat linia intravenoasă de 18 G pe dorsul mâinii stângi, am atasat monitoare cum ar fi pulsoximetru, stetoscop precordial și monitor neinvaziv al tensiunii arteriale. De asemenea, a fost testată și confirmată pentru adecvarea ventilării măștii.
Preinducerea variabilelor inițiale de anestezie a arătat că tensiunea arterială a fost 160/105 mmHg, puls-102/min, iar SPO2 a fost de 94-95% în aerul din cameră. Tehnica „fără insulină, fără glucoză” a fost decisă să fie utilizată în perioada intraoperatorie. O jumătate de litru de ser fiziologic normal a fost început ca preîncărcare. Pentru inducerea anesteziei coloanei vertebrale, ea a fost poziționată așezată cu picioarele sprijinite pe un scaun. În timp ce se observa asepsie și se utilizează spațiul intervertebral L3/4, spațiul subarahnoidian a fost localizat după trei încercări cu un ac spinal cu un creion cu lungimea de 115 mm lungime (115 mm) trecut printr-un ac Tuohy de dimensiune 20 G ca ghid . Anestezia spinală a fost efectuată folosind bupivacaină grea 10 mg/fentanil 25 micrograme. După ce s-a plasat un pansament ușor la locul puncției, i s-a întors culcat cu 20 ° cap în sus și 15 ° înclinare laterală stângă. Diclofenac supozitor 200 mg a fost introdus pentru analgezie preventivă înainte de a fi curățat și drapat și, după incizie cutanată. Un nivel senzorial maxim T5/T6 a fost atins după 5 minute. I s-a administrat oxigen (3-4 L/min) printr-o mască de față.
Intraoperator, s-a constatat că este foarte somnolentă și a fost evaluată ca fiind pe RAMSAY Sedation Score (RSS) 5 (Răspuns lent la stimul). Cu toate acestea, ea avea parametri cardiovasculari destul de stabili. Presiunea arterială medie a fost cuprinsă între 85 și 110 mmHg cu ritm cardiac normal. A fost observată o scurtă perioadă intermitentă de creștere a tensiunii arteriale sistolice. Aceasta a corespuns perioadelor de apnee obstructivă. O căi respiratorii orofaringiene de dimensiunea 5 a fost în cele din urmă trecută în timp ce oxigenul cu mască de față a fost menținut. În timpul perioadelor de contacte verbale, ea a confirmat că are analgezie intraoperatorie adecvată, dar sa plâns de somnolență severă. Operația a durat 168 de minute. A fost transferată cu ajutorul a 8 angajați din spital la căruciorul teatrului și apoi la secție. Oxigenul cu mască de față a continuat până când somnolența s-a potolit. Analgezia opioidă a fost evitată pe tot parcursul perioadei postoperatorii. Ea a fost tratată cu diclofenac 200 mg supozitor 12 ore și paracetamol intravenos 400 mg 6 ore timp de 48 ore. De asemenea, a primit enoxaparină 40 mg 12 ore pe oră timp de 48 de ore și a fost încurajată pentru mobilizarea timpurie. Cu toate acestea, a fost externată din spital în a 9-a zi postoperatorie.
Discuţie
Pacienții chirurgicali obezi prezintă multiple provocări pentru anestezist. Una dintre provocări este rezultatul modificărilor antropometrice asociate bolii. Obezitatea este, de asemenea, asociată cu o incidență crescută a comorbidităților medicale; incluzând diabetul non-insulinodependent, hipertensiunea și scăderea eficienței somnului asociate cu apneea de somn, boli cardiopulmonare, tromboembolism venos și boli psihosociale. Pacientul nostru a avut un IMC de 58,5 și a urmat un tratament pentru diabet și hipertensiune arterială severă.
Una dintre complicațiile frecvente asociate cu acest grad de obezitate este apneea obstructivă în somn (OSA). Diagnosticul OSA nu a putut fi pus, deoarece centrul nostru nu este echipat pentru a efectua studii de somn pentru a stabili gradul de eficiență a somnului și indicele de apnee/hipopnee. Un indice ridicat de suspiciune de OSA s-a bazat pe cinci ani de sforăit martor, dificultăți relative de a sta treaz în timpul zilei, sufocare și tuse nopți, trezirea din somn de mai multe ori în timpul nopții și oboseala dimineții. Cu toate acestea, această entitate de boală poate fi replicată după o anestezie spinală ridicată, deoarece deferențierea stimulilor periferici are ca rezultat un nivel modificat de excitare. Aceasta este o considerație importantă la pacientul nostru, deoarece boala s-ar fi putut manifesta pentru prima dată în cursul anesteziei.
Opțiunea anesteziei regionale a fost aleasă în urma unei anticipări a unei gestionări dificile a căilor respiratorii, deși am fost pe deplin pregătiți pentru intubația traheală și sprijin ventilator complet în cazul în care ea ar dezvolta orice compromis respirator. Anestezia regională oferă mai multe avantaje atunci când se tratează pacienții obezi, incluzând o intervenție minimă a căilor respiratorii, mai puțină depresie cardiopulmonară, ameliorarea analgeziei postoperatorii 4, 5, scăderea consumului de opioide, scăderea greaței și vărsăturilor postoperatorii (PONV) 5, 6 și, prin urmare, unitatea de îngrijire post-anestezică redusă (PACU) 7 și durata spitalului 5. În ciuda acestor avantaje, RA poate fi o provocare tehnică la obezi. Aceste provocări sunt legate de dificultățile în poziționarea pacientului, de identificarea reperelor osoase și musculare obișnuite și de adâncimea penetrării acului 2. La pacientul nostru, provocarea adâncimii pătrunderii acului a fost depășită cu utilizarea unui ac Tuohy de dimensiune 20 G ca ghid pentru a trece acul coloanei vertebrale de 115 mm lungime.
O altă provocare întâmpinată în timpul managementului anestezic intraoperator al acestui pacient a fost menținerea unei oxigenări adecvate a țesutului periferic. Saturația periferică a oxigenului a fost foarte mică, în pofida oxigenului prin mască. Acest lucru se poate datora depresiei respiratorii după administrarea amestecului intratecal de bupivacaină/fentanil. S-a demonstrat că medicamentele opioide și sedative provoacă depresie respiratorie la persoanele cu obezitate morbidă 10 și sunt probabil cel mai bine evitate, deși un studiu nu a reușit să demonstreze un risc crescut de desaturare a oxiemoglobinei cu benzodiazepine 11 Cu toate acestea, trebuie evitate căile intramusculare și subcutanate, deoarece absorbția este foarte puțin fiabilă 10, 12. Scopul introducerii opioidului intratecal a fost de a produce un efect sinergic și mai prelungit de la agentul anestezic local. Deși a prelungit durata analgeziei la pacientul nostru, opioidul ne-a produs o provocare suplimentară. O lecție importantă de învățat de la managementul acestui pacient este capacitatea de a preveni, recunoaște devreme și trata depresia respiratorie în urma utilizării acestei combinații de agenți. De asemenea, ar trebui să existe protocoale și mecanisme de tratament pentru a asigura un răspuns rapid la evenimentele respiratorii.
Experiența noastră ne determină, de asemenea, să sugerăm că toți pacienții cărora li s-a administrat anestezie neuraxială împreună cu opioidul ar trebui monitorizați și cu capnometru, indiferent de istoricul lor medical trecut. Acest lucru este valabil și în cazul în care va fi necesară o sedare intravenoasă, deoarece s-a demonstrat că pacienții cu anestezice spinale prezintă o sensibilitate crescută la agenții sedanți 13 .
Studiile non-obstetricale au raportat o incidență a depresiei respiratorii după opioidele neuraxiale de 0,01% –7%. 14, 15 Studiile retrospective și observaționale pot subestima incidența reală. De asemenea, faptul că nu există o definiție standard a depresiei respiratorii 16 poate contribui la subestimarea/supraestimarea incidenței. Frecvența respiratorie, hipercarbia, SpO2 scăzut, sedare, răspunsul ventilator depresiv la hipoxie sau hipercarbă și tratamentul cu naloxonă au fost toate utilizate ca indicatori ai depresiei respiratorii 16. Pacientul nostru era foarte somnolent și avea o depresie respiratorie moderată. Introducerea unei căi respiratorii orofaringiene a ameliorat obstrucția care a însoțit depresia respiratorie.
Pacientul nostru a prezentat un nivel modificat de conștiință, bradipnee și hipoxemie care a necesitat atât tratament, cât și o monitorizare mai intensă până când simptomele s-au rezolvat. Deși a fost disponibil și administrat oxigen suplimentar, utilizarea sa de rutină nu este recomandată, deoarece poate crește durata apneei și reduce sensibilitatea pulsoximetriei pentru detectarea hipoventilației 17. Naloxona a fost indicată la acest pacient, dar nu a fost utilizată. Utilizarea acestuia ar fi inversat efectul opioidului intratecal asupra duratei analgeziei intraoperatorii, prin urmare utilizarea ventilației rapide a măștii cu sursă de oxigen și disponibilitatea pentru intubația traheală. De asemenea, este demn de remarcat faptul că administrarea de rutină a naloxonei profilactice nu este recomandată 18 .
O altă provocare majoră în cursul tratamentului anestezic al pacientei noastre a fost transferul ei în și din sala de operație. Cel mai sigur transfer al unui pacient obez este probabil cel în care pacientul nepredicat urcă de pe patul de spital și se poziționează pe masa de operație (OT). Pacientul este apoi anesteziat pe masa OT (versus în camera de inducție). Pacienta noastră a fost încurajată să intre în sala de operație și în cele din urmă a urcat pe OT cu un sprijin minim. Abilitatea de a face acest lucru minimizează rănirea atât a pacientului, cât și a personalului implicat. Odată ajuns pe OT, toate punctele de presiune au fost umplute cu atenție pentru a evita rănile de presiune și leziunile neurologice. Se știe că pacienții cu obezitate morbidă prezintă un risc crescut de comprimare și leziuni neurologice 24. A fost căptușită în mod adecvat la punctele de presiune și zonele predispuse la accidentare.
În poziția culcat, capacitatea funcțională reziduală (FRC) este semnificativ scăzută, iar aceasta, împreună cu o FRC deja redusă, volumul de rezervă expirator și capacitatea pulmonară totală, are ca rezultat o nepotrivire a perfuziei de ventilație și crește semnificativ consumul de oxigen, debitul cardiac, și presiunile arterelor pulmonare. Poziția inversă trendelenberg (20 de grade) a fost cel mai bine tolerată la pacientul nostru. Această poziție are ca rezultat descărcarea diafragmei, având același efect ca presiunea expiratorie finală pozitivă 25. Înclinarea laterală stângă a deplasat masa uterină uriașă pentru a evita compresia cavității venei inferioare.
Concluzie
Obezitatea nu mai este o epidemie în lumea occidentală, ci mai degrabă o pandemie mondială. În mod evident, efectuarea anesteziei la un pacient obez morbid poate reprezenta o provocare formidabilă pentru anestezist și personalul de terapie intensivă. O mai bună înțelegere a fiziopatologiei și a complicațiilor pe care obezitatea companiei le poate îmbunătăți îngrijirea și rezultatul.
Confirmare
Dorim să mulțumim pacientului nostru că ne-a permis să publicăm fotografia ei în acest raport de caz.
- Melissa Mouawad, în vârstă de 29 de ani, era obeză morbid, dar a vărsat jumătate din greutate
- Reducerea consumului de grăsimi dietetice adjuvant în managementul pacienților cu cancer de sân postmenopauză
- Cele mai bune recenzii Super Hd în condiții de siguranță Pilule dietetice - Managementul imobilelor și proprietăților independenței
- Un program de planificare a meniului facilitează gestionarea extensiei dietelor Meniurile Grove
- Apendicita Cheia abdominală