Abstract
Introducere
Obstrucția celei de-a treia părți a duodenului de către artera mezenterică superioară (SMA) poate apărea în urma corecției chirurgicale a scoliozei. Condiția apare cel mai frecvent la pacienții cu greutate semnificativă cu deformări severe în primele câteva zile până la o săptămână după intervenția chirurgicală a coloanei vertebrale.
Prezentarea cazului
Prezentăm cazul atipic al unui pacient cu habitus normal al corpului și cu o scolioză toracolombară idiopatică adolescentă la 50 ° care a suferit artrodeză spinală anterioară cu instrumentare și a dezvoltat sindrom SMA datorită pierderii progresive în greutate câteva săptămâni postoperator. Afecțiunea se manifestă cu vărsături recurente, distensie abdominală, deshidratare marcată și tulburare severă a electroliților. Descompresia nazogastrică prelungită și hrănirea nazojejunală au dus la rezolvarea simptomelor fără reapariție la urmărire. Instrumentația coloanei vertebrale a fost păstrată și s-a realizat o fuziune solidă a coloanei vertebrale cu un echilibru coloanei vertebrale bun atât în planurile coronare cât și în plan sagital.
Concluzie
Sindromul SMA poate apărea mult mai târziu decât a fost raportat anterior și cu simptome care pot pune viața în pericol după corecția scoliozei. Recunoașterea timpurie a stării și instituirii măsurilor conservatoare adecvate este esențială pentru a preveni apariția complicațiilor severe, inclusiv riscul de deces.
Introducere
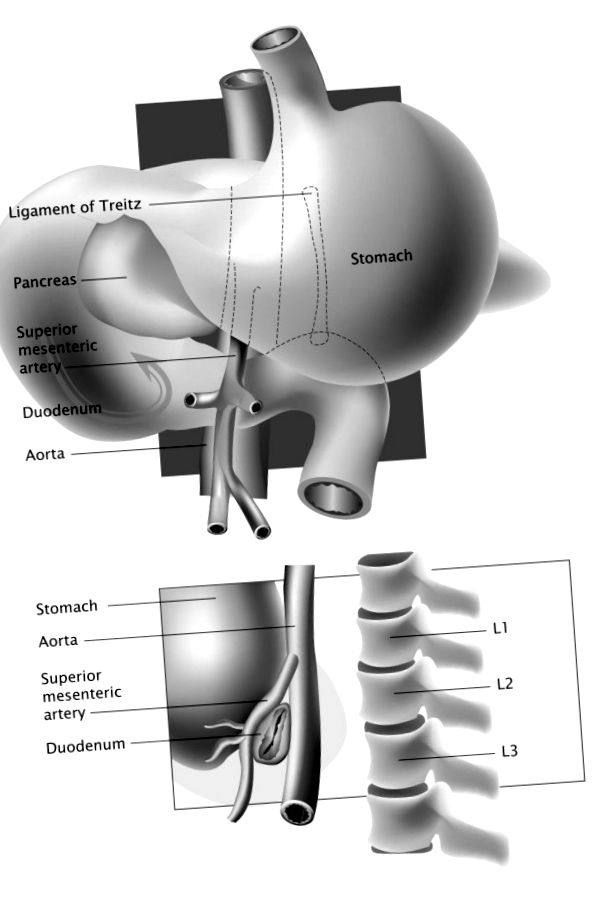
Compresia vasculară a celei de-a treia părți a duodenului de către SMA are ca rezultat dezvoltarea unei afecțiuni rare de ocluzie de ieșire gastrică cunoscută sub numele de sindrom SMA. Etiologia sindromului este legată de anatomia celei de-a treia părți a duodenului în raport cu unghiul aortomesenteric (Figura 1). Obstrucția intestinului subțire de către SMA a fost asociată anterior cu manipularea coloanei vertebrale în tratamentul chirurgical sau conservator al scoliozei și a fost descrisă și în cazurile de arsuri extinse, intervenții chirurgicale majore, cum ar fi anastomoza pungii ileoanale, leziuni multiple de luptă, traume severe, considerabile scăderea în greutate la pacienții cu afecțiuni maligne, anorexie nervoasă sau alte tulburări de alimentație, precum și după aplicarea aruncărilor spice [1–3].
Reprezentarea grafică a relațiilor anatomice dintre duoden și unghiul aortomesenteric.
În scolioză, sindromul apare cel mai frecvent la pacienții subțiri și astenici cu un indice de masă corporală scăzut (IMC) care suferă manipularea coloanei vertebrale și corectarea curburii prin instrumentare, tracțiune scheletică, turnare sau întindere; toate aceste tehnici corective au ca rezultat o prelungire semnificativă a coloanei vertebrale și o compresie extrinsecă a duodenului distal pe măsură ce trece prin unghiul ascuțit format de aortă și coloana vertebrală posterior și SMA anterior. După operația de scolioză, afecțiunea se dezvoltă de obicei în prima săptămână postoperatorie [4-6].
Prezentăm un pacient cu o scolioză idiopatică adolescentă care a suferit artrodeză spinală anterioară și a dezvoltat sindrom SMA sever la 6,5 săptămâni după operație. Din cunoștințele autorilor, acest pacient constituie cea mai recentă prezentare a sindromului SMA în urma unei intervenții chirurgicale de deformare a coloanei vertebrale raportată în literatură.
Prezentarea cazului
O fată caucaziană, în vârstă de 16,8 ani, sănătoasă, a prezentat instituției noastre o scolioză toracolombară idiopatică adolescentă. Istoricul ei medical trecut a fost lipsit de contribuții în ceea ce privește operațiile, medicamentele sau alergiile. La admitere, greutatea corpului ei a fost de 56,6 kg și înălțimea corpului de 164 cm, ambele fiind la 50-a percentilă pentru populația normală asociată sexului și vârstei. IMC-ul ei a fost de 21 kg/cm/cm, care a fost, de asemenea, la percentila 50 pentru vârsta și sexul ei. Nu au existat antecedente familiale de scolioză sau patologie gastro-intestinală.
Pacientul nostru a dezvoltat o curbă toracolombară stângă flexibilă care se extinde de la T10 la L2 și măsoară 50 ° (Figura 2). Aceasta a produs o deformare moderată datorită listării trunchiului și a translocației toracice la stânga și a unei asimetrii semnificative a taliei. Screeningul preoperator al sângelui nu a evidențiat niciun rezultat patologic. Numărul de albumină, celule albe din sânge și limfocite se aflau în limite normale. Ea a suferit artrodeza coloanei vertebrale anterioare care se extinde de la T10 la L2 cu utilizarea instrumentației de a treia generație [AO-Universal Spine System (USS) II, Stratec Medical, Oberdorf] aplicând un efect derotațional al coloanei vertebrale și grefa osoasă autologă a coastei efectuată printr-o abordare retroperitoneală toracoabdominală stângă până la coloana vertebrală. Aceasta a realizat o corecție foarte satisfăcătoare a scoliozei la 7 ° și o coloană vertebrală bine echilibrată atât în planul coronal, cât și în plan sagital. Pierderea de sânge intraoperator a fost de 200 ml.
Radiografia anteroposterioră preoperatorie a coloanei vertebrale arată o scolioză toracolombară stângă care se extinde de la T10 la L2 și măsoară 50 °.
Cursul postoperator imediat al pacientului nu a fost complicat și a fost început cu hrănirea orală în ziua postoperatorie 1. Canalul toracic a fost îndepărtat în ziua 3 postoperator și pacientul a fost echipat cu o jachetă de tencuială toracolombară pentru a oferi sprijin suplimentar coloanei vertebrale și a se mobiliza în afara ei pat conform procedurii de rutină din instituția noastră. La opt zile după intervenția chirurgicală, nu a avut plângeri ale coloanei vertebrale, se mobiliza satisfăcător și avea o greutate corporală de 52 kg (percentila 20). Ulterior a fost externată și i s-au prescris suplimente alimentare bogate în calorii pentru a obține o creștere treptată a greutății corporale până la valorile preoperatorii. Urmărirea în clinica externă a fost organizată la 3 săptămâni după externare.
Pacienta nu a reușit să participe la întâlnirea clinică și a fost readmis acut la spital la 45 de zile după fuziunea coloanei vertebrale din cauza dezvoltării greaței severe și a vărsăturilor persistente. La momentul internării, ea era deshidratată semnificativ cu oligurie asociată și tulburări electrolitice severe, inclusiv hipokaliemie și alcaloză metabolică. Greutatea ei corporală scăzuse în continuare la 45,2 kg, care era la a treia percentilă pentru populația normală de sex și vârstă. Aceasta a indicat o pierdere totală de 11,4 kg după operație, care a corespuns cu 20% din greutatea corporală preoperatorie. IMC-ul ei a fost redus la 16,8 kg/cm/cm, care a fost, de asemenea, sub a 3-a percentilă pentru vârsta și sexul ei. Sacoul coloanei vertebrale a fost îndepărtat și la examinarea clinică s-a constatat că abdomenul ei a fost considerabil distins, dar moale și non-fraged, cu sunete intestinale normale. A fost obținut un studiu de contrast cu bariu și a confirmat diagnosticul clinic al sindromului SMA (Figura 3).
Un studiu de contrast cu bariu arată dilatarea stomacului și duodenului proximal și ocluzia celei de-a treia părți a duodenului de către SMA (săgeata albă).
A fost plasat un tub nazogastric (NG) pentru drenarea conținutului gastric biliar și un tub nazojejunal (NJ) sub îndrumare fluoroscopică pentru hrănire. A fost atrasă atenția pentru corectarea deficiențelor electrolitice prin administrarea de fluide intravenoase. Aspiratele nazogastrice au scăzut treptat în următoarele 10 zile. Pacientul a primit hrană enterală pentru o perioadă totală de 2 săptămâni. A fost externată 62 de zile după operație. Suplimentele alimentare (băuturi calorifice) au fost prescrise pentru o perioadă suplimentară de 3 săptămâni. La cea mai recentă urmărire, la 3,5 ani de la corectarea scoliozei, pacienta nu avea simptome, își crescuse greutatea corporală și IMC până la valoarea preoperatorie a percentilei 50 din normal, iar coloana vertebrală fusese fuzionată fără dovezi de deformare reziduală sau recurentă.
Discuţie
Incidența sindromului SMA după proceduri chirurgicale pentru corectarea deformărilor coloanei vertebrale a fost raportată a varia între 0,5 și 4,7% [1, 4, 5, 7-10]. Condiția afectează în principal pacienții adolescenți care sunt înalți, construiți subțire cu un habitus astenic subțire. De obicei, copiii sunt prezenți pentru corecția chirurgicală a unei scolioze idiopatice adolescente în timpul fazei celei mai rapide creșteri longitudinale. Această creștere scheletică accelerată poate modifica relația dintre SMA și coloana vertebrală prin scăderea unghiului aortomesenteric și, prin urmare, crește riscul de compresie duodenală. Mecanismul este cel al unei prelungiri acute a coloanei vertebrale, care are ca rezultat o deplasare a cefaladei joncțiunii aorto-SMA în detrimentul mobilității laterale, datorită fie creșterii rapide a înălțimii care apare în adolescență, fie corectării ulterioare a deformărilor coloanei vertebrale utilizând fie metode conservatoare (corpuri și aparate dentare) sau metode chirurgicale.
Duodenul este înconjurat de un tampon de grăsime mezenteric și țesut limfatic în timp ce traversează intervalul aortomesenteric, ambele servind drept pernă, permițând spațiu suficient și prevenind obstrucția extrinsecă a intestinului cauzată de SMA. Orice factor care distruge acest spațiu care intervine sau perturbă relația dintre structurile anatomice adiacente poate duce la comprimarea sau ocluzia duodenului. Pacienții subponderali au mai puțină grăsime periduodenală pentru a amortiza și proteja duodenul în unghiul SMA.
Corecția chirurgicală a coloanei vertebrale scoliotice produce tensiune verticală pe SMA și mezenter și restrânge și mai mult spațiul disponibil pentru duoden. În plus, majoritatea pacienților cu scolioză toracică idiopatică adolescentă au asociat hipokifoză toracică, care de la sine duce la o coloană vertebrală mai extinsă și un unghi aortomesenteric redus. Un ligament suspensor scurt din punct de vedere al dezvoltării lui Treitz va menține, de asemenea, duodenul într-o poziție ridicată, precipitând o constricție suplimentară între aortă și SMA.
Într-un studiu recent, Braun și colab. [9] a raportat un grup de pacienți care au suferit o intervenție chirurgicală de scolioză și au identificat o procedură etapizată la nivelul coloanei vertebrale, un modificator lombar al B sau C, spre deosebire de A, un IMC preoperator scăzut și rigiditatea crescută a scoliozei toracice ca fiind cei mai predictivi factori pentru dezvoltarea sindromului SMA.
Simptomatologia clasică a afecțiunii include greață, vărsături biliare sau creșterea aspirațiilor biliare de NG, plenitudine și distensie abdominală postprandială, durere epigastrică, în timp ce sunetele intestinului sunt normale sau hiperactive. Abdomenul este moale, cu sensibilitate ocazională în epigastru până la palpare profundă. Vărsăturile decomprimă stomacul și produc intervale asimptomatice care durează câteva ore înainte de episodul următor.
Simptomele se dezvoltă cel mai frecvent în câteva zile după intervenția chirurgicală a scoliozei și sunt asociate cu utilizarea atât a tehnicilor de instrumentare Harrington, cât și a celei de a treia generații [4-6, 11, 12]. Cu toate acestea, Kennedy și Cooper [13] au raportat un pacient de sex masculin în vârstă de 14 ani care a dezvoltat sindromul SMA și a progresat rapid până la moarte la 40 de zile după corectarea scoliozei cu instrumentarea Harrington și aplicarea unui corp turnat. Moartea în sindromul SMA poate rezulta din inhalarea vomei sau poate fi ocazional consecința perforației gastrice [13]. În schimb, pacientul descris în prezentul studiu a avut un rezultat favorabil după un tratament conservator, chiar dacă a dezvoltat afecțiunea mai târziu decât a fost raportat anterior în urma unei artrodeze spinale anterioare cu instrumentație derotațională de generația a treia. Curbura scoliotică preoperatorie nu a fost deosebit de severă și, prin urmare, pacientul nostru nu ar fi considerat cu risc crescut. Întârzierea dezvoltării sindromului poate fi atribuită scăderii semnificative progresive în greutate care a avut loc în perioada postoperatorie și a dus la pierderea treptată a grăsimii retroperitoneale în intervalul aortomesenteric și obstrucția ulterioară a duodenului.
Rolul pierderii în greutate postoperatorie progresivă a fost identificat din ce în ce mai mult ca un factor critic predispozant în apariția afecțiunii [7, 8]. Acest lucru este în conformitate cu raportul actual al pacientului nostru care a dezvoltat sindromul SMA sever, rezultând boli medicale semnificative la 6,5 săptămâni după o artrodeză a coloanei vertebrale anterioare. Acest pacient a fost la percentila 50 pentru înălțime, greutate și IMC preoperator pentru populația normală potrivită pentru sex și vârstă. Atât greutatea, cât și IMC au scăzut progresiv la a treia percentilă după intervenția chirurgicală. Prin urmare, noi credem că factorul etiologic predominant în dezvoltarea sindromului SMA la acest pacient a fost pierderea severă în greutate care a avut loc în perioada postoperatorie. Este posibil ca aplicarea învelișului coloanei vertebrale să fi putut provoca presiune extrinsecă pe abdomen, rezultând o scădere suplimentară a unghiului aortomesenteric și contribuind la apariția simptomelor. În plus, Crowther și colab. [1] a emis ipoteza că întreruperea alimentării nervului autonom la intestinul subțire, care apare frecvent în timpul disecției retroperitoneale pentru a se apropia anterior de coloana toracolombară, poate precipita dezvoltarea afecțiunii.
Tratamentul inițial al sindromului SMA ar trebui să implice măsuri conservatoare. Scopul este de a inversa cascada patologică, care implică o obstrucție duodenală parțială primară secundară trăsăturilor anatomice care progresează spre ocluzie completă prin edem duodenal cauzat de vărsături persistente și distensie abdominală. Aportul oral trebuie restricționat. Un tub de alimentare NJ ar trebui să fie trecut distal de locul obstrucției duodenale folosind asistență radiografică pentru a furniza hrăniri enterale și pentru a obține creșterea în greutate treptată. Este important să rețineți că dilatarea gastrică și vărsăturile recurente pot duce în cele din urmă la deshidratare progresivă, hipovolemie severă, oligurie, tulburări electrolitice, cum ar fi hipokaliemia și alcaloza metabolică, care au apărut la pacientul nostru sau chiar moartea. Majoritatea deceselor raportate de această afecțiune au implicat pacienți la care diagnosticul a fost întârziat semnificativ sau a fost complet ratat.
Cu un tratament conservator adecvat, simptomele regresează de obicei după 2-3 zile și administrarea orală cu solide moi poate fi reluată sub o monitorizare atentă. Dacă hrănirile enterale nu sunt posibile și simptomatologia persistă, ar trebui introdusă o nutriție parenterală totală pentru a oferi suplimente nutriționale adecvate. Spitalizarea este semnificativ prelungită, provocând anxietate semnificativă a pacientului și a părinților. Managementul chirurgical trebuie luat în considerare numai dacă metodele conservatoare eșuează. Metodele operatorii includ duodenojejunostomia deschisă sau laparoscopică, divizarea ligamentului lui Treitz și derotarea deschisă a duodenului.
Concluzie
Considerăm că este esențial să identificăm acei pacienți care prezintă un risc mai mare de a dezvolta obstrucție duodenală și să inițieze suplimente alimentare preoperatorii intensive la pacienții subnutriți programați să fie supuși unei intervenții chirurgicale complexe de deformare a coloanei vertebrale ca măsură preventivă. În plus, semnificația unei monitorizări atente a oricărei pierderi semnificative în greutate postoperatorie și necesitatea unei intervenții timpurii nu poate fi subliniată în exces. Am descris un pacient care demonstrează că sindromul SMA se poate dezvolta târziu după operația de scolioză, o constatare care este în concordanță cu etiologia debutului treptat. Un indice ridicat de suspiciune va duce la un diagnostic precoce al afecțiunii într-o etapă în care măsurile conservatoare sunt mai susceptibile de a produce un rezultat bun. Dacă diagnosticul este întârziat sau ratat, sindromul SMA poate provoca morbiditate considerabilă și poate duce la complicații care pot pune viața în pericol.
Consimţământ
Consimțământul informat scris a fost obținut de la pacient pentru publicarea studiului. O copie a consimțământului scris este disponibilă pentru examinare de către redactor-șef al acestui jurnal.
- Sindromul de boală de dimineață după o intervenție chirurgicală de slăbire - Sursa de chirurgie bariatrică
- Cum am trecut de la chirurgia scoliozei la deadlifting 357 lire sterline; Femei; Sănătate
- Cancerul de sân metastatic prezentând ca masă orbitală un raport de caz cu revizuirea literaturii JCO Global
- Antrenorul New York Jets, Rex Ryan, suferă o intervenție chirurgicală pentru pierderea în greutate
- Magnet Cheek Plumper păstrat în estetica completă a protezelor dentare Un raport de caz