Colegiul de asistență medicală, Universitatea din Florida, HPNP Complex, P.O. Box 100187, Gainesville, FL, SUA
Corespondență către: Saunjoo L. Yoon, Colegiul de Nursing, Universitatea din Florida, Complexul HPNP, P.O. Box 100187, Gainesville, FL 32610-0187, SUA. Telefon: 352-273-6418. E-mail: [email protected] Căutați mai multe lucrări ale acestui autor
Școala de asistență medicală, Universitatea Hanyang, Seul, Coreea de Sud
Colegiul de Nursing, Universitatea din Florida, HPNP Complex, P.O. Box 100187, Gainesville, FL, SUA
Colegiul de Nursing, Universitatea din Florida, HPNP Complex, P.O. Box 100187, Gainesville, FL, SUA
Colegiul de Medicină, Divizia de Hematologie și Oncologie, Universitatea din Florida, Gainesville, FL, SUA
Colegiul de Nursing, Universitatea din Florida, HPNP Complex, P.O. Box 100187, Gainesville, FL, SUA
Corespondență către: Saunjoo L. Yoon, Colegiul de Nursing, Universitatea din Florida, Complexul HPNP, P.O. Box 100187, Gainesville, FL 32610-0187, SUA. Telefon: 352-273-6418. E-mail: [email protected] Căutați mai multe lucrări ale acestui autor
Școala de asistență medicală, Universitatea Hanyang, Seul, Coreea de Sud
Colegiul de Nursing, Universitatea din Florida, HPNP Complex, P.O. Box 100187, Gainesville, FL, SUA
Colegiul de Nursing, Universitatea din Florida, HPNP Complex, P.O. Box 100187, Gainesville, FL, SUA
Colegiul de Medicină, Divizia de Hematologie și Oncologie, Universitatea din Florida, Gainesville, FL, SUA
Abstract
fundal
Pierderea neintenționată în greutate este o problemă majoră pentru pacienții cu cancer gastrointestinal (GI), deoarece afectează tratamentul, rezultatele supraviețuirii și calitatea vieții. Până în prezent, se știe puțin despre traiectoria pierderii în greutate și relația dintre indicele de masă corporală de bază (IMC), localizarea cancerului și rezultatele. Obiectivele acestui studiu au fost investigarea tiparelor de scădere în greutate în timp la pacienții cu cancer gastrointestinal în funcție de grupurile de IMC (scăzut, normal și ridicat) și localizarea cancerului.
Metode
Am examinat datele despre fișierele medicale electronice dezidentificate ale a 801 adulți (> 2 1 ani) cu cancer gastrointestinal folosind codurile ICD-9 (150-159). Au fost utilizate statistici descriptive și modele mixte liniare pentru a examina pierderea neintenționată în greutate în timp de grupul IMC (scăzut, normal și ridicat) și pentru a determina efectul sitului cancerului primar și caracteristicile pacientului asupra pierderii în greutate.
Rezultate
Vârsta medie a pacienților a fost de 66,5 ± 11,9 ani (21-95 ani), cu 58% bărbați și 86% albi. Pierderea medie în greutate pe 3 ani a fost de 21,39 kg. La primul punct de observație, 7,8% erau în grupul cu IMC scăzut, 30,1% erau în grupul normal și 62% erau în grupul cu IMC. La sfârșitul observației, majoritatea deceselor (35,5%) au apărut în grupul cu IMC scăzut (IMC 2). S-a observat o pierdere semnificativă în greutate la pacienții cu gastric (t = −5.11, P
Concluzii
Pierderea în greutate la pacienții cu cancer GI are implicații pentru supraviețuire. Pacienții cu cancere GI superioare au înregistrat mai multe pierderi în greutate și au scăzut ratele de supraviețuire comparativ cu pacienții cu cancer GI mai scăzut. Pacienții cu o combinație de cancer GI superior (esofagogastric sau pancreatic) și IMC de bază scăzut au avut cele mai puține zile de supraviețuire și cele mai slabe rezultate ale pacientului. Intervenția timpurie pentru controlul greutății joacă un rol esențial pentru îmbunătățirea rezultatelor asupra sănătății și a ratelor de fatalitate ale acestor pacienți.
Introducere
Pierderea în greutate neintenționată afectează funcționarea fizică, 1 calitate a vieții (QoL), rezultatele tratamentului și supraviețuirea la pacienții diagnosticați cu cancer gastro-intestinal (GI). 2 Până la 20% din decesele în rândul bolnavilor de cancer sunt cauzate de cașexie, 3 pierderea neintenționată în greutate de 5% sau mai mult din greutatea corporală într-o perioadă de 6 luni sau mai mare de 2% dacă indicele de masă corporală (IMC) al pacienților este mai mic de 20 kg/m 2. 4, 5, 1 Pierderea în greutate mai mare de 15% duce la afectarea funcției fiziologice, iar 30% poate duce la moartea iminentă la pacienții cu cancer. 2 Jumătate din totalul deceselor provocate de cancer la nivel mondial 6 sunt asociate cu cașexia: pancreatică (0,33 milioane de decese), esofagiană (0,40 milioane), gastrică (0,72 milioane), pulmonară (1,59 milioane), hepatică (0,75 milioane) și colorectală (0,69 milioane) cancerele. Se estimează că 7 tipuri de cancer gastrointestinal au cea mai mare incidență a cașexiei dintre toate tipurile de cancer și a doua cea mai mare rată a mortalității datorată afecțiunii. 8 Deși cașexia poate apărea la toate populațiile de cancer, inclusiv la pacienții cu obezitate, 9 pacienți care suferă de cancer gastrointestinal prezintă un risc deosebit de cașexie severă 3 din cauza aportului nutrițional redus, a funcției GI afectată și a alterării metabolice și hormonale. 10
Cachexia este dificil de controlat, deoarece cauzele sale sunt multifactoriale. Tratamentele împotriva cancerului, cum ar fi chimioterapia, pot modifica substanțial motilitatea GI, 11, 12 provocând greață și vărsături, precum și modificarea digestiei și agravarea malabsorbției nutrienților. 13 Factorii tumorali-gazdă, cum ar fi factorul de necroză tumorală-α, interleukina-1, interleukina-6 și dereglarea leptinei, pot afecta în mod semnificativ apetitul, masa musculară și țesuturile adipoase, ducând la pierderea în greutate. 14 Disfagia care rezultă din obstrucția legată de localizarea masei tumorale (de exemplu, cancer esofagian) poate contribui la pierderea în greutate, 15 și tratamentul sau localizarea pot afecta, de asemenea, consumul de medicamente farmacologice care potolesc răspunsul inflamator, ducând la pierderea în greutate și progresia cașexiei.
O recenzie recentă a literaturii 16 a relevat că relația dintre progresia naturală a modificărilor în greutate în timp și IMC la pacienții cu cancer nu este bine studiată. Mai multe cercetări cu privire la acest subiect important sunt justificate pentru a înțelege traiectoria pierderii în greutate, în special în rândul pacienților cu cancer gastrointestinal, pe parcursul tratamentului cancerului, pentru a determina momentul optim pentru intervenție.
Obiective specifice
Obiectivele acestui studiu au fost (i) investigarea schimbărilor de greutate în timp la pacienții cu diagnostic de cancer gastrointestinal, (ii) identificarea factorilor care pot fi asociați cu modificările de greutate în timp și (iii) examinarea caracteristicilor modificărilor de greutate în funcție de IMC de bază. scăzut, IMC 2, normal, 20 ≤ IMC 2 și ridicat, IMC ≥ 25 kg/m 2) la pacienții cu cancer GI.
Metode
Design de studiu
Acesta a fost un studiu de analiză retrospectivă, care a folosit date dezidentificate din Depozitul Integrat de Date (IDR) de la Centrul de Științe ale Sănătății al instituției, după ce a primit aprobarea Consiliului de revizuire instituțională.
Probă
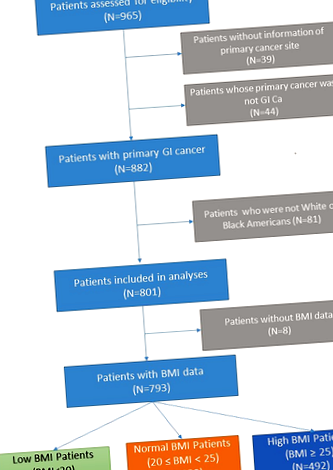
Criteriile de incluziune pentru datele pacienților au fost (i) 21 de ani sau mai mari la momentul vizitei, (ii) diagnosticate cu orice cancer gastrointestinal (de exemplu, cancer gastric, biliar, esofagian, colorectal, pancreatic și intestinal subțire) (coduri ICD - 9: 150 –159) și (iii) cel puțin două puncte de măsurare a greutății în grafic. Criteriile de excludere au fost (i) o singură măsurare a greutății documentată în timpul vizitelor, (ii) cancerul GI nu un cancer primar și (iii) fără date IMC.
Achiziționarea datelor și considerații etice
IDR-ul instituției, „un depozit securizat de date clinice”, este un sistem de baze de date gestionat activ, care integrează mai multe sisteme electronice de evidență medicală pentru a furniza date clinice orientate către pacient, pentru cercetare clinică și translațională, utilizând platforma Informatică pentru integrarea biologiei și a patului (i2b2) . Echipa de studiu a colaborat cu membrii IDR ai instituției pentru a obține date dezidentificate agregate între iunie 2011 și martie 2014 care îndeplineau criteriile de includere/excludere ale protocolului aprobat de Consiliul de revizuire instituțională al instituției (# 201400215). Niciun personal de studiu nu a interacționat direct cu pacienții sau a urmărit pacienții în scopuri de cercetare. Datele au fost păstrate pe servere de computer sigure criptate în rețeaua academică a Centrului de Științe ale Sănătății al instituției.
Variabile de interes
analize statistice
Variabilele incluse în LMM final pentru toți pacienții și pentru fiecare dintre cele trei grupuri IMC pot fi găsite în Masa A1. Pe baza criteriului informațional al lui Akaike și a probabilității de jurnal restrânse -2, o matrice de covarianță nestructurată, care a arătat o potrivire superioară a modelului în comparație cu alte matrice de covarianță, a fost aplicată pentru convergența modelului în acest studiu. Am folosit teste statistice cu o singură coadă în analiză și am considerat un P‐Valoare de 0,05 sau mai puțin semnificativă.
Rezultate
Caracteristicile pacientului
Acest grup de eșantion este format din 801 pacienți GI cu 10 802 puncte de observare incluse în modelul final (Figura 1). Caracteristicile inițiale ale pacienților sunt rezumate în Masa 1. Aproximativ 58% dintre pacienți erau bărbați și 86,0% erau albi americani. Vârsta medie a pacienților a fost de 66,5 ± 11,9 ani (21-95 ani). Numărul total de pacienți cu cancere gastrointestinale superioare (67,7%) a fost mai mult decât dublu comparativ cu numărul pacienților cu cancer gastrointestinal inferior (32,3%). Greutatea corporală medie a pacienților a fost de 81,18 ± 19,96 kg, cu un IMC mediu de 27,40 ± 6,17 kg/m 2 la începutul observației. La primul punct de observație, 62,0% dintre pacienți se aflau în grupul IMC ridicat (IMC ≥ 25 kg/m 2), 30,1% dintre pacienți se aflau în grupul IMC normal (20 kg/m 2 ≤ IMC 2) și 7,8% dintre pacienți au fost în grupul IMC scăzut (IMC 2). Timpul mediu de urmărire a fost de 230,6 ± 244,4 zile (0,1-929,6 zile) în grupul cu IMC scăzut, de 235,1 ± 267,0 zile (0,0-991,03 zile) în timpul normal și de 247,6 ± 258,4 zile (0,0-1100,8 zile) în grup înalt. Nu a existat nicio diferență semnificativă între timpii medii de urmărire pentru cele trei grupuri IMC (F = 0,24, P = 0,781).
Numărul total de pacienți (N = 801)
IMC scăzut (IMC AN1 - pacienți cu date IMC.
În grupul cu IMC scăzut, majoritatea pacienților (62,9%) erau de sex feminin; 53,2% erau adulți mai tineri, iar 46,8% erau mai în vârstă. În grupul cu IMC ridicat, majoritatea pacienților (60,2%) erau bărbați, cu 62,0% adulți în vârstă. În general, rata de supraviețuire pe parcursul perioadei de observație a fost de 72,5%, iar grupul IMC scăzut a avut cel mai mare număr de decese ale pacienților (35,5%) dintre toate cele trei grupuri IMC.
Pierderea în greutate în timp
Au existat semnificații statistice în ambele interceptări (F = 11971,81, P
Pierderea în greutate în funcție de locul cancerului primar
Cea mai mare pierdere în greutate (48,8%) a fost observată la pacienții cu cancer gastric. Aceasta a fost urmată de pierderea în greutate la pacienții cu cancer pancreatic (35,8%), cu cea mai mică pierdere în greutate raportată de pacienții cu cancer colorectal (12,0%).Figura 3). Un LMM a fost utilizat pentru a evalua modificările de greutate la pacienții cu diferite tipuri de cancer gastrointestinal. Situl primar al cancerului în sine nu a fost semnificativ statistic pentru modificarea greutății (F = 1,01, P = 0,207), dar interacțiunea principală a cancerului pe zile a fost (F = 6,71, P
Modelele de scădere în greutate în timp au diferit între trei grupuri de IMC (Figura 4B - D). Normalul (Figura 4C) și ridicatFigura 4D) Grupurile IMC au indicat diferențe semnificative în modelele de pierdere în greutate în timp, în funcție de locul cancerului primar (F = 5,20, P
Model de scădere în greutate în funcție de locul cancerului primar și de caracteristicile pacientului
Au existat diferențe semnificative de greutate în funcție de sex (F = 64,93, P Tabelul 2. Efecte fixe estimate dintr-un model mixt care prezic pierderea în greutate a pacienților cu cancer gastro-intestinal cu caracteristici inițiale ale pacienților ca covariate fixe și zile ca efect fix și aleatoriu pentru cele trei grupuri de indicatori de masă corporală
A Referințe.
Locul cancerului primar * Zile
Ca * Zile esofagiene
Ca * Zile gastrice
Zilele Ca * pancreatice
Zile Ca * hepatobiliare
Ca * intestinal subțire Zile
Colorectal Ca * Daysa A Referințe.
Negrii sau afro-americani * Daysa A Referințe.
Etapa Ia A Referințe.
Locul cancerului primar * Zile
Ca * Zile esofagiene
Ca * Zile gastrice
Zilele Ca * pancreatice
Zile Ca * hepatobiliare
Ca * intestinal subțire Zile
Colorectal Ca * Daysa A Referințe.
- IMC, indicele de masă corporală; GI, gastro-intestinal.
- A Referințe.
Pacienții cu vârsta peste 65 de ani au pierdut cu 0,007 kg/zi mai mult decât cei cu vârsta sub 65 de ani (t = −1,857, P = 0,034). În IMC normal (F = 5.541, P
Discuţie
În acest studiu al modelelor naturale de scădere în greutate în rândul pacienților cu cancer GI, scăderea neintenționată în greutate sau cașexia a fost semnificativă. Cașexia cancerului variază, în funcție de tipul de cancer, locul 17, 18 și stadiul 17; cu toate acestea, este răspândită la pacienții cu cancer localizat sau avansat. 18 În cohorta noastră, pierderea în greutate a fost semnificativ afectată de zile de observație (de la prima intrare), sexul feminin, stadiul cancerului și locul cancerului primar. Etnia, vârsta, vârsta pe zile și locul primar al cancerului, în sine, nu au prezis semnificativ pierderea în greutate. Pacienții de sex feminin au avut în mod constant o greutate semnificativ mai mică decât pacienții de sex masculin, iar pacienții de sex masculin au solicitat mai frecvent informații despre pierderea în greutate și nutriție decât omologii lor de sex feminin. 18 Rezultatele au indicat, de asemenea, că pacienții au avut greutăți similare, indiferent de locul primar al cancerului, la începutul perioadei de observare; cu toate acestea, cantitatea de pierdere în greutate a diferit treptat în rândul pacienților cu cancer, în funcție de interacțiunea dintre locurile de cancer primare și zile.
Această constatare indică două observații critice. În primul rând, de-a lungul timpului, locurile de cancer contribuie la diferite efecte metabolice asupra gazdei, 19, cum ar fi hipermetabolismul în cancerul pancreatic, 20 de simptome (de exemplu durere), răspuns la stres neuroendocrin și diferite efecte secundare din diferite protocoale de tratament, provocând o scădere a aportului de alimente și atrofie grasă. 19 În al doilea rând, pacienții pierd în greutate constant în timp, ceea ce subliniază importanța conservării greutății pentru supraviețuirea generală. La pacienții cu cancer colorectal, supraviețuirea semnificativ mai mică a fost asociată cu scăderea în greutate pe termen lung, scăderea în greutate mai mare de 5%, IMC scăzut și modificarea categoriei IMC. 21 Studiile sugerează că este necesară o mai mare conștientizare a cașexiei, 18 o intervenție timpurie în timpul stării pre-cașexiei, 1 și stabilizarea greutății 22 prin intervenție nutrițională 23 pentru a crește supraviețuirea și pentru a îmbunătăți calitatea pacientului.
Aproximativ 70% din populația din SUA este estimată a fi supraponderală sau obeză. 24 Populația noastră de studiu a fost similară cu populația SUA. La începutul observației, 62% din 801 pacienți se aflau în grupul IMC ridicat, cu un IMC mediu de 27,4 kg/m 2. Pierderea medie în greutate estimată a fost mai mare de 21 kg (aproximativ 26%) pe o perioadă de 3 ani. Având în vedere că scăderea în greutate de peste 15% este indicativă a unui risc crescut de afectare a funcției fizice și 30% a scăderii în greutate poate prezice moartea iminentă, 2 toți pacienții cu cancer GI superior sunt de așteptat să aibă o funcție fizică grav afectată și un nivel de calitate redus în viitor. Studiul nostru a arătat, de asemenea, că pacienții cu cancer de GI superior suferă o scădere în greutate mai severă comparativ cu cei cu cancer de GI inferior și pacienții cu cancer gastric și pancreatic au avut cel mai mare procent de pierdere în greutate (48,8%, respectiv 35,8%), care a fost indicativ de supraviețuire scurtată. 3
În general, ratele de scădere în greutate au fost similare în rândul celor trei grupuri de IMC, dar tiparele de scădere în greutate au fost diferite, în funcție de tipul de cancer primar în funcție de zilele din fiecare grup. Pacienții din grupul cu IMC scăzut au avut o traiectorie de scădere în greutate mai abruptă, indiferent de tipul de cancer GI. În comparație, pacienții cu cancer GI superior în grupurile IMC normale și ridicate au prezentat un model similar de scădere în greutate cu cel al pacienților din grupul IMC scăzut, în timp ce pacienții cu cancer colorectal au avut o rată mai lentă de scădere în greutate în timp, dacă au fost în grupurile IMC normale sau ridicate decât dacă ar fi în grupul IMC scăzut. Rezultatele noastre indică faptul că dacă pacienții cu cancer colorectal au un IMC normal sau ridicat la momentul diagnosticului, greutățile lor pot fi mult mai stabile în comparație cu greutățile pacienților cu cancer gastric, esofagian și pancreatic.
Concluzii
Pierderea în greutate neintenționată este o problemă majoră pentru pacienții cu cancer GI, deoarece afectează tratamentul, rezultatele supraviețuirii și QoL. Pacienții cu IMC scăzut și cancerul GI superior ar trebui să primească o atenție specială pentru intervențiile de gestionare a greutății, deoarece această populație a demonstrat cea mai mare rată a mortalității dintre toate cele trei grupuri de IMC comparativ cu alte tipuri de cancer. Studiile viitoare ar trebui să fie o prioritate pentru examinarea mecanismelor de scădere neintenționată a greutății la această populație, inclusiv toate variabilele care influențează, pentru a avansa dezvoltarea intervențiilor care vizează grupuri specifice IMC și tipuri de cancer.
Confirmare
Autorii certifică faptul că respectă orientările etice pentru publicare în Jurnalul de Cachexie, Sarcopenie și Mușchi: actualizare 2017. 26
- Produse pentru pierderea în greutate a rezervorului de rechini - Cele mai bune suplimente pentru pierderea în greutate 2019 Garcinia aprobată de FDA
- Produse pentru pierderea în greutate a rezervorului de rechini - Cele mai bune suplimente pentru pierderea în greutate 2019 Pierdere in inima
- Recenzii medicale Simply Slim (Cele mai bune pastile de slăbit pentru femei și bărbați în 2019 (Recenzie și ghid))
- Pilule dietetice Stack Cele mai bune suplimente pentru slăbit și pastile dietetice din 2019 Keto Select - chowice
- Pierderea în greutate a lui Paul Hollywood Marea stea britanică Bake Off 2019 a renunțat la asta