Asistența pacienților cu igienă personală este o parte fundamentală a asistenței medicale și oferă posibilitatea asistenților medicali să efectueze o evaluare holistică a pacientului lor
Abstract
O bună igienă personală este esențială pentru sănătatea pielii, dar are și un rol important în menținerea stimei de sine și a calității vieții. Sprijinirea pacienților pentru menținerea igienei personale este un aspect fundamental al îngrijirii asistentei medicale. Acest articol prezintă procedura de scăldat în pat a unui pacient.
Citare: Lawton S, Shepherd E (2019) Principiile și procedura de bază pentru pacienții care fac baie la pat. Nursing Times [online]; 115: 5, 45-47.
Autori: Sandra Lawton este asistentă medicală consultantă în dermatologie, Rotherham Foundation Trust; Eileen Shepherd este editor clinic, Nursing Times.
- Acest articol a fost revizuit de către colegi în dublu orb
- Derulați în jos pentru a citi articolul sau descărcați aici un PDF pentru imprimare (dacă PDF-ul nu reușește să se descarce complet, încercați din nou folosind un alt browser)
Introducere
Sprijinirea pacienților pentru a-și menține nevoile de igienă în timp ce se află în spital este un aspect fundamental al îngrijirii asistentei medicale, totuși există foarte puține dovezi care să susțină practica (Coyer et al, 2011). Igiena personală include îngrijirea:
- Păr;
- Piele;
- Unghii;
- Gură, ochi, urechi și nas;
- Zonele perineale (Dougherty și Lister, 2015);
- Ras facial (Ette și Gretton, 2019).
Igiena și îngrijirea pielii trebuie considerate ca fiind o singură entitate, deoarece ambele au un impact potențial asupra sănătății pielii și asupra confortului și bunăstării pacienților.
Factorii care au un efect negativ asupra sănătății pielii includ:
- Spălare excesivă, în special dacă se utilizează produse dure;
- Lipsa de igienă, provocând acumularea de agenți patogeni potențiali și creșterea riscului de infecție (Cowdell et al, 2014).
Caseta 1 enumeră alți factori.
Caseta 1. Factori care afectează negativ sănătatea pielii
- Nutriție și hidratare slabă
- Vârsta înaintată
- Incontinenţă
- Intervenții medicale, cum ar fi radioterapia și chimioterapia
- Afecțiuni cutanate concurente sau subiacente
- Intervenții chirurgicale, răni și drenuri
- Mobilitate redusă
Sursa: Dougherty and Lister (2015)
Ajutarea pacienților să se spele și să se îmbrace este deseori delegată personalului junior, dar timpul petrecut pentru a se ocupa de nevoile de igienă ale pacientului este o oportunitate valoroasă pentru asistenții medicali de a efectua o evaluare holistică (Dougherty și Lister, 2015; Burns and Day, 2012). De asemenea, oferă timp pentru a răspunde oricăror preocupări pe care le au pacienții și oferă o oportunitate valoroasă de a evalua starea pielii lor.
Pacienții vor avea propriile valori și practici legate de igienă, pe care asistenții medicali trebuie să le ia în considerare atunci când planifică îngrijirea. De exemplu, unii pacienți se pot scălda seara, deoarece îi ajută să se stabilească pentru noapte, în timp ce alții pot prefera să facă duș dimineața. Asistentele ar trebui, de asemenea, să discute cu pacienții orice problemă religioasă și culturală legată de îngrijirea personală (Dougherty și Lister, 2015). De exemplu, în mod ideal, pacienții musulmani ar trebui să fie îngrijiți de o asistentă de același sex (Rassool, 2015), iar hindușii ar putea dori să se spele înainte de rugăciune (Dougherty și Lister, 2015).
Ca parte a îngrijirii igienice de rutină, unii pacienți pot necesita îngrijirea cateterului uretral, îngrijirea gurii și protezei, îngrijirea picioarelor și îngrijirea ochilor. Aceste proceduri nu sunt tratate în detaliu în acest articol.
Patul scăldând un pacient
Scăldatul în pat nu este la fel de eficient ca dușul sau scăldatul și trebuie efectuat numai atunci când nu există o alternativă (Dougherty și Lister, 2015). Dacă este necesară o baie de pat, este important să le oferi pacienților posibilitatea de a participa la propria îngrijire, ceea ce ajută la menținerea independenței, a stimei de sine și a demnității.
Selectarea echipamentului adecvat
Bolurile de spălat din plastic au fost utilizate în mod obișnuit în spitale pentru scăldatul în pat, dar pot deveni ușor contaminate cu microorganisme responsabile de infecțiile dobândite de asistența medicală (Marchaim et al, 2012). Ca atare, bolurile de unică folosință de unică folosință sunt acum utilizate în mod obișnuit.
Toți pacienții ar trebui să aibă propriile articole de toaletă sau să fie furnizați articole de uz individual pentru un singur pacient până când propriile articole de toaletă pot fi aduse în spital.
Săpunul poate modifica pH-ul pielii, ducând la uscăciune și descompunerea pielii, de aceea se sugerează utilizarea cremelor emoliente de curățare a pielii (Cowdell et al, 2014). Acestea ar trebui să fie prescrise pentru pacienți individuali și ar trebui folosită o lingură sau o spatulă pentru a decanta produsul într-o oală de unică folosință pentru a preveni contaminarea; emolienții din tuburi sau recipientele pompei reduc acest risc. Consumabile noi ar trebui prescrise după tratamentul pentru o infecție a pielii (Lawton, 2016).
Cârpele de spălare reutilizabile trebuie evitate deoarece pot adăposti bacterii. Acest lucru este deosebit de important la pacienții imunocompromiși sau bolnavi critici sau la a căror integritate a pielii este compromisă, de exemplu, pacienții cu arsuri (Dougherty și Lister, 2015).
O dezvoltare relativ nouă o constituie cârpele preambalate pentru scăldatul în pat (cunoscută în mod obișnuit sub numele de baie cu sac), care nu necesită apă. O analiză sistematică care compară băile cu saci cu băile tradiționale pentru pat a concluzionat că „spălarea” fără apă poate fi o alternativă la baia tradițională pentru pat, deși sunt necesare mai multe cercetări (Groven et al, 2017).
Utilizarea mănușilor
Organizația Mondială a Sănătății (2009) a declarat că mănușile nesterile nu sunt necesare în mod obișnuit pentru spălarea și îmbrăcarea pacienților. Asistentele trebuie să evalueze pacienții individuali în ceea ce privește riscul expunerii la sânge și fluide corporale (Royal College of Nursing, 2018) și să fie conștienți de politicile locale de utilizare a mănușilor.
Dovezile sugerează că pacienții pot prefera asistenții medicali să poarte mănuși pentru a oferi îngrijire intimă (Loveday et al, 2014a), de exemplu, spălarea organelor genitale. Când sunt necesare mănuși, acestea trebuie să fie de unică folosință și să fie eliminate în conformitate cu politica locală (Loveday și colab., 2014b).
Efectuarea unei băi de pat
Caseta 2 prezintă principiile generale ale scăldatului în pat.
Caseta 2. Principiile generale ale scăldatului în pat
- Păstrați pacientul cald în orice moment
- Poziționați un salt de lenjerie lângă pacient și aruncați imediat lenjeria uzată pentru a reduce dispersia microorganismelor și a celulelor moarte ale pielii în mediu
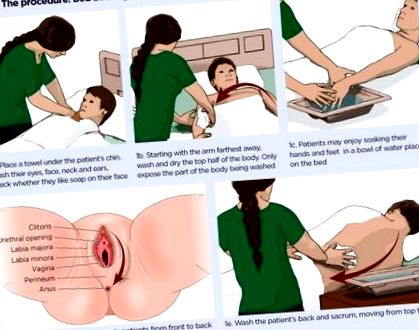
- Expuneți doar zona corpului care este spălat (Fig. 1)
- Schimbați apa dacă devine murdară sau rece și întotdeauna după spălarea organelor genitale și a sacrului
- Schimbați cârpele de spălare dacă se murdăresc și după spălarea organelor genitale și a zonei sacrale
- Verificați pielea pentru deteriorarea presiunii
- Evitați contaminarea pansamentelor și scurgerilor cu apă
- Se usucă pielea pentru a reduce riscul de deteriorare prin frecare
- Separați pliurile pielii și spălați-le și uscați-le
- Folosiți procedurile și echipamentele de manipulare manuală corecte pentru a evita rănirea dvs. și a pacientului
- Dacă pacientul este inconștient, nu uitați să discutați cu ei prin ceea ce faceți; asistentele medicale nu trebuie să vorbească despre pacient
Sursa: Ersser și colab. (2005); Dougherty and Lister (2015)
Sursa: Peter Lamb
Echipament necesar
- Șorț de unică folosință;
- Curățați lenjeria de pat și hainele;
- Două prosoape de baie;
- Spălați cârpe;
- Articole de toaletă pentru pacienți;
- Pieptene/perie;
- Echipamente pentru îngrijirea orală și a protezelor dentare;
- Boluri de spălat de unică folosință;
- Salt de lenjerie;
- Mănuși nesterile dacă este necesar un echipament de protecție personală sau pentru îngrijire intimă.
Procedura
- Consultați planul de îngrijire al pacientului pentru nevoile de igienă. Asigurați-vă că cineva va fi disponibil pentru a vă ajuta în timpul procedurii.
- Decontaminați-vă mâinile.
- Discutați procedura cu pacientul, întrebați-i rutina obișnuită de igienă și obțineți consimțământul informat pentru o baie de pat.
- Verificați dacă pacientul are dureri. Administrați analgezia dacă este necesar și asigurați-vă că a avut efect înainte de a începe baia de pat. Acest lucru va ajuta la ameliorarea oricărei dureri asociate cu mișcarea pacientului în timpul procedurii.
- Asigurați-vă confidențialitatea pacientului și verificați mediul înconjurător și cald.
- Verificați dacă pacientul dorește să-și golească intestinul sau vezica înainte de a începe procedura de scăldat.
- Asamblați-vă echipamentul și asigurați-vă că totul este la îndemână pentru a minimiza timpul la care pacientul este expus. Asigurați-vă că patul este la înălțimea corectă de lucru.
- Decontaminați-vă mâinile și puneți-vă un șorț.
- Umpleți un vas de unică folosință cu apă caldă și rugați pacientul să verifice dacă temperatura este confortabilă.
- Dacă pacientul poartă un ceas, aparat auditiv sau ochelari, scoateți-i.
- Așezați un prosop sub bărbia pacientului și curățați-i ochii în conformitate cu politica locală. Spălați fața, gâtul și urechile, verificând dacă pacientului îi place săpun pe față (Fig 1a).
- Curățați aparatele auditive și ochelarii dacă sunt purtați și returnați-i pacientului pentru a facilita comunicarea în timpul procedurii.
- Ajutați pacientul să-și scoată hainele superioare și folosiți o foaie pentru a acoperi pacientul. Expuneți doar partea corpului care este spălată.
- Începând cu brațul cel mai îndepărtat, spălați și uscați partea superioară a corpului, inclusiv brațele, mâinile, axila și trunchiul. Deplasarea pe corp în acest mod asigură pacientul curat și uscat până la sfârșitul procedurii (Dougherty și Lister, 2015) (Fig. 1b). Spălați întotdeauna corpul, de exemplu de la axilă la mâini.
- Întrebați pacientul dacă ar dori să-și înmoaie mâinile în apă (Fig. 1c).
- Scoateți îmbrăcămintea din partea inferioară a corpului, apoi spălați și uscați picioarele și picioarele, începând cu piciorul cel mai îndepărtat și lucrând de la vârful piciorului până la picior. Verificați picioarele pentru orice probleme, cum ar fi calusurile și pielea uscată.
- Schimbați apa și spălați cârpa și, dacă este necesar, aplicați mănuși nesterile înainte de a spăla organele genitale ale pacientului.
- Dacă este cazul, întrebați pacientul dacă dorește să-și spele propriile organe genitale sau obțineți consimțământul pentru a continua procedura. Pacientele de sex feminin trebuie spălate din față în spate pentru a reduce riscul de infecție a tractului urinar (Fig. 1d). Preputul la bărbații necircumciși trebuie tras înapoi și pielea de dedesubt trebuie spălată.
- Eliminați apa - și mănușile dacă sunt utilizate.
- Decontaminați-vă mâinile și umpleți un vas de unică folosință cu apă caldă, verificând din nou temperatura pacientului.
- Cu ajutorul unui coleg (care și-a decontaminat mâinile și și-a pus un șorț), rotiți pacientul pe o parte folosind echipamentul adecvat. Evaluează dacă sunt necesare mănuși pentru spălarea sacrului. Folosind o cârpă și un prosop curat, spălați și uscați partea din spate, apoi zona sacrală, deplasându-vă de sus în jos (Fig. 1e).
- Rulați pacientul înapoi și atât dvs., cât și colegul dvs. vă decontaminați mâinile.
- Schimbați foaia inferioară în conformitate cu procedurile locale.
- Ajutați pacientul să se îmbrace.
- Verificați unghiile și unghiile de la picioare ale pacientului și oferiți îngrijire unghiilor dacă este necesar.
- Ajutați pacientul să își curățe dinții și/sau protezele dentare sau ajutați-l cu îngrijirea gurii în urma procedurilor locale.
- Pieptănați sau periați părul pacientului. Oferiți-i pentru a ajuta pacienții bărbați cu bărbierit, dacă aceasta face parte din rutina lor normală.
- Terminați pregătirea patului și asigurați-vă că pacientul este cald și confortabil cu un clopot și o băutură (dacă este permis). Asigurați-vă că lucrurile lor sunt la îndemână.
- Îndepărtați și aruncați șorțurile și decontaminați-vă mâinile.
- Înregistrați îngrijirile efectuate, împreună cu orice descoperire anormală și asigurați-vă că actualizați planul de îngrijire al pacientului. Contactați specialistul în viabilitate tisulară dacă aveți nelămuriri legate de pielea pacientului.
- Responsabilități profesionale - Această procedură trebuie întreprinsă numai după formarea aprobată, practica supravegheată și evaluarea competențelor și efectuată în conformitate cu politicile și protocoalele locale.
Burns S, Ziua T (2012) O revenire la elementele de bază: igiena intervențională a pacientului (o cerere de lucrări). Asistență medicală intensivă și critică; 28: 4, 193-196.
Cowdell F și colab (2014) Igienă și intervenții emoliente pentru menținerea integrității pielii la persoanele în vârstă din cadrul spitalului și al îngrijirilor rezidențiale (Protocol). Baza de date Cochrane de revizuiri sistematice; Ediția 12: CD011377.
Coyer FM și colab (2011) Furnizarea igienei personale a pacientului în unitatea de terapie intensivă: un studiu exploratoriu descriptiv al practicii de scăldat în pat. Australian Critical Care; 24: 3, 198-209.
Dougherty L, Lister S (2015) The Royal Marsden Hospital Manual of Clinical Nursing Procedures. Oxford: Wiley-Blackwell.
Ersser SJ și colab (2005) O analiză critică a inter-relației dintre vulnerabilitatea pielii și incontinența urinară și intervenția medicală asociată. International Journal of Nursing Studies; 42: 7, 823-835.
Ette L, Gretton M (2019) Semnificația bărbieritului facial ca îngrijire medicală fundamentală. Timpuri de asistență medicală; 115: 1, 40-42.
Groven FM și colab (2017) Cum funcționează spălarea fără apă în comparație cu baia tradițională de pat: o revizuire sistematică. BMC Geriatrics; 17: 31.
Lawton S (2016) Emolienți și îmbătrânire a pielii: optimizarea eficacității și siguranței. British Journal of Nursing; 25: 11, 596-598.
Loveday H și colab (2014a) Utilizarea clinică a mănușilor: acțiuni și percepții ale lucrătorilor din domeniul sănătății. Jurnalul de infecții spitalicești; 86: 2, 110-116.
Loveday HP și colab (2014b) epic3: Ghiduri naționale bazate pe dovezi pentru prevenirea infecțiilor asociate asistenței medicale în spitalele NHS din Anglia. Jurnalul de infecții spitalicești; 86: S1, S1-70.
Marchaim D și colab (2012) Bazinele de baie din spital sunt frecvent contaminate cu agenți patogeni umani multirezistenți. American Journal of Infection Control; 40: 6, 562-564.
Rassool GH (2015) Competență culturală la pacienții care alăptează musulmani. Timpuri de asistență medicală; 111: 14, 12-15.
- Chirurgie de pierdere în greutate pentru pacienții cu IMC scăzut (IMC 30-35)
- De ce exercițiile fizice măresc epuizarea pacienților cu sindrom de oboseală cronică - ScienceDaily
- Dieta și nutriția potrivite pentru pacienții cu limfom
- Cele 5 principii universale ale unei bune nutriții - Principiul 1 al mișcării Out of the Box și al nutriției
- Principiile simple care vă vor schimba modul de detoxifiere pentru totdeauna