- Erratum la acest articol a fost publicat în Journal of Medical Case Reports 2016 10: 329
Abstract
fundal
Este neobișnuit ca purpura să apară ca urmare a consumului de alcool. O astfel de particularitate a fost observată la un bărbat în vârstă de 55 de ani, cu o istorie de 30 de ani de consum intens de alcool.
Prezentarea cazului
Pacientul caucazian a fost studiat timp de 11 ani în timpul mai multor tratamente de detoxifiere. În ultimii 2 ani ai acelei perioade, erupțiile purpurice au fost recent observate. Purpura asimptomatică a fost limitată la ambele membre inferioare, autolimitându-se cu abstinență și reapărând rapid cu recidivă de alcool. Această secvență a fost observată de șase ori, sugerând un rol cauzal al alcoolului sau al metaboliților săi. O biopsie a pielii a dezvăluit trăsături histologice ale purpurei pigmentare progresive (denumită Boala Schamberg). În plus, boala hepatică grasă alcoolică a crescut semnificativ imunoglobulinele serice (imunoglobulina A și imunoglobulina E), a activat limfocitele T și a crescut proteina C reactivă. În plus, s-a găsit imunodeficiență moderat combinată (celulară și umorală). Spre deosebire de nivelul de imunoglobulină A al pacientului, nivelul său seric de imunoglobulină E a scăzut în primele zile de abstinență, ceea ce a corespuns cu momentul declinului purpurei. Vasculita sistemică și tulburările de coagulare au fost excluse. Caracterul benign al purpurei a fost susținut de lipsa complexelor imune circulante sau activarea complementului. Un test de provocare a alcoolului cu oțet a fost urmat de dezvoltarea unor pete proaspete de „piper Cayenne” caracteristice bolii Schamberg.
Concluzii
Acest raport de caz demonstrează că boala Schamberg poate fi puternic legată de consumul de alcool, la pacientul nostru cel mai probabil ca o complicație târzie a alcoolismului sever cu boală hepatică alcoolică. Tulburările imunologice dobândite astfel ar fi putut constitui o bază pentru o reacție asemănătoare hipersensibilității după ingestia de alcool. Inducerea bolii Schamberg de către oțet poate indica o implicare a acetatului, un metabolit al etanolului.
fundal
Manifestările cutanate ale abuzului de alcool pot include rareori purpură, care la prima vedere ar putea fi legată de defecte de coagulare dobândite, cum ar fi trombocitopenia și fragilitatea vasculară rezultate din ciroza hepatică [1, 2]. Purpura este cauzată de hemoragia vaselor mici din piele sau mucoase și apare ca pete roșii sau violete care nu se blanchesc la aplicarea presiunii pe suprafața leziunii [3]. De obicei, aceste leziuni ale pielii sunt un semn distinctiv al tulburărilor de coagulare sau vasculitei [3], cum ar fi coagularea intravasculară diseminată, purpura trombocitopenică idiopatică, purpura Henoch-Schönlein (HSP) sau vasculita de hipersensibilitate (leucocitoclastică) [3-7].
Există câteva rapoarte de caz în literatura de purpură asociată cu consumul de alcool. Dintre acestea, trei au fost legate de HSP [8-10], unul a fost asociat cu sindromul Sjögren [11], altul a apărut simultan cu o disfuncție trombocitară indusă de aspirină [12], iar un altul a fost sugerat ca rezultat al trombocitopenicului trombotic purpură din cauza consumului excesiv de alcool [13].
Mai mult, dermatozele purpurice pigmentate, cum ar fi purpura pigmentară progresivă (denumită Boala Schamberg [SD]), au fost descrise ca fiind asociate cu consumul de alcool cronic [14]. SD poate apărea în fiecare grupă de vârstă de la copilărie până la seniu, este de obicei benignă și asimptomatică și apare preferențial pe membrele inferioare. Cursul este de obicei persistent și cronic [15], cu excepția tranzitorilor induși de medicamente, luând în considerare purpura inflamatorie sub influența antiinflamatoarelor nesteroidiene, acetaminofen, diuretice, meprobamat, ampicilină și amlodipină [16-18]. Histologic, SD se caracterizează prin parakeratoză neuniformă, spongioză ușoară a stratului malpighii și capilarită limfoidă. Monocitele, histiocitele, limfocitele și ocazional mastocitele se infiltrează în zona perivasculară. Celulele endoteliale se umflă și proliferează, formând astfel o rexisă a pereților capilari favorizând diapedezia eritrocitelor și depunerea ulterioară a hemosiderinei [16, 19]. Etiologia SD este obscură, dar antigenul și alte mecanisme imune celulare par a fi implicate [19-21]. În plus, o motilitate anormală, spasmatică a capilarelor, probabil prin disautonomie [22] și pigmentare a stazei [23], a fost descrisă ca fiind asociată cu SD.
În acest raport de caz, este demonstrată interacțiunea strânsă între abuzul sever de alcool și apariția SD. Pentru prima dată, după cunoștințele noastre, este prezentată o asociere a purpurei cu nivelurile serice de imunoglobulină E (IgE), precum și inducerea purpurei SD proaspete prin consumul de oțet.
Prezentarea cazului
Un pacient adult caucazian dependent de alcool care a dezvoltat purpură după ce a consumat alcool a fost observat clinic din mai 2005 până în aprilie 2016 la instituția noastră (Tabelul 1). Ultimii 2 ani („faza purpurică”; cf. Tabelul 1) au fost studiate prospectiv, iar timpul înainte de aceasta („faza nonpurpurică”) a fost studiat retrospectiv. În „faza purpurică”, a fost efectuată o biopsie a pielii, iar diagnosticarea de rutină la fiecare tratament de detoxifiere a fost extinsă prin determinarea imunoglobulinelor serice, a factorilor complementari C3 și C4 și a complexelor imune circulante. În plus, au fost efectuate ultrasunete abdominale, precum și diagnostice cerebrale și interne pentru defecte de coagulare, colagenoze și vasculită sistemică. A fost efectuat un test de provocare cu oțet, presupus a fi un test de provocare pentru acetat, un principal metabolit al etanolului [24]. Din motive etice, terapeutice și toxicologice, nu au fost efectuate teste de provocare folosind în sine etanol sau acetaldehidă.
Principalele simptome
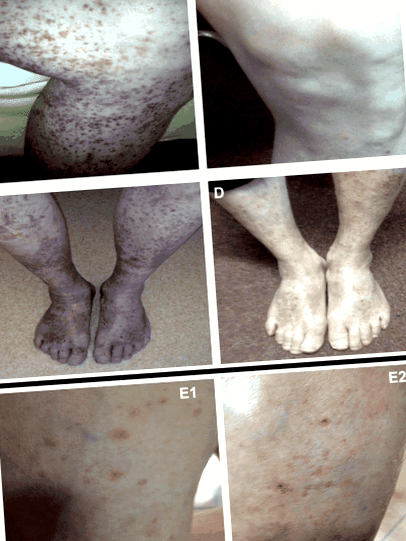
Erupții purpurice la internare (a, b) și leziuni albite cu hiperpigmentare confluentă după 14 zile de abstinență controlată a alcoolului (c, d) în noiembrie 2015. Purpura proaspătă (pete de „piper de cayenne”) după 24 de ore de băut oțet (50 ml de patru ori pe zi) (e1 tibia stângă, e2 tibia dreaptă) în aprilie 2016 la sfârșitul unui tratament de detoxifiere de 10 zile internat
Istoricul medical și al dependenței
Pacientul a raportat că a consumat alcool aproape zilnic de la vârsta de 17 ani. În ultimii 11 ani, el a finalizat mai multe tratamente de detoxifiere a alcoolului în secția noastră (Tabelul 1). Au fost diagnosticate mai multe sechele neuropsihiatrice și fizice ale consumului intens de alcool, cum ar fi boala hepatică grasă alcoolică (AFLD), convulsiile de retragere și deliria, polineuropatia, atrofia cerebrală și cerebeloasă și schimbarea personalității. Pacientul nu a raportat alte boli în istoria sa. A băut cantități preferențial mari de vodcă și bere care conțineau 200-500 g/zi de etanol și a fost de obicei adus la spital de ambulanță sau de îngrijitori, când a fost găsit beat neputincios pe străzi sau acasă. La internare, concentrațiile sale de alcool în sânge erau între 0,25% și 0,42%. Fumase de obicei până la 30 de țigări pe zi încă de la începutul adolescenței.
Analize diagnostice
Histologia biopsiei cutanate. A Există o infiltrare limfocitară perivasculară ușoară în derma superioară, fără implicarea epidermei. b Vasele de sânge prezintă reacții endoteliale fără distrugere. O extravazare a celulelor roșii din sânge poate fi văzută (prin amabilitatea prof. Dr. Kasper, MD, Institutul de patologie din Clemenshospital, Münster, Germania)
Cursul tratamentului dependenței
În timpul terapiilor sale multiple de detoxifiere (Tabelul 1), pacientul a dezvoltat de obicei simptome pronunțate de sevraj de alcool care au fost tratate cu benzodiazepine și a primit supliment de tiamină de fiecare dată. În mai multe programe ulterioare de reabilitare a pacientului intern, pacientul nu a atins abstinența durabilă. Numărul acestor tratamente a fost corelat negativ cu durata perioadelor sale de abstinență, în cele din urmă durând mai puțin de o lună după tratament. Prin urmare, pacientul a fost dus mai aproape de programul de tratament al dependenței ambulatorii al spitalului. În acest context, perioadele sale de abstinență au durat între 1 și 3 luni. Tulburările afective sau psihotice comorbide ar putea fi excluse, iar diferitele medicamente anticraving nu au fost eficiente. Disulfiramul a fost asociat cu delir și convulsii în istoria sa și, prin urmare, nu a fost aplicat.
Discuţie
Această observație longitudinală demonstrează recurența purpurei dependentă de aportul de cantități mari de alcool, care a avut loc după aproximativ 30 de ani de băut cronic, intens. Diagnosticele diferențiale, cum ar fi coagulopatiile și tulburările vasculitei, au fost excluse, în timp ce caracteristicile tipice ale SD au fost găsite într-o biopsie a pielii. Imunodiagnosticul a relevat niveluri marcat crescute de IgE și IgA și a activat limfocitele T. Simptomele vasculitei sistemice mediate de IgA (HSP), cum ar fi artralgia migratoare, simptomele gastro-intestinale, disfuncția renală, proteinuria sau hematuria [30, 31], nu au fost prezente. Mai mult, RMN cerebral nu a evidențiat nici o micro- sau macroangiopatie cerebrală sau leziuni hemoragice [32].
Alcool, ficat și IgA
Integritatea perturbată a peretelui intestinal ar putea fi responsabilă pentru creșterea CRP constatată în mod constant la băutorii în greutate (cf. Tabelul 1) [37]. CRP este recunoscut a fi o proteină inflamatorie în fază acută, remarcabil de origine hepatică.
Alcool, ficat și IgE
Reacțiile alergice la alcoolul pur sau la metaboliții săi [38] sunt rare și sunt atribuite în principal urticariei sau anafilaxiei mediate de IgE [39, 40]. Spre deosebire de IgA, IgE serică nu a fost asociată în mod clar cu severitatea disfuncției hepatice [39]. S-a constatat că nivelurile de IgE au crescut și au scăzut alături de consumul de alcool și respectiv de abstinență [39] (cf. Tabelul 2). O creștere a IgE indusă de alcool în ser poate modifica riscul de sensibilizare alergică mediată de IgE. Cu toate acestea, relevanța clinică a fost estimată a fi moderată [39]. O asociere a creșterilor IgE serice și dezvoltarea purpurei și a leziunilor renale a fost descrisă la copiii cu HSP [41, 42].
Alcool, ficat și sistemul imunitar celular
O interacțiune nefavorabilă între consumul intens de alcool și leziunile hepatice (așa cum este descris pentru activitatea serică IgA) a fost demonstrată și pentru sistemul imunitar celular [25]. Consumul cronic de alcool a afectat atât numărul, cât și funcționarea celulelor T CD4 circulante și, cu cât acestea au fost afectate, cu atât ficatul a fost mai afectat [25]. Mai mult, numărul de celule T CD4 activate a fost descris a fi crescut la persoanele cu alcoolism cronic [25], ca la pacientul nostru (vezi legenda din Tabelul 2).
Mecanismul purpurii legate de alcool prezentate
S-a descris că mastocitele sunt implicate în etiologia SD [16, 19], dar o corelație în timp util cu nivelurile de IgE, așa cum se observă la pacientul nostru, nu a fost descrisă anterior. S-ar putea specula că creșterea mediată de alcool a activității IgE servește ca o „scânteie” care aprinde purpura SD, care este de obicei cronică [15], dar poate fi tranzitorie dacă apare după administrarea anumitor medicamente, cum ar fi alcoolul [14]. La pacientul nostru, rolul cauzal al alcoolului a fost subliniat de relația temporală strânsă dintre apariția purpurei SD și recăderea alcoolului.
Concluzii
Acest raport de caz arată că purpura legată de alcool poate fi benignă, în ciuda apariției pentru prima dată după mulți ani de consum frecvent și intens de alcool, și nu are legătură inevitabilă cu vasculita dobândită sau activată sau tulburările de coagulare. Pacientul nostru a dezvoltat o reacție asemănătoare hipersensibilității la etanol și/sau acetat (așa cum se arată prin creșterea nivelului seric de IgE și IgA, precum și a limfocitelor T activate) care se manifestă ca SD cu purpură recurentă, ca o consecință a consumului intens de alcool și cronic. Purpura SD trebuie luată în considerare în lista tulburărilor dermatologice ale consumului de alcool.
- Boala Schamberg - StatPearls - Bibliotecă NCBI
- Boala Schamberg
- Schamberg; cu cauze de boală, simptome și tratament
- Boala hepatică grasă nealcoolică și asocierea acesteia cu obezitatea, rezistența la insulină și
- Screening; Diagnosticul bolii celiace - Canadian Celiac Association