Abstract
Introducere
Prezentarea clinică a pacienților cu sarcom al țesuturilor moi este foarte variabilă. Majoritatea pacienților prezintă o masă nedureroasă, de obicei una care crește în dimensiune și puțini au simptome sistemice, cum ar fi febră, scădere în greutate sau stare de rău. Sarcoamele țesuturilor moi se pot prezenta inițial ca tromboză venoasă profundă (TVP) sau chiar pot fi diagnosticate greșit, ducând la un diagnostic tardiv.
Raport de caz
O femeie de 51 de ani a prezentat la spital plângeri de durere și umflături la coapsa stângă, interpretată ca un hematom infectat cu o tromboză venoasă profundă asociată și tratată în consecință. Pacientul s-a prezentat la serviciul nostru de urgență încă de două ori. În ultima vizită și datorită unui scenariu clinic nerezolvat, s-au făcut RMN și byopsii chirurgicale care au confirmat un diagnostic de sarcom.
Discuţie
Atunci când un pacient prezintă o masă în expansiune, netraumatică, care simulează un hematom, ar trebui luate în considerare alte câteva diagnostice diferențiale, inclusiv anevrism, tendință de sângerare, hematom în expansiune cronică și sarcom al țesuturilor moi. Creșterea tumorii nedetectate în timp ce a fost tratată pentru TVP și apoi posterior pentru hematom, a fost, fără îndoială, nefastă pentru pacient, astfel încât un diagnostic mai devreme ar fi fost de preferat.
Concluzie
Atunci când un pacient prezintă un istoric neobișnuit de hematom la nivelul extremităților, este necesar să se ia în considerare posibilitatea unei tumori maligne a țesuturilor moi.
1. Introducere
Sarcoamele sunt neoplasme care apar din elementele de țesut conjunctiv ale corpului. Aproximativ 80% apar în țesuturile moi, în timp ce resturile provin din os. Sarcoamele țesuturilor moi se pot dezvolta din grăsimi, mușchi, nervi, țesuturi fibroase, vase de sânge sau țesuturi profunde ale pielii. Aproape 55% din toate sarcoamele țesuturilor moi se găsesc la nivelul extremităților, în special la nivelul membrului inferior [1], [2] .
Incidența sarcomului țesutului moale reprezintă aproximativ 1% din toate tumorile maligne [3]. Se estimează că aproximativ 10.600 de cazuri noi de sarcom al țesuturilor moi și 3800 de decese au avut loc în Statele Unite în 2009 [4] .
Există factori predispozanți care fac o persoană mai predispusă să dezvolte sarcoame ale țesuturilor moi, cum ar fi sindroame genetice (neurofibromatoză, sindrom Gardner, sindrom Li-Fraumeni, retinoblastom), expunerea la radiații și sistemul limfatic deteriorat [5]. .
Prezentarea clinică a pacienților cu sarcom al țesuturilor moi este foarte variabilă. Majoritatea pacienților prezintă o masă nedureroasă, de obicei una care crește în dimensiune și puțini au simptome sistemice, cum ar fi febră, scădere în greutate sau stare de rău. Deși nu sunt frecvente, durerea sau sensibilitatea pot apărea și, atunci când se întâmplă, posibilitatea apariției malignității este mai mare [6]. Sarcoamele țesuturilor moi se pot prezenta inițial ca tromboză venoasă profundă (TVP) sau chiar pot fi diagnosticate greșit, ducând la un diagnostic tardiv. Hematoamele intramusculare spontane la nivelul extremităților sunt foarte rare și trebuie abordate cu un grad ridicat de suspiciune clinică.
Există 3 capcane: în unele cazuri de sarcoame, un istoric de traume este raportat de pacienți, hematomul spontan ar putea dezvălui sarcoame de grad înalt, iar hematoamele, în unele cazuri, pot dezvolta o expansiune lentă3.
Factorii prognostici slabi în sarcoamele țesuturilor moi sunt metastazele primare, tumorile de grad înalt, mai multe entități histologice, tumoarea capului și gâtului sau a trunchiului profund, de dimensiuni mari, marginea de rezecție pozitivă sau incertă și vârsta mai mare [7], [8] .
Raportăm la un pacient cu sarcom de țesut moale al coapsei diagnosticat inițial și tratat ca hematom. Un studiu detaliat al istoricului pacientului, evoluția clinică și imaginile de diagnostic, precum și discutarea caracteristicilor clinice ale sarcoamelor țesuturilor moi care imită hematoamele sunt prezentate pentru a facilita diagnosticul corect.
2. Raport de caz
O femeie de 51 de ani a prezentat la spital plângeri de durere și umflături în coapsa stângă. Pacienta a avut un istoric de trei episoade anterioare de tromboză venoasă profundă cu opt luni înainte de a se prezenta la serviciul nostru de urgență (DE), de atunci, ea a urmat o terapie anticoagulantă orală. Pacientul nu a avut antecedente de traume sau tulburări de sângerare. Nu au existat antecedente familiale de tromboembolism venos.
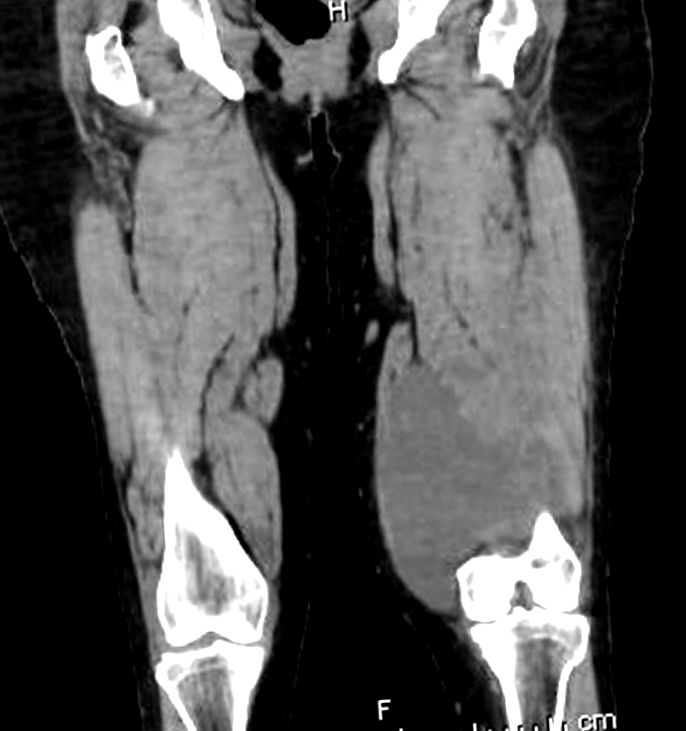
La examinarea fizică, în coapsa stângă a pacientului s-a găsit o umflătură blândă și fermă, cu o anumită roșeață și căldură locală. Coagularea sângelui a fost normală. Tomografia computerizată a membrelor inferioare a demonstrat tromboza venei poplitee stângi în canalul adductor cu un tromb luminal mare și a relevat o leziune chistică de 15 × 6 × 10 cm, umplând cu un fluid omogen, în compartimentul muscular adânc posterior coapsa inferioară, fără sept și fără componente solide vascularizate, sugerând un chist para-articular (Fig. 1, Fig. 2).
- CT - leziune chistică de 15 x 6 x 10 cm.
- CT - leziune chistică de 15 x 6 x 10 cm.
Datorită persistenței simptomelor, pacientul a fost dus în sala de operație pentru evacuarea hematomului. Nouă zile mai târziu, a părăsit spitalul pentru a relua terapia anticoagulantă orală.
Cu toate acestea, pacientul s-a întors trei săptămâni mai târziu, cu agravarea umflăturii și a durerii. Testul INR a fost ridicat (4,3). Ulterior a fost supusă unei operații de antibioterapie și evacuare a hematomului. Specimenele au fost trimise la analize patologice. A părăsit spitalul sub doze terapeutice de enoxaparină subcutanată (80 mg/zi).
Cinci zile mai târziu, pacientul a fost internat la spital raportând aceleași simptome și a fost supus unei a treia intervenții chirurgicale, cu fasciotomie, pentru îndepărtarea hematomului. Ulterior, a fost plasat un sistem de închidere asistată cu vid (VAC) pentru drenaj. Analiza microbiologică a fost negativă. Imagistica prin rezonanță magnetică (MR) a demonstrat o masă extinsă în compartimentul muscular posteromedial al coapsei inferioare stângi, măsurând 20 × 18 × 11 cm, umplându-se cu sânge și țesut necrotic, extinzându-se în compartimentul anterior și extern. Leziunea a înconjurat femurul fără dovezi de infiltrare osoasă, dar s-a observat o reacție periostală. Masa se afla în imediata apropiere a vaselor femurale profunde și comprima vasele superficiale. Leziunea a fost asociată cu limfadenopatie multiplă în regiunea inghinală homolaterală. Aceasta a fost prima dată când a fost sugerat un diagnostic de sarcom (Fig. 3).
Prezența metastazei la distanță a fost evaluată cu tomografie computerizată toracică, abdominală și pelviană și, deși nu au existat dovezi ale metastazei la distanță, au existat mai mulți ganglioni limfatici în regiunile inghinale și obturatoare cu caracteristici suspecte.
Examenul histologic a relevat un model de celule fusiform compus din celule cu nuclee mari, neregulate și pleomorfe, cu ritm mitotic ridicat și mitoză atipică. Din punct de vedere imunohistochimic, tumoarea a fost pozitivă pentru vimentină, actină musculară α-netedă, h-caldesmon și proteină S-100 și a fost negativă pentru CD34, CD117 și AE1/AE3. Un diagnostic de leiomiosarcom a fost pus pe baza acestor constatări histologice.
Pacientul a fost apoi transferat la Institutul Portughez de Oncologie unde au fost preformate tratamentul cu chimioterapie și amputarea coapsei.
3. Discuție
Leiomiosarcoamele provenite din venele periferice, inclusiv venele safene, femurale, iliace și poplitee, au fost descrise sporadic [9] .
În cazul de față, cea mai semnificativă problemă a fost întârzierea diagnosticului, rezultând întârzierea tratamentului. La examinarea cazului și stratificarea riscului inițial de TVP în conformitate cu SAGES, aceasta a fost o femeie de 55 de ani, obeză (IMC> 35), fără alți factori de risc. Dacă se ia în considerare Scorul clinic Wells, pacientul nu a avut factori de risc.
Piciorul umflat dureros este un scenariu clinic comun pentru o gamă largă de patologii. Pacienta s-a prezentat în secția de urgență, cu trei diagnostice anterioare de TVP, sub warfarină (de la primul diagnostic), cu o umflare dureroasă localizată a coapsei, fără antecedente de traumatism și cu INR normal. S-a efectuat o scanare CT și diagnosticul propus a fost un tromb al venei poplitee cu hematom asociat.
Managementul inițial în majoritatea cazurilor este de a începe anticoagularea și de a trece la o scanare venoasă duplex, deoarece prioritatea este excluderea unei TVP. Trebuie avut în vedere că doar o treime din primele episoade ale unei tromboze venoase sunt spontane [10] .
Atunci când un pacient prezintă o masă nedraumatică în expansiune care simulează un hematom, ar trebui luate în considerare alte câteva diagnostice diferențiale, inclusiv anevrism, tendință de sângerare, hematom în expansiune cronică și sarcom al țesuturilor moi [11]. .
Tumorile sunt un diagnostic diferențial rar, dar important la acești pacienți. Șaizeci la sută din sarcoamele țesuturilor moi apar la nivelul extremităților, 70% apar la nivelul membrelor inferioare și mai ales la nivelul coapsei. Ca regulă generală, orice masă de peste 5 cm care apare sub nivelul fasciei profunde ar trebui considerată sarcom, cu excepția cazului în care se dovedește altfel [12] .
În retrospectivă, probabil prima manifestare a leiomiosarcomului a fost TVP inițială, dar, deoarece pacientul a fost observat într-o altă instituție, datele lipsesc.
Prima dată când a fost evaluată de echipa noastră din departamentul de urgență, acest diagnostic diferențial (sarcom) nu a fost luat în considerare. Pacientul a fost examinat, iar CT a raportat un hematom al coapsei cu o tromboză a venei poplitee stângi, cu febră și un număr crescut de celule albe din sânge, tratamentul oferit a fost ca și cum am fi tratat un hematom infectat. După externare, pacientul s-a întors, 3 săptămâni mai târziu, de data aceasta cu coagulare modificată, care ar putea justifica reapariția hematomului coapsei, iar drenajul chirurgical a fost repetat. Hematomul nerezolvant și nodul în creștere al coapsei au ridicat un steag roșu și țesutul a fost trimis pentru a fi examinat, precum și imagistica RM a fost făcută. Examinările preoperatorii, cum ar fi imagistica CT și RM, uneori nu pot distinge cu ușurință un tromb tumoral de un cheag de sânge [13]. RMN a devenit un instrument puternic pentru diagnosticarea maselor osoase și ale țesuturilor moi, deoarece arată locația unei mase și oferă indicii privind caracteristicile intraleționale, cum ar fi modificarea mixoidă, vârsta hematomului [14], [15] și cantitatea de necroză [ 16]. Cu toate acestea, diagnosticul poate fi dificil atunci când o porțiune semnificativă a tumorii este ocupată de hematom fără o leziune de masă solidă [17], așa cum a fost cazul acestui pacient într-un stadiu incipient.
Diagnosticul obținut a fost un sarcom de țesut moale, mai precis un leiomiosarcom. Seriile mari au arătat rate de supraviețuire specifice bolii pentru sarcomul țesuturilor moi de la 73-79% la 5 ani [18], [19], [20]. Factorii prognostici independenți includ vârsta> 50 de ani, grad histologic, dimensiunea tumorii> 5 cm, tumoare profundă vs superficială, localizare proximală vs distală și margini microscopice pozitive la rezecție [18], [19], [20]. Dintre acești factori, gradul ridicat și dimensiunile mari sunt principalii predictori ai mortalității [21] .
Creșterea tumorii nedetectate în timp ce a fost tratată pentru TVP și apoi posterior pentru hematom, a fost, fără îndoială, nefastă pentru pacient, astfel încât un diagnostic mai devreme ar fi fost de preferat.
4. Concluzie
Atunci când un pacient prezintă un istoric neobișnuit de hematom la nivelul extremităților, este necesar să se ia în considerare posibilitatea unei tumori maligne a țesuturilor moi. Investiți istoricul pacientului de traume, tulburări de sângerare, medicamente antiplachetare sau anticoagulare, curs clinic și descoperiri RMN. Mai mult, sunt recomandate biopsii prompte pentru a facilita diagnosticul corect. Acest articol servește unui scop care este încă o dată alert, cu privire la prevenirea tumorii țesuturilor moi, mascat ca hematoame „spontane” și/sau TVP și la posibilele consecințe severe ale unui diagnostic tardiv.
- Pedala de pe lire sterline 8 motive pentru care ciclismul este o modalitate excelentă de a pierde în greutate Slideshow The Active Times
- Ruth Bader Ginsburg; mare frică Instanțele privite ca partizan
- Simptomele sarcomului Medicina din nord-vest
- Ouă murate! Pentru o aromă extraordinară și oțet de mere Puckery! Mănâncă ca un urs!
- Traseu în memoria celei de-a 75-a aniversări a victoriei în Marele Război Patriotic