Shun Watanabe
1 Departamentul de Chirurgie, Școala de Medicină a Universității Toho, Tokyo
2 Primul Departament de Chirurgie, Universitatea de Medicină Dokkyo, Tochigi
Shunsuke Nagashima
1 Departamentul de Chirurgie, Școala de Medicină a Universității Toho, Tokyo
Chihiro Onagi
1 Departamentul de Chirurgie, Școala de Medicină a Universității Toho, Tokyo
Nobuto Yamazaki
1 Departamentul de Chirurgie, Școala de Medicină a Universității Toho, Tokyo
Shuhei Shimada
1 Departamentul de Chirurgie, Școala de Medicină a Universității Toho, Tokyo
Masato Sakai
1 Departamentul de Chirurgie, Școala de Medicină a Universității Toho, Tokyo
Shun Yanai
3 Departamentul de Pediatrie, Școala de Medicină a Universității Toho, Tokyo, Japonia
Yoichi Haga
3 Departamentul de Pediatrie, Școala de Medicină a Universității Toho, Tokyo, Japonia
Akira Ohara
3 Departamentul de Pediatrie, Școala de Medicină a Universității Toho, Tokyo, Japonia
Minoru Kuroiwa
1 Departamentul de Chirurgie, Școala de Medicină a Universității Toho, Tokyo
Contribuții: autorii au contribuit în mod egal.
Abstract
Datorită rarității lor, strategia de tratament pentru tumorile epiteliale ovariene pediatrice este controversată, în special pentru un cistadenom uriaș. Raportăm cel mai mare caz de cistadenom mucinos (MCA) din literatura pediatrică de până acum. O fetiță de 12 ani a avut distensie abdominală și a vizitat spitalul nostru. Avea un chist multilocular cu o oarecare protuberanță în interior și valori ridicate ale CA 19-9 și CA-125. Am diagnosticat-o cu MCA stânga și i-am efectuat ooforectomie stângă. Tumora a fost MCA malignă în stadiul IA la limită și a cântărit 11,8 kg. Au trecut cinci ani, pacientul nu a experimentat recurență sau metastază. Rezecția tumorilor uriașe poate afecta respirația și circulația. Cu toate acestea, drenajul pre- sau intra-operator poate duce la diseminare și adeziune. Când tratăm tumorile epiteliale ovariene gigantice pediatrice, trebuie să înțelegem rezultatele care sugerează posibilitatea malignității pentru a decide în mod adecvat dacă drenajul trebuie efectuat.
Introducere
Se estimează că tumorile ovariene apar la 2,6 la 100 000 de fete mai mici de 15 ani, reprezentând mai puțin de 2% din toate tumorile la copii. 1 MCA (cistadenom mucinos) și SCA (cistadenom seros) provin din elemente epiteliale și sunt rare tumori ovariene pediatrice. Tumorile epiteliale ovariene reprezintă doar 10-17% din aceste tumori. 2,3 Majoritatea tumorilor epiteliale ovariene sunt cistadenomuri, dintre care 75% sunt seroase și 25% sunt mucinoase. 4.5
Raportăm cazul unei paciente de 12 ani, cu un MCA mare. Tumora a cântărit 11800 g, care este cel mai mare MCA din literatura pediatrică. Strategia de tratament pentru tumorile epiteliale ovariene gigantice a fost uneori controversată. Aici discutăm tratamentul unui MCA pediatric, în special al unui MCA gigant.
Raport de caz
O fetiță de 12 ani avea distensie abdominală severă, cu circumferința abdominală în creștere, care începuse cu 6 luni mai devreme. A vizitat spitalul nostru, deoarece distensia abdominală s-a înrăutățit, în ciuda restricțiilor sale de dietă.
Deși a avut menarhe cu 9 luni înainte de prezentare, a doua ei menstruație nu venise. În plus, nu a trăit niciodată relații sexuale.
Fata avea 170 cm înălțime și cântărea 63 kg. Indicele ei de masă corporală a fost de 21,8. Nu avea febră sau dureri abdominale. Abdomenul ei era marcat distins fără fluctuații.
Radiografia abdominală a prezentat diafragme crescute și o leziune care ocupă un spațiu mare în cavitatea abdominală. Analiza de rutină a sângelui și funcțiile renale au fost normale: număr de celule albe din sânge, 4,40 × 10 3/mm 3 (4,3-10,8 × 10 3); hemoglobină, 11,1 g/dL (12-18 g/dL); hematocrit, 34,3% (35-53%); număr de trombocite, 220 × 10 3/μL (150-400 × 10 3/μL); alanină transaminază, 13 unități/L (5-40 unități/L); aspartat aminotransferază, 22 unități/L (5-42 unități/L); azot ureeic, 16 mg/dL (8-20 mg/dL); și creatinină, 0,87 mg/dL (0,4-1,0 mg/dL).
Valorile markerilor tumorali au fost după cum urmează: hCG (Gonadotropină corionică umană), Figura 1). RMN ponderat T2 (imagistica prin rezonanță magnetică) a arătat, de asemenea, chisturi multiloculare, de intensitate ridicată, cu o structură asemănătoare vitraliilor cu un sept distinct și diferite concentrații de soluție internă. Leziunile solide au avut o intensitate mai mică decât cea a soluției interne pe imaginile ponderate T2. Pe fundul peretelui chistului dorsal, exista o structură care părea a fi un oviduct. Hidronefrozele bilaterale au fost cauzate de opresiunea chistului (Figura 2). Nu a existat nicio constatare care să sugereze metastaze peritoneale la distanță cu RMN sau CT (tomografie computerizată).
Am diagnosticat un chist multilocular care se conectează la caracteristica asemănătoare oviductului ca un cistadenom ovarian. Prin urmare, am efectuat o laparotomie.
Ne-am apropiat de abdomenul ei printr-o incizie orizontală abdominală inferioară și i-am supus ascita transparentă pentru citologie. Oviductul stâng a fost întins și conectat la partea inferioară stângă a chistului. Deși marginea oviductului și a tumorii era clară, cea a parenchimului și tumorii ovariene era ambiguă (Figura 3A, B). Prin urmare, am efectuat ooforectomie stângă. Nu au existat rezultate care să ne determine să suspectăm leziuni ale membranei sau metastaze ale ganglionilor limfatici sau metastaze la distanță sau diseminare în cavitatea peritoneală. Am crezut că tumora este benignă sau malignă la limită. Prin urmare, am decis să păstrăm oviductul. Am ligat un vas îngroșat care pătrunde în tumoră din mezometru și am îndepărtat tumora. Aderența la alte organe a fost ușoară. Citologia ascitei a indicat faptul că tumoarea nu a fost malignă, iar diagnosticul secțiunii intraoperatorii a fost diagnosticat ca MCA. Am suturat fiecare strat al peretelui abdominal și am terminat operația.
Tumoarea chistică multiloculară a fost de 420 × 220 × 200 mm și 11,8 kg (Figura 3C, D). Acesta conținea lichid mucinos, iar suprafața luminală a fost acoperită cu un singur strat de celule epiteliale de tip endocervical. În unele zone, stratificarea nucleară în 2 sau 3 straturi și formarea țesutului de granulare reactiv au fost observate patologic. Fisiunea nucleară, atipia nucleară puternică și invazia stromală nu au fost observate. Prin urmare, am diagnosticat tumora ei ca FIGO (Federația Internațională de Ginecologie și Obstetrică) etapa IA (care este definită ca tumoră limitată la 1 ovar, capsulă intactă, fără tumoră la suprafață și spălări negative) 6 MCA la limită. Cursul ei postoperator nu a avut complicații. Fiecare marker tumoral a intrat în intervalul normal. Pacientul se descurcă bine fără recurență sau metastază la 5 ani după operație.
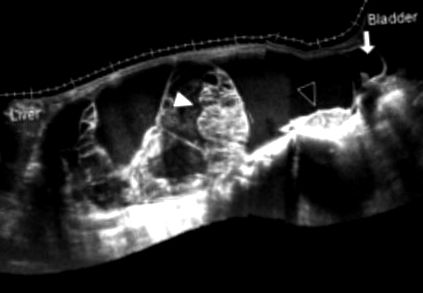
figura 1.
Imagine combinată preoperatorie a SUA. A existat un chist multilocular cu unele leziuni solide (săgeată albă) care ieșeau în interior. Pe partea dorsală era o structură asemănătoare oviductului (vârful săgeții negre).
Figura 2.
RMN preoperator. A existat un chist multilocular, de înaltă intensitate, cu intensitate variabilă pe imaginile ponderate T2. Leziunile solide au avut o intensitate mai mică decât soluția internă pe imaginile ponderate T2. O structură care pare a fi un oviduct era evidentă pe fundul chistului dorsal (săgeată).
Figura 3.
Constatări intraoperatorii. a) Chisturi uriașe cu vase dilatate prezentate la laparotomie. b) Oviductul stâng a fost întins și conectat la chist. Parenchimul ovarian era ambiguu. c, d) Tumora chistică multiloculară avea dimensiunea de 420 × 220 × 200 mm și greutatea de 11,8 kg.
Discuţie
Există o cantitate mare de diagnostic diferențial în masele abdominale chistice la copii. Posibilitatea diagnosticului depinde de organul care are chisturi. Ficatul (hamartom mezenchimal, bilom sau chist parazitar), sistemul biliar (chist coledoc sau hidrops de vezică biliară), splină (chist congenital), pancreas (chist congenital, pseudochist sau cistadenom), rinichi (hidronefroză, rinichi displazic multicistic sau renal chist multilocular), suprarenale (hemoragii suprarenale), tractul gastro-intestinal (chist mezenteric, limfangiom, chist duplicat, chist omental sau pseudochist meconiu), genito-urinar (chist uracal) și ovar (chist funcțional, teratom, chist dermoid, chistadenom, hematocolpos) pot avea chisturi. În plus, există posibilitatea apariției abcesului, a teratomului, a modificărilor necrotice sau chistice a tumorilor, a pseudochistului lichidului cefalorahidian sau a teratomului sacrococcigian. 7
Tumorile ovariene apar la 2,6 din 100 000 de fete cu vârsta sub 15 ani, ceea ce reprezintă 2% din toate tumorile la fetele sub 16 ani. 1 Dintre aceste tumori, 67% sunt tumori cu celule germinale, iar 10-17% sunt tumori epiteliale, cum ar fi MCA sau SCA. 2,3 Tumorile epiteliale sunt în principal boli ale femeilor de 30 și 50 de ani. 8
Majoritatea tumorilor epiteliale ovariene sunt cistadenomuri, dintre care 75% sunt seroase și 25% dintre acestea sunt mucinoase. 4,5 Dintre tumorile epiteliale, tumorile mucoase au lichid gelatinos lipicios și uneori prezintă o masă mare multiloculară. Microscopic, chisturile sunt formate din epiteliu cu diferențiere mucinoasă coloană înaltă. 9 Tumorile epiteliale ovariene la copii sunt de obicei unilaterale și 12% sunt maligne. 10
Există un concept de tumori limită în tumorile epiteliale ovariene, inclusiv MCA și SCA. O tumoare de limită mucoasă ovariană a fost descrisă pentru prima dată într-un studiu efectuat de Cleveland Clinic în 1955. 11 Ulterior, în clasificarea Comitetului pentru cancer al FIGO în 1971 și pe lângă cistadenomul benign și cistadenocarcinomul, cistadenomul cu activitate proliferantă a celulelor epiteliale și s-au clasificat anomalii nucleare, dar fără creștere distructivă infiltrativă (malignitate cu potențial scăzut). 12 Mai mult, OMS (Organizația Mondială a Sănătății) a folosit, de asemenea, conceptul de tumoră malignă la limită și carcinom de malignitate scăzută în clasificarea tumorilor ovariene în 1973. 13 Deoarece malignitatea la limită are un prognostic net mai bun decât cel al cistadenocarcinomului, această clasificare adecvată este acum, în general, omniprezent.
Criteriile de diagnostic patologic pentru fiecare grup de tumori mucinoase sunt următoarele: 1) MCA benignă nu prezintă stratificare a stratului nuclear sau invazie stromală. 2) Tipul maligne limită de MCA prezintă stratificare nucleară în 2 sau 3 straturi fără invazie stromală. 3) MCA prezintă invazie stromală sau stratificare nucleară a mai mult de trei straturi. 14.15
La pre- sau intraoperator, prezența unui „nodul mural” este utilă pentru clasificarea tumorii în unele cazuri. Un nodul mural este o protuberanță de câțiva centimetri a trăsăturilor galbene, roșii sau maro, 16 și constă din trei tipuri: (I) morfologie sarcomatoidă reactivă, (II) mugur de cancer nediferențiat și (III) un nodul sarcom. Deși tipul III urmează evoluția malignă, tipul I nu are niciun efect asupra prognosticului, iar tipul II nu afectează prognosticul decât dacă apare deteriorarea membranei. 17 Deoarece MCA ovarian la limită poate avea chisturi multiloculare care conțin orice tip de nodul, trebuie să le distingem. 18,19 Caracteristicile tipului III sunt de formă neregulată, suprafață aspră, subsol larg, ecou intern neuniform și lipsă de flux sanguin. 20 Cu toate acestea, pe baza studiului a 123 de tumori ovariene mucinoase, Moro și colab. 21 nodulul mural argumentat este tipic în MCA de tip endocervical la limită. În acest caz, nodulii care au un subsol larg și un ecou intern neuniform au fost patologic de tip I, iar tumora a fost MCA limită.
CA-125 este de obicei crescută în timpul dezvoltării tumorilor epiteliale. În tumoarea ovariană, tumorile seroase tind să prezinte un nivel crescut al serului CA125. 22 Nivelurile CA-19-9 cresc atunci când apare ruptura, inflamația sau aderența din cauza tumorii mari. Mai multe lucrări raportează că există o corelație semnificativă între dimensiunea tumorii și valorile serice ale CA 19-9. 23 Deși Cho et al. 23 au raportat că a existat o corelație semnificativă între nivelurile serice de CA 19-9 și tipurile patologice (limită sau malignitate), Kelly și colab. 24 a negat corelația. Prin urmare, corelația dintre ele este controversată.
Deși diagnosticul final este ghidat de constatările patologice, diagnosticul specimen intraoperator este adesea înșelător. În acest caz, diagnosticul intraoperator a fost un adenom, dar diagnosticul patologic a fost schimbat într-o tumoră limită.
Leziunile foarte maligne sunt descoperite recent prin adăugarea de decupaje după operație. Se pare că este mai dificil să se determine un diagnostic patologic intraoperator adecvat pentru MCA decât pentru SCA, deoarece tumorile mucinoase tind să fie mai mari. 25 În literatura de specialitate până în prezent, sensibilitatea diagnosticului intraoperator în grupul limită este de până la 44,4% până la 50,0%, indicând faptul că diagnosticul precis al specimenului intraoperator este dificil. 25-29
În etapa adultă I la limita MCA, rata de recurență este de 6%. 30 Rata de supraviețuire la 5 ani este de 98%, iar rata de supraviețuire la 10 ani este de 96% atunci când se efectuează o intervenție chirurgicală adecvată. 14 Cu toate acestea, 92,8% din aceste cazuri sunt în stadiul I și nu au fost raportate cazuri de MCA limită cu metastază. 30 Chiar dacă MCA limită este ratată, prognosticul este aproape întotdeauna bun. Nu există nicio problemă dacă puteți diagnostica în mod adecvat doar MCA. 29
Pe de altă parte, s-a raportat că decesul cauzat de terapia adjuvantă prezintă un risc mai mare decât decesul natural cauzat de cancer la pacienții cu MCA în stadiul I. Prin urmare, ooforectomia sau salpingo-ooforectomia este necesară și suficientă. 18 În ceea ce privește biopsia ovarului contralateral, nu este de preferat din cauza potențialului de aderență abdominală sau de deteriorare a ovarului normal. 31 Prin urmare, tratamentul nostru a fost adecvat pentru acest caz. Cu toate acestea, există opinii diverse despre explorarea ovarului sănătos contralateral.
Ottesen și colab. 32 au raportat că procentul tumorilor mucinoase ovariene adânci maligne și carcinom adulte a fost de 24% și nu au existat cazuri gigantice cu metastază. Tumorile mucinoase invadează mai rar ovarul decât tumorile seroase. Prin urmare, alte simptome decât distensia abdominală sunt mai puțin susceptibile de a fi prezente în tumorile mucinoase.
În cazurile tumorale gigantice, rezecția tumorii poate duce la unele modificări ale respirației și circulației din cauza creșterii revenirii venoase, a migrației trombului sau a reexpandării plămânilor. 32 Prin urmare, este adesea luat în considerare drenajul pre- sau intraoperator. Cu toate acestea, dacă tumoarea are potențial malign, drenajul chistului poate duce la diseminarea abdominală și există, de asemenea, posibilitatea de a provoca aderența în cavitatea peritoneală. Deși recurența tumorilor mucoase ovariene este extrem de rară, s-a raportat că ruptura intraoperatorie afectează în mod clar recurența. 33,34 Prin urmare, este importantă realizarea rezecției blocului fără deteriorarea membranei. Nu a existat nicio diferență semnificativă în incidența complicațiilor la compararea cazurilor de rezecție primară și rezecție cu drenajul pre și intraoperator. Considerăm că, dacă o tumoare are potențial malign, se recomandă rezecția primară prin laparotomie. În cazul nostru, am efectuat o rezecție primară fără drenaj pe baza posibilității de malignitate, deoarece au existat leziuni suspectate de noduli murali în descoperirile preoperatorii din SUA și RMN. 32
În rapoartele anterioare, a fost raportată o posibilitate de reapariție până la 20 de ani mai târziu; prin urmare, este necesară urmărirea pe termen lung. 35 De asemenea, intenționăm să continuăm urmărirea pe termen lung în acest caz.
La adulți, peste 10 kg este definită ca o tumoare ovariană gigantică. 36 MCA ovariană maximă care a fost raportată anterior a fost de 164 kg la adulți, 37 și 7,86 kg la pacienții cu vârsta de 15 ani sau mai puțin. 19 Prin urmare, acest caz este tumoarea de dimensiuni maxime la copii.
Concluzii
În tumorile mucinoase ovariene, prognosticul este favorizat chiar și într-un caz uriaș, cu excepția MCA.
Pot exista opțiuni de drenaj înainte sau în timpul intervenției chirurgicale pentru a evita evenimentele perioperatorii nefavorabile, cum ar fi fluctuațiile în respirație și circulație. Cu toate acestea, dacă tumora este posibil malignă, se recomandă ooforectomia primară sau salpingoooforectomia. Este extrem de important să nu ratați constatările care sugerează apariția malignității, cum ar fi chisturile multiloculare cu noduli murali sau valorile ridicate ale markerilor tumorali.
- Utilizarea zirconiului pentru a restabili dentiția grav uzată Un raport de caz
- Șocul hemoragic indus de deficiența vitaminei K după toracenteză un raport de caz
- Tratamentul revărsărilor pleurale maligne cazul imunoterapiei localizate Jurnal pentru
- Tratarea durerii cronice cu o dietă pe bază de plante - un raport de caz; Dietele pe bază de plante în medicină
- Importanța imagisticii în diagnosticul diverticulului gastric un raport de caz