Farid Imanzadeh
Departamentul de Gastroentrologie și Hepatologie Pediatrică, Spitalul de Copii Mofid, Universitatea de Științe Medicale Shahid Beheshti, Teheran, Iran
Peiman Nasri
Departamentul de Gastroentrologie și Hepatologie Pediatrică, Spitalul de Copii Mofid, Universitatea de Științe Medicale Shahid Beheshti, Teheran, Iran
Somayeh Sadeghi
1 Departamentul de Medicină Internă, Spitalul Al-Zahra, Universitatea de Științe Medicale din Isfahan, Isfahan, Iran
Aliakbar Sayyari
Departamentul de Gastroentrologie și Hepatologie Pediatrică, Spitalul de Copii Mofid, Universitatea de Științe Medicale Shahid Beheshti, Teheran, Iran
Naghi Dara
Departamentul de Gastroentrologie și Hepatologie Pediatrică, Spitalul de Copii Mofid, Universitatea de Științe Medicale Shahid Beheshti, Teheran, Iran
Karimi Abdollah
2 Centrul de cercetare a infecțiilor pediatrice, Spitalul de copii Mofid, Universitatea de Științe Medicale Shahid Beheshti, Iran
Yalda Nilipoor
3 Departamentul de Patologie Pediatrică, Spitalul de Copii Mofid, Universitatea de Științe Medicale Shahid Beheshti, Iran
Mahbubeh Mansuri
4 Departamentul de Imunologie Pediatrică, Spitalul de Copii Mofid, Universitatea de Științe Medicale Shahid Beheshti, Iran
Katayoon Khatami
Departamentul de Gastroentrologie și Hepatologie Pediatrică, Spitalul de Copii Mofid, Universitatea Shahid Beheshti de Științe Medicale, Teheran, Iran
Payman Rouhani
Departamentul de Gastroentrologie și Hepatologie Pediatrică, Spitalul de Copii Mofid, Universitatea de Științe Medicale Shahid Beheshti, Teheran, Iran
Beheshteh Olang
Departamentul de Gastroentrologie și Hepatologie Pediatrică, Spitalul de Copii Mofid, Universitatea de Științe Medicale Shahid Beheshti, Teheran, Iran
Abstract
Fundal:
Dovezile au arătat o legătură între bolile alergice și bolile inflamatorii intestinale (IBD). Am investigat alergiile alimentare la pacienții irani pediatrici cu IBD.
Materiale și metode:
Un studiu transversal a fost realizat pe un eșantion consecutiv de copii cu IBD nou diagnosticați, referindu-se la Spitalul Universitar pentru Copii Mofid din Teheran (Iran) în perioada noiembrie 2013 - martie 2015. Date despre vârstă, sex, istoricul alergiilor la laptele de vacă (CMA), S-au adunat tipul IBD, teste de laborator de rutină și descoperiri colonoscopice și histopatologice. Alergia alimentară a fost evaluată cu testul de înțepare a pielii (SPT).
Rezultate:
Un total de 28 de pacienți, incluzând 19 colită ulcerativă (UC), 7 boala Cronh (CD) și doi cu colită neclasificată cu o vârstă medie de 8,3 ± 4,4 ani. (57,1% femei, 42,9% au fost studiate. Istoria CMA a fost prezentă la opt pacienți (28,6%). Șaptesprezece pacienți (60,7%) au avut cel puțin o alergie alimentară (68,4% din UC față de 42,9% din CD, P = 0,230 Zece pacienți (35,7%) au avut alergii alimentare multiple (36,8% din UC vs. 42,9% din CD, P> 0,999). Alimentele alergice obișnuite au fost laptele de vacă (28,6%), carnea de vită, fructele de mare, albumenul, grâul și nucile (fiecare 10,7%) și arahide și castane (fiecare 7,1%). SPT a prezentat CMA în 68,4% (8/17) din UC, dar niciunul dintre pacienții cu CD (P = 0,077).
Concluzie:
Alergia alimentară este frecventă la pacienții irani cu IBD pediatric cu CMA fiind cea mai frecventă alergie observată. CMA pare a fi mai frecventă la UC decât la pacienții cu CD.
INTRODUCERE
Boala Crohn (CD) și colita ulcerativă (UC) sunt boli cronice, recidivante și inflamatorii ale tractului gastrointestinal care afectează atât adulții, cât și copiii de diferite vârste. [1] Incidența bolilor inflamatorii intestinale pediatrice (IBD) variază de la 0,2 la 13,3 cazuri la 100.000 de populații pe an în diferite zone geografice, dar sa raportat că este în creștere la nivel mondial. [2] Patogeneza IBD este complexă și, desigur, nu este pe deplin înțeleasă. Se sugerează că se datorează reacțiilor imune inadecvate ca răspuns la antigenele prezentate în intestin la un individ susceptibil genetic. [1] Cu toate acestea, variațiile genetice cunoscute nu pot explica complet diferențele geografice în incidența IBD, sugerând un rol pentru interacțiunile genă-mediu în fiziopatologia bolii [3], precum și în incidența crescută observată. [4]
Factorii de mediu implicați în dezvoltarea IBD pediatric includ dieta, infecțiile timpurii și utilizarea antibioticelor, expunerea la poluarea aerului și ipoteza igienei. [5] Cu toate acestea, din cauza lipsei de studii, astfel de factori nu sunt încă confirmați că joacă un rol în incidența crescută a IBD pediatrică. Tendința de creștere a incidenței IBD pediatrică a fost paralelă cu o creștere a bolilor alergice în ultimele decenii. [6,7,8] În consecință, poate fi ipotezată o asociere între IBD și bolile alergice.
O serie de studii au arătat o legătură între IBD și bolile atopice, cum ar fi eczema, rinita alergică și astmul. [9] Sunt disponibile, de asemenea, date privind rolul posibil al alergiei alimentare în dezvoltarea IBD. [9] Aportul alimentar poate afecta răspunsul imun gastro-intestinal prin prezentarea de antigeni alimentari diferiți, modificarea echilibrului imunologic și schimbarea microbiotei intestinale. [5] Într-adevăr, simptomele gastrointestinale se numără printre cele mai frecvente manifestări clinice ale alergiilor alimentare. [10,11] Datele disponibile au arătat o legătură între antecedentele de alergie la laptele de vacă (CMA) în copilărie și riscul crescut atât de CD cât și de UC în copilărie. [ 12,13] Cu toate acestea, au fost efectuate foarte puține studii în acest sens, în special în populația noastră, adică în Iran. În consecință, ne-am propus să evaluăm frecvența alergiilor alimentare la un eșantion de copii iranieni cu IBD.
MATERIALE ȘI METODE
Pacienți și setări
Acest studiu transversal a fost realizat pe un eșantion consecutiv de copii cu IBD nou diagnosticați, referindu-se la clinica de gastroenterologie pediatrică a Spitalului de Copii Mofid (Teheran, Iran) în perioada noiembrie 2013 - martie 2015. Criteriile de incluziune au fost vârsta cuprinsă între 2 și 18 ani. și diagnosticul IBD pe baza prezentării clinice, testelor de laborator, endoscopiei gastrointestinale superioare și inferioare și examenelor histopatologice. [14] Nu au fost incluși cei cu urticarie dermatografică și cei care au consumat antihistaminice în săptămâna precedentă sau au fost deja în tratament cu corticosteroizi sau imunosupresori. Mărimea eșantionului a fost calculată ca 25 de cazuri, luând în considerare probabilitatea de eroare de tip I de 0,05, puterea de studiu de 0,8 și așteptând frecvența alergiilor alimentare la cel puțin 17,7% dintre copiii IBD conform datelor anterioare. [15] Studiul a fost aprobat de Comitetul de Etică al Universității de Științe Medicale Shahid Beheshti, iar consimțământul informat a fost obținut de la părinți.
Măsurători
Părinții au fost intervievați, copiii au fost examinați, iar documentele pacienților au fost revizuite de un tip de gastroenterologie pediatrică. Au fost colectate următoarele date: vârsta, sexul, istoricul CMA, istoricul bolilor atopice ale pielii, tipul IBD, durata simptomelor înainte de diagnostic, datele de laborator (la momentul diagnosticului), descoperirile colonoscopice și histopatologice și implicarea extraintestinală legată de IBD . Istoricul CMA a fost considerat pozitiv, dacă copilul a suferit sângerări gastro-intestinale după ce a consumat un produs jurnal și s-a îmbunătățit prin eliminarea acestuia din dietă.
Test de înțepătură a pielii
Au fost efectuate teste de control pozitive și negative cu clorhidrat de histamină (1 mg/ml) și soluție salină normală pe antebraț. Cei cu răspuns pozitiv la soluție salină normală sau răspuns negativ la histamină au fost excluși din studiu. Folosind un kit comercial disponibil (GreerPick ™, Lenoir, NC, SUA), s-a efectuat testul de înțepare a pielii (SPT) pentru evaluarea alergiei la următoarele alimente: gălbenuș, albine, lapte de vacă, grâu, orz, soia, orez, pui, vita, fructe de mare, nuci, castane, arahide, rosii, cartof, banane, pepeni, portocala, capsuni, kiwi, mar, telina, ceapa, vanilie, ciuperca, susan, cacao, ghimbir, piper negru, piper verde, morcovi, măslin și mure. Această listă de alimente a fost selectată pe baza necesității și convenționalității alimentelor din dieta copiilor iranieni și în conformitate cu alte rapoarte privind alergia alimentară la copii. [16] Testul cutanat a fost efectuat pe antebraț, cu o picătură de alergen a fost plasată la fiecare loc de testare, iar apoi locurile de testare au fost zgâriată cu o lancetă. Reacția cutanată a fost evaluată după 20 de minute și s-a măsurat mărimea fulgerului și a furiei. Un rezultat pozitiv al testului a fost considerat un fluierat de 3 mm deasupra și un flare de 5 mm mai mare decât locul de control negativ.
analize statistice
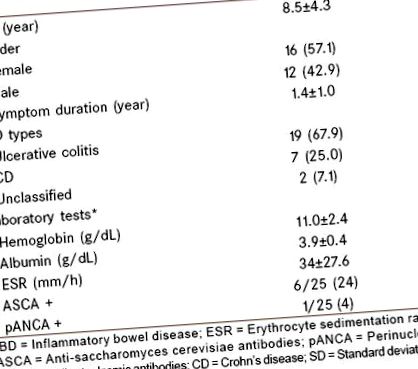
tabelul 1
Pacienți și caracteristici ale bolii (n = 28)
Antecedentele de CMA și boli atopice ale pielii au fost pozitive la 8 (28,6%) și, respectiv, 5 (17,9%) dintre pacienți. Șaptesprezece pacienți (60,7%) au avut alergie la cel puțin un aliment, iar 10 pacienți (35,7%) au avut alergii alimentare multiple. Frecvența alergiilor alimentare este prezentată în Figura 1. În ordine, pacienții au avut alergie la laptele de vacă (28,6%), carnea de vită, fructele de mare, albine, grâu și nuci (fiecare 10,7%), arahide și castane (fiecare câte 7,1%) și căpșuni, cartofi, susan, banane, orz, măr, măsline, soia, roșii, kiwi, cacao și portocală (fiecare 3,6%).
Frecvența testului pozitiv al înțepăturii pielii la fiecare dintre alimente
Comparația pacienților cu UC și CD în ceea ce privește istoricul alergiei și rezultatele testelor cutanate sunt prezentate în Tabelul 2. Frecvența de a avea cel puțin o alergie alimentară la testul cutanat a fost ușor, dar nu semnificativ, mai mare la UC decât la pacienții cu CD (68,4% față de 42,9%, P = 0,230). Dintre pacienții cu UC, 36,8% au avut alergii alimentare multiple, comparativ cu 42,9% dintre cei cu CD (P> 0,999). Dintre cei care au avut cel puțin o alergie alimentară, 53,8% (7/13) din UC și 100% (3/3) dintre pacienții cu CD au avut alergii alimentare multiple (P = 0,250). În ceea ce privește rezultatele testelor alimentare specifice, alergia la albumină a fost prezentă numai la pacienții cu CD (28,6), în timp ce alergia la laptele de vacă a fost prezentă doar la pacienții cu UC (36,8%), Tabelul 2 .
masa 2
Comparația pacienților cu colită ulcerativă și CD în ceea ce privește rezultatele testelor de alergie alimentară
DISCUŢIE
Scopul acestui studiu a fost de a evalua frecvența alergiilor alimentare la un eșantion de pacienți irani pediatrici cu IBD. Frecvența alergiilor la cel puțin un aliment din studiul nostru (60%) a fost comparabilă cu cea raportată la copiii iranieni cu afecțiuni alergice (53%), [17] dermatită atopică (51%), [18] și astm (47%) ) [19] și mai mare decât acesta este raportat de la populația generală (12%). [20] În plus, am găsit alergii alimentare multiple la cel puțin o treime din pacienții cu IBD pediatrică, ceea ce este destul de mare decât cel observat la populația generală (2,4%), [21] și chiar comparativ cu copiii cu boli atopice (12%) .). [22] Similar cu copiii cu boli atopice, alergia CMA a fost cel mai frecvent tip de alergie alimentară în IBD pediatrică iraniană. Nu am avut niciun grup de control pentru compararea directă a datelor. Singurele date disponibile privind frecvența alergiilor alimentare la copiii din populația generală din societatea noastră au raportat o alergie alimentară totală de 12%. [20] Studiile efectuate pe populațiile occidentale au arătat că aproximativ 8% dintre copiii din populația generală au cel puțin o alergie alimentară, CMA fiind cel mai frecvent tip de alergie alimentară. [16] În consecință, rezultatul studiului nostru poate indica o frecvență mai mare a alergiilor alimentare la pacienții irani pediatrici cu IBD comparativ cu populația generală.
Studiul nostru are o serie de limitări. Mărimea eșantionului a fost mică și nu a existat un grup de control pentru compararea datelor. În plus, am evaluat alergia alimentară prin SPT, care, comparativ cu alte metode (de exemplu, antigene specifice imunoglobulinei E), poate să nu fie o măsură optimă. [28] Deși un diagnostic fiabil de alergie la un alergen alimentar este în funcție de preluarea istoricului și durata dintre ingestia de alimente și apariția semnelor și simptomelor și testul de provocare, pacientul cu IBD a fost simptomatic și unele manifestări clinice ale IBD sunt aceleași cu alergia alimentară. În plus, testul de provocare a parametrilor legali nu a fost ales ca instrument de diagnostic în studiul nostru. Prin urmare, SPT preferă ca modalitate posibilă și adecvată pentru evaluarea alergiei la alergenii alimentari. [29]
Pe scurt, am constatat că alergia la alimente este frecventă la pacienții irani cu IBD pediatric cu CMA fiind cea mai frecventă alergie observată. Conform rezultatelor noastre, CMA pare să fie mai frecvent prezent la UC decât la pacienții cu CD, în timp ce pacienții cu CD cu alergie alimentară au fost mai probabil alergici la mai multe alimente în comparație cu pacienții cu UC. Cu toate acestea, nu se poate trage o concluzie clară din cauza limitărilor studiului. Studii suplimentare cu un eșantion mai mare de pacienți și inclusiv cazuri de control sunt justificate în acest sens. De asemenea, sunt justificate studii privind rolul posibil al alergiei alimentare pe parcursul clinic al IBD pediatric.
Sprijin financiar și sponsorizare
Centrul de cercetare a infecțiilor pediatrice, Universitatea de Științe Medicale Shahid Beheshti (subvenția nr. 5350).
Conflicte de interes
Nu există conflicte de interese.
CONTRIBUȚIILE AUTORULUI
- Dieta pentru eliminarea alimentelor și deficiența nutrițională la pacienții cu boală inflamatorie intestinală
- Eliminarea dietetică a copiilor cu alergie gastrointestinală indusă de proteinele alimentare - micronutrienți
- Bacteriile „bune” pot preveni - și inversa - alergia alimentară - Boston Children; cu Descoperiri
- Dieta care mimează postul este promițătoare pentru tratarea persoanelor cu boli inflamatorii intestinale, studiul USC
- Dieta ca opțiune terapeutică pentru boala inflamatorie intestinală a adulților - PubMed