Corespondență cu: Ji-Hong Chen, MD, dr., Profesor de medicină, director al laboratorului de motilitate GI, Departamentul de Gastroenterologie și Hepatologie, Spitalul Renmin al Universității Wuhan, nr. 238 Jiefang Road, Wuchang, Wuhan 430060, provincia Hubei, China. nc.moc.liamdem@2gnohijnehc
Telefon: + 86-27-88041911 Fax: + 86-27-88042292
Abstract
OBIECTIV: Studierea durerii toracice non-cardiace (NCCP) în raport cu motilitatea esofagiană ineficientă (IEM) și consumul rapid de alimente.
METODE: Pacienții NCCP cu un obicei auto-raportat de a mânca rapid au suferit manometrie esofagiană pentru diagnosticarea IEM. Interviurile telefonice au identificat obiceiurile alimentare ale pacienților suplimentari cu IEM. Compararea caracteristicilor manometrice a fost făcută în rândul pacienților cu IEM cu și fără obiceiul unui aport rapid de alimente și a unor controale sănătoase. Un studiu de caz a investigat efectul mestecării gumei de 6 luni asupra restabilirii motilității esofagiene la un pacient cu IEM. Manevra Valsalva a fost efectuată la pacienții cu IEM și controale sănătoase pentru a evalua conformitatea esofagului ca răspuns la creșterea presiunii abdominale.
REZULTATE: Deși majoritatea pacienților diagnosticați cu NCCP nu prezintă IEM, în mod remarcabil, toți cei 12 pacienți cu NCCP care au raportat rapid consumatorii cu o plângere principală de durere toracică (75,0%) au avut amplitudini de contracție în esofagul mediu și distal, care au fost semnificativ mai mici comparativ cu controalele sănătoase [(23,45 mmHg (IÎ 95%: 14,06-32,85) vs 58,80 mmHg (IÎ 95%: 42,56-75,04), P Cuvinte cheie: Manometrie esofagiană, motilitate esofagiană ineficientă, durere toracică non-cardiacă, aport rapid de alimente, manevră Valsalva
INTRODUCERE
Durerea toracică non-cardiacă (NCCP) și motilitatea esofagiană ineficientă (IEM) sunt adesea asociate cu boala de reflux gastroesofagian (GERD). Deși dismotilitatea esofagiană este considerată o cauză neobișnuită a NCCP care nu este legată de GERD [1,2], în practica noastră nu este rară. În ultimii ani, am observat că unii pacienți cu o plângere primară de durere în piept sau disconfort aveau un obicei pe tot parcursul vieții de a lua alimente rapide. Manometria lor esofagiană a prezentat amplitudini scăzute de contracție esofagiană în timpul înghițiturilor umede. Acest lucru a inițiat investigația actuală a unei posibile relații între consumul rapid obișnuit de alimente, simptome și disfuncția motilității.
Într-un studiu recent, a fost investigată o posibilă asociere între comportamentul alimentar auto-raportat și factorii de risc metabolici (supraponderalitate, hipertensiune arterială, hiperglicemie, hipertriacilglicerolemie, niveluri scăzute de colesterol cu lipoproteine cu densitate mare (HDL), hiperuricemie și ficat gras) [3]. Concluzia a fost că alimentația rapidă crește factorii de risc metabolici, deși mecanismul nu a fost investigat. În studiul de față, am analizat caracteristicile clinice și manometrice ale pacienților cu IEM cu și fără obiceiul de a mânca rapid. Obiectivul nostru principal a fost să investigăm o posibilă corelație între consumul rapid de alimente și IEM. Ipoteza noastră a fost că alimentația rapidă este asociată cu contracții mai puțin induse de înghițire, contribuind la IEM prin dezutilizarea musculaturii esofagiene; prin urmare, am prezis că pacienții cu IEM și alimentație rapidă ar trebui să aibă o motilitate esofagiană mai ineficientă mai severă în comparație cu pacienții cu IEM fără obiceiul de a mânca rapid. De asemenea, raportăm un studiu de caz al unui pacient cu IEM ale cărui simptome au fost îmbunătățite cu 6 luni de exerciții de mestecat a gumei.
MATERIALE ȘI METODE
Subiecte
Datele au fost colectate de la pacienții din departamentul nostru cu diferite simptome, inclusiv dureri sau disconfort în piept, disfagie, arsuri la stomac, care au durat de la 1 la 30 de ani, care au suferit manometrie esofagiană. Unii pacienți au oferit voluntar informații despre obiceiurile lor alimentare rapide ca o cauză a simptomelor lor. Am colectat informații despre testele de manometrie ale tuturor pacienților ale căror obiceiuri alimentare au fost înregistrate la prima vizită și, în plus, am obținut informații despre obiceiurile alimentare prin interviu telefonic cu 9 pacienți suplimentari.
Două grupuri de voluntari au participat la studiu: Grupul V1 ca martori sănătoși în analiza manometrică; Grupul V2 a fost recrutat pentru a înregistra durata zilnică a meselor chineze sănătoase. Grupul V1 nu a prezentat simptome digestive sau sistemice, iar voluntarii au suferit aceleași proceduri manometrice ca și pacienții. Grupul V2 a fost trimis la cantine, restaurante de tip fast-food, restaurante chinezești și familii locale pentru a stabili durata consumului de masă.
Consimțământul informat scris a fost oferit de toți participanții. Acest studiu a fost aprobat de Comitetul de Etică al Spitalului Renmin al Universității Wuhan.
Protocol de studiu
S-au obținut simptomele actuale ale pacienților, istoricul medical și informații de bază, inclusiv vârsta, sexul, indicele de masă corporală (IMC) și s-a efectuat manometria esofagiană standard. În timpul testului de manometrie, pacienții au fost instruiți să efectueze manevra Valsalva. Voluntarii din grupa V1 au fost supuși aceleiași proceduri manometrice după obținerea informațiilor de bază. Fiecare dintre ei a efectuat manevra Valsalva. Grupa V2 a fost alocată locațiilor de luat masa menționate mai sus pentru a înregistra durata mesei.
Manometria esofagiană
După o întrerupere rapidă peste noapte și 48 de ore a oricărui medicament care ar putea interfera cu motilitatea esofagiană, s-a efectuat manometria staționară esofagiană convențională utilizând un ansamblu de cateter cu senzor cu manșon cu diametru de 3,5 mm, opt lumeni, (Mui Scientific, Mississauga, Ontario, Canada) cu opt găuri laterale dispuse în formă radială și situate la 2-7 cm distanță. Datele manometrice au fost înregistrate și analizate prin intermediul Polygram 98 și al aplicației de testare Polygram Net Esophageal Manometry Testing Application Software (Medtronic A/S, Tonsbakken, Skovlunde, Danemarca). Cateterul a fost introdus transnasal în stomac și s-a obținut presiune intragastrică (GP) în poziție culcat. Presiunea de repaus a sfincterului esofagian inferior (LES) a fost definită ca presiunea LES respiratorie medie comparativ cu GP. Pacienții sau voluntarii sănătoși au fost apoi instruiți să efectueze zece rânduniri umede (câte 10 ml apă fiecare, separate printr-un interval de 30 s) pentru a măsura și calcula amplitudinea contracției, durata și viteza în esofagul proximal, mediu și distal. La calcularea vitezei, nu am încorporat date care indică contracții simultane (adică viteza> 8 cm/s). S-a remarcat și existența undelor cu vârf dublu sau cu vârfuri multiple (≥ 3).
Criteriile manometrice pentru diagnosticul IEM au fost nu mai puțin de 30% din rândunelele umede cu una sau mai multe dintre următoarele caracteristici: (1) amplitudine de contracție 8 cm/s) cu amplitudine 0,05). Am constatat că lungimile mesei tuturor pacienților cu IEM cu obiceiuri alimentare normale au fost mai lungi decât cele ale pacienților cu auto-raportare care au consumat rapid.
Unii pacienți cu mâncare rapidă au raportat că, în timp ce mănâncă rapid, au petrecut mai puțin timp mestecând. De asemenea, au înghițit mai repede și mai des, deși nu l-au cuantificat.
Caracteristici clinice
Manifestarea clinică predominantă în grupul cu alimentație rapidă a fost durerea sau disconfortul toracic (9/12, 75,0%), urmat de senzația de obstrucție (5/12, 41,7%), arsurile la stomac (2/12, 16,7%), refluxul acid (1/12, 8,3%), disfagie (1/12, 8,3%), opresiune toracică (1/12, 8,3%), insuficiență alimentară (1/12, 8,3%), disconfort abdominal (1/12, 8,3% )), greață (1/12, 8,3%) și eructație (1/12, 8,3%). În grupul cu consum normal, senzația de obstrucție a fost cea mai frecventă (3/7, 42,9%), urmată de arsuri la stomac (2/7, 28,6%), reflux acid (2/7, 28,6%) și dureri sau disconfort toracic (1/7, 14,3%).
Caracteristici manometrice
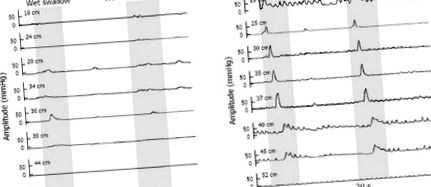
Urmări manometrice ale unui pacient cu motilitate esofagiană ineficientă care mănâncă rapid (A) și un control sănătos (B). Numerele (în cm) din stânga indică distanțele de la nas la fiecare gaură laterală a cateterului.
Intervalul scurt de înghițire a cauzat prevenirea peristaltismului
Conform protocolului nostru, rândunelele umede ar trebui separate printr-un interval de 30 s. Cu toate acestea, la unii pacienți și la controale sănătoase, intervalul dintre anumite rândunele a fost mai scurt de 10 s sau chiar aproape de zero. Am observat că, în perechi de rândunicile cu interval scurt, a apărut doar o peristaltism ca răspuns la prima sau la a doua rândunică, în timp ce răspunsul la celelalte rândunici a fost doar contracția în esofagul proximal, iar contracția din partea distală a fost prevenită, deoarece prezentat în Figura Figura 2 2 .
Urmările manometrice ale deglutiției la un interval (Tabelul 2), 2), iar urmăririle manometriei sunt ilustrate în Figura Figura 3. 3. Pacienții cu IEM au arătat o creștere mult mai mică a presiunii esofagiene datorită manevrei Valsalva comparativ cu martorii. Modificările medii ale presiunii LES la pacienții cu IEM nu au fost statistic diferite de cea a voluntarilor sănătoși.
masa 2
Efectele manevrei Valsalva asupra presiunii esofagiene, exprimate ca medie (IC 95%) la pacienții cu motilitate esofagiană ineficienți și martori
| Creșterea presiunii LES (mmHg) | Creșterea presiunii distale (mmHg) | Creșterea presiunii medii (mmHg) | Creșterea presiunii proximale (mmHg) | |
| Pacienți cu IEM (n = 12) | 11,56 (0,57-22,54) | 21,73 (15,46-27,99) | 21.18 (12.28-30.08) a | 19.07 (11.41-26.74) a |
| Control (n = 10) | 7,81 (-0,86-16,48) | 39,43 (15,37-63,49) | 43,44 (22,85-64,03) | 34,18 (23,41-44,95) |
Urmări manometrice ale unui pacient cu durere toracică care nu mănâncă rapid, diagnosticat cu motilitate esofagiană ineficientă înainte (A) și după (B) exercițiu de mestecat gumă de 6 luni. Numerele (în cm) din stânga indică distanțele de la nas la fiecare gaură laterală a cateterului.
DISCUŢIE
Alimentația obișnuită rapidă asociată cu înghițirea rapidă poate limita numărul de contracții induse de înghițire, deoarece doar primul sau ultimul bolus este asociat cu o contracție propulsivă. Am observat acest fenomen în acest studiu, care este în concordanță cu rapoartele anterioare [8-11]. Contracțiile pot deveni mai slabe cu timpul. O altă caracteristică a alimentației rapide este masticarea insuficientă. Durata redusă de mestecat împiedică optimizarea dimensiunii, moliciunii și lubrifierii bolusurilor alimentare gata de înghițire [12]. Activitatea nervului vag, care joacă un rol vital în reglarea salivației [13] și a peristaltismului esofagian [14] și este îmbunătățită prin masticare [13], poate fi, de asemenea, mai puțin activată prin mestecarea inadecvată. Pentru a furniza dovezi suplimentare pentru sau împotriva ipotezei conform căreia alimentația rapidă contribuie la IEM, este necesar un studiu prospectiv în care compoziția mesei este standardizată și se măsoară momentul efectiv al rândunelelor.
Raportul de caz sugerează că mestecarea gingiei poate întări musculatura esofagiană. Ar fi important să aflăm dacă acest lucru este adevărat independent de cauza IEM. La acest pacient, tratamentul PPI nu a ameliorat simptomele, iar mestecarea zilnică regulată a gumei a restabilit activitatea contractilă musculară. Guma de mestecat în mod regulat este un stimul care induce activarea vagală asociată masticării [15] și contracțiilor propulsive asociate înghițirii.
În esofagul distal și mediu, amplitudinile de contracție la pacienții cu IEM cu consum rapid au fost semnificativ reduse. Cu toate acestea, caracteristicile lor manometrice proximale nu au fost statistic diferite de martori. Acest lucru s-a datorat probabil musculaturii speciale a esofagului uman, a cărui treime superioară este compusă din mușchi striat, în timp ce treimea inferioară este alcătuită din mușchi netezi și între ambele tipuri există. Peristaltismul în porțiunea musculară striată este indus de activarea secvențială a neuronilor din nucleul ambiguu care este doar un mecanism central; în timp ce în porțiunea musculară netedă, mecanismele periferice intramurale și centrale cooperează pentru a controla peristaltismul [14]. Având în vedere prezentarea manometrică diferită a esofagului distal și proximal în IEM, este probabil ca o tulburare a controlului neuronal periferic al mușchiului neted esofagian să contribuie la dezvoltarea IEM la acești pacienți.
Până în prezent nu sa ajuns la un consens asupra unei relații cauzale între NCCP și IEM. Arsurile la stomac, disfagia și insuficiența, raportate de pacienții noștri, sunt posibili factori de risc pentru NCCP, în plus față de factori psihologici precum anxietatea și depresia [16] care adesea îi bântuie pe pacienți și le agravează simptomele. Prin urmare, NCCP în IEM este rezultatul multor interacțiuni complexe și dovezile sunt insuficiente pentru a afirma că NCCP este cauzat de IEM. NCCP este adesea asociat cu GERD, iar IEM este cea mai frecventă formă de dismotilitate în GERD și este corelată cu mai multe episoade de GERD și clearance-ul acid prelungit într-o manieră dependentă de postură [17]. Deși monitorizarea pH-ului la 24 de ore nu a fost efectuată, majoritatea pacienților noștri nu au suferit de GERD, iar presiunea LES a fost normală la pacienții noștri. Cu toate acestea, o contribuție a refluxului gastroesofagian la simptomele pacienților noștri cu IEM nu poate fi exclusă.
Obiceiul de a mânca rapid este un fenomen obișnuit în China și poate proveni din perioadele din China în care aprovizionarea cu alimente era limitată, iar masa colectivă era principala formă de masă, astfel încât pentru a se asigura că se poate asigura suficientă hrană, mulți oameni au dezvoltat obiceiul de a mâncarea care în cele din urmă a persistat ani de zile. În plus, anumite ocupații din China, precum chelnerii/chelnerițele din restaurante și asistenții de vânzări din magazine pot să nu aibă suficient timp liber pentru a mânca mese relaxate și, prin urmare, consumul rapid poate deveni un obicei. Acum investigăm obiceiurile alimentare în mod obișnuit în asociere cu IEM și recomandăm schimbări în stilul de viață și exercițiile fizice pentru a le atenua simptomele prin întărirea musculaturii esofagiene.
Manevra Valsalva crește presiunea intratoracică [18] și intraabdominală și duce la activarea mușchiului diafragmului [19]. Atât musculatura LES, cât și diafragma crurală pot contribui la creșterea presiunii LES ca răspuns la o presiune intraabdominală crescută, deși dovezile sugerează că nu este implicată nicio contracție activă a mușchiului neted [20,21]. Majoritatea pacienților noștri nu au prezentat LES scăzut, dar cei care au făcut-o ar putea beneficia de manevra Valsalva, deoarece crește presiunea joncțiunii esofagiene. Studiile anterioare la oameni și animale au arătat că respirația ajustată ar putea crește presiunea în jurul LES [22-25]. Efectul manevrei Valsalva asupra contracției musculare esofagiene este rar menționat. Pacienții noștri cu IEM au arătat o reducere dramatică a răspunsului esofagian proximal și mediu la Valsalva, sugerând un răspuns adaptativ slăbit al musculaturii esofagiene, cel puțin a mușchiului scheletic.
Pe scurt, cercetarea comportamentului alimentar este o parte importantă a examinării pacienților cu PCNC. Consumul rapid crește riscul metabolic și ar trebui să fie descurajat. Mâncarea rapidă poate duce la motilitate esofagiană ineficientă, dar sunt necesare mai multe studii pentru a dovedi o relație cauzală directă.
COMENTARII
fundal
Dismotilitatea esofagiană este considerată o cauză neobișnuită a durerii toracice non-cardiace (NCCP), dar în practica noastră nu este rară. Studiile anterioare au raportat corelația dintre comportamentele alimentare și dezvoltarea bolii, dar rolul alimentației rapide în motilitatea esofagiană ineficientă (IEM) și simptomele conexe nu a fost investigat.
Frontierele cercetării
Atât IEM cât și NCCP sunt adesea asociate cu boala de reflux gastroesofagian, dar mecanismele fiziopatologice care stau la baza IEM și NCCP sunt încă slab înțelese.
Inovații și descoperiri
Acest studiu ridică posibilitatea ca alimentarea rapidă să ducă la IEM și acordă importanță cercetării comportamentului alimentar ca parte a examinării pacienților cu NCCP.
Aplicații
Clinicienii pot lua în calcul alimentația rapidă ca o cauză potențială a IEM și testul funcției esofagiene. Au fost necesare studii suplimentare pentru a dovedi o relație cauzală directă între aportul rapid de alimente și IEM.
Terminologie
IEM: IEM este definit manometric ca contracții ale corpului esofagian cu ≥ 30% din rândunicile umede la o amplitudine Fass R, Dickman R. Durere toracică non-cardiacă: o actualizare. Neurogastroenterol Motil. 2006; 18: 408–417. [PubMed] [Google Scholar]
- Efectul produselor din pastă de pește „Hanpen” consumat la șobolani Sprague - Dawley - Kadokura - 2020 - Produse alimentare
- Efectul terapiei de activare comportamentală legată de alimente asupra consumului de alimente și a impactului asupra mediului
- Circuite divergente care stau la baza recompensei alimentare și a efectelor de aport ale grelinei dopaminergice VTA-accumbens
- Efectul exercițiului de rulare asupra aportului alimentar și a greutății corporale la șobolanii slabi și obezi - ScienceDirect
- Efectul diametrului toracic și al aportului alimentar asupra Fibroscan; Rezultate - Vizualizare text complet