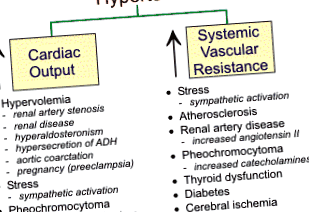
Cauzele hipertensiunii
Sunt două tipuri de bază de hipertensiune: hipertensiunea primară (esențială) și hipertensiunea secundară. Marea majoritate a pacienților (90-95%) au hipertensiune arterială esențială, care este o formă fără cauză identificabilă. Această formă de hipertensiune este tratată în mod obișnuit cu medicamente în plus față de modificările stilului de viață (de exemplu, exerciții fizice, nutriție adecvată, reducerea greutății, reducerea stresului).
Un număr mai mic de pacienți (5-10%) au hipertensiune arterială secundară care este cauzată de o afecțiune de bază identificabilă, cum ar fi boala arterelor renale, boala tiroidiană, hiperaldosteronismul primar, sarcina etc.
Unele cauze ale hipertensiunii secundare sunt enumerate mai jos:
Stenoza arterei renale (boala renovasculară)
Boala arterelor renale poate provoca îngustarea lumenului vasului (stenoză). Diametrul lumenului redus crește căderea de presiune pe lungimea arterei bolnave, ceea ce reduce presiunea la arteriola aferentă din rinichi. Presiunea arteriolară redusă și perfuzia renală redusă stimulează eliberarea reninei de către rinichi. Aceasta crește angiotensina II circulantă (AII) și aldosteronul. Acești hormoni cresc volumul de sânge prin îmbunătățirea reabsorbției renale a sodiului și a apei. Creșterea AII determină vasoconstricție sistemică și îmbunătățește activitatea simpatică. Creșterea cronică a AII promovează hipertrofia cardiacă și vasculară. Efectul net al acestor mecanisme renale este o creștere a volumului de sânge care mărește debitul cardiac prin mecanismul Frank-Starling. Prin urmare, hipertensiunea cauzată de stenoza arterei renale rezultă atât din creșterea rezistenței vasculare sistemice, cât și din creșterea debitului cardiac.
Boală renală cronică
Orice număr de procese patologice (de exemplu, nefropatia diabetică, glomerulonefrita) pot deteriora nefronii din rinichi. Când se întâmplă acest lucru, rinichiul nu poate excreta cantități normale de sodiu, ceea ce duce la retenția de sodiu și apă, creșterea volumului de sânge și creșterea debitului cardiac prin mecanismul Frank-Starling. Boala renală poate duce, de asemenea, la eliberarea crescută de renină care duce la o formă de hipertensiune dependentă de renină. Creșterea presiunii arteriale secundare bolii renale poate fi privită ca o încercare a rinichilor de a crește perfuzia renală și de a restabili filtrarea glomerulară.
Hiperaldosteronism primar
Creșterea secreției de aldosteron rezultă în general din adenom suprarenal sau hiperplazie suprarenală. Creșterea aldosteronului circulant determină retenția renală de sodiu și apă, astfel încât volumul de sânge și presiunea arterială cresc. Nivelurile de renină plasmatică sunt în general scăzute pe măsură ce organismul încearcă să suprime sistemul renină-angiotensină; există, de asemenea, hipokaliemie asociată cu nivelurile ridicate de aldosteron.
Stres
Stresul emoțional duce la activarea sistemului nervos simpatic, ceea ce determină eliberarea crescută de noradrenalină din nervii simpatici din inimă și vasele de sânge, ducând la creșterea debitului cardiac și la creșterea rezistenței vasculare sistemice. Mai mult, medulla suprarenală secretă mai multe catecolamine (epinefrină și norepinefrină). Activarea sistemului nervos simpatic crește angiotensina II circulantă, aldosteronul și vasopresina, care pot crește rezistența vasculară sistemică. Creșterea prelungită a angiotensinei II și a catecolaminelor poate duce la hipertrofie cardiacă și vasculară, ambele putând contribui la o creștere susținută a tensiunii arteriale.
Apnee de somn
Apneea de somn este o tulburare în care oamenii încetează să respire în mod repetat pentru perioade scurte de timp (10-30 de secunde) în timpul somnului. Această afecțiune este adesea asociată cu obezitatea, deși poate avea alte cauze, cum ar fi obstrucția căilor respiratorii sau tulburări ale sistemului nervos central. Acești indivizi au o incidență mai mare a hipertensiunii. Mecanismul hipertensiunii poate fi legat de activarea simpatică și modificările hormonale asociate cu perioade repetate de hipoxie și hipercapnee induse de apnee și de stresul asociat cu pierderea somnului.
Hiper- sau hipotiroidism
Hormonul tiroidian excesiv induce vasoconstricție sistemică, o creștere a volumului sanguin și o activitate cardiacă crescută, toate acestea putând duce la hipertensiune. Este mai puțin clar de ce unii pacienți cu hipotiroidism dezvoltă hipertensiune, dar poate fi legat de scăderea metabolismului țesutului, reducând eliberarea de metaboliți vasodilatatori, producând astfel vasoconstricție și rezistență vasculară sistemică crescută.
Feocromocitom
Tumorile secretoare de catecolamină în medula suprarenală pot duce la niveluri foarte ridicate de catecolamine circulante (atât epinefrină, cât și norepinefrină). Acest lucru duce la vasoconstricție mediată alfa-adrenoceptor și stimulare cardiacă mediată de beta-adrenoceptor, ambele contribuind la creșteri semnificative ale presiunii arteriale. În ciuda creșterii presiunii arteriale, tahicardia apare din cauza efectelor directe ale catecolaminelor asupra inimii și vasculaturii. Stimularea excesivă a beta-adrenoceptorilor în inimă duce adesea la aritmii. Feocromocitomul este diagnosticat prin măsurarea concentrațiilor plasmatice sau urinare de catecolamină și a metaboliților acestora (acidul vanililmandelic și metanefrina).
Preeclampsie
Aceasta este o afecțiune care se dezvoltă uneori în timpul celui de-al treilea trimestru de sarcină care provoacă hipertensiune arterială din cauza volumului crescut de sânge și a tahicardiei. Primul crește debitul cardiac prin mecanismul Frank-Starling.
Coarctația aortică
Coarctarea sau îngustarea aortei (de obicei doar distală de artera subclaviană stângă), este un defect congenital care obstrucționează scurgerea aortică ducând la presiuni ridicate proximale coarctației (adică presiuni arteriale crescute în cap și brațe). Cu toate acestea, presiunile distale nu sunt neapărat reduse, așa cum ar fi de așteptat din hemodinamica asociată cu o stenoză. Motivul pentru aceasta este că fluxul sanguin sistemic redus și, în special, fluxul sanguin renal redus, duce la o creștere a eliberării de renină și la o activare a sistemului renină-angiotensină-aldosteron. La rândul său, acest lucru crește volumul de sânge și presiunea arterială. Deși arcada aortică și baroreceptorii sinusului carotidian sunt expuși la presiuni mai mari decât cele normale, reflexul baroreceptorului este tocit din cauza modificărilor structurale ale pereților vaselor în care sunt localizați baroreceptorii. De asemenea, baroreceptorii devin desensibilizați la creșterea cronică a presiunii și devin „resetați” la presiune mai mare.
Revizuit 17.06.08
DECLARAȚIE DE RESPONSABILITATE: Aceste materiale au doar scop educativ și nu reprezintă o sursă de sfaturi medicale pentru luarea deciziilor.
- Medicamente pentru combaterea sau stimularea vărsăturilor (monogastrice) - Farmacologie - Manualul veterinar Merck
- Dentist în Lincoln conectează sănătatea bucală și sistemică - Olberding Dental Blog
- Beneficiile pentru sănătate ale semințelor de papaya pentru digestie, prevenirea hipertensiunii 1MD
- Tăiați medicamentele pentru hipertensiune cu dietă săracă în săruri
- Alergia experimentală alimentară duce la inflamația țesutului adipos, modificări metabolice sistemice și