Leziunile prin presiune sunt zone localizate de necroză tisulară care se dezvoltă de obicei atunci când țesutul moale este comprimat între o proeminență osoasă și o suprafață externă pentru o perioadă lungă de timp. Leziunile de presiune din stadiul 1 se caracterizează prin înroșirea superficială a pielii (sau nuanțe roșii, albastre sau violete în pielea întunecată pigmentată) care atunci când este apăsată nu devine albăeritem neblancabil). Dacă cauza leziunii nu este ameliorată, acestea vor progresa și vor forma ulcere adecvate. Leziunile de presiune din stadiul 1 diferă de hiperemia reactivă (flux crescut de sânge într-o zonă după o perioadă de ischemie), deoarece hiperemia reactivă se va rezolva de obicei în 3/4 din timpul ischemiei și va deveni albă atunci când se aplică presiunea.
Simptomele leziunilor sub presiune din stadiul 1
În plus față de eritemul neblancat menționat anterior, leziunile de presiune din stadiul 1 pot diferi, de asemenea temperatura (mai cald sau mai rece), consistență (mai fermă sau mai moale) sau poate fi mai tandru decât țesutul adiacent.
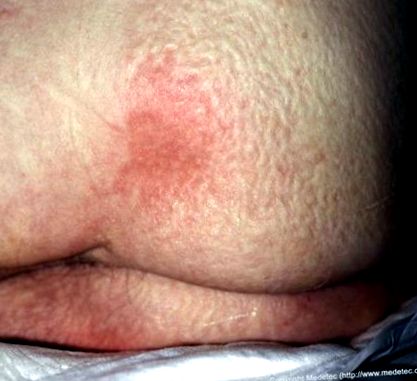
Figura 1: Dezvoltarea prejudiciului de presiune în etapa 1
Etiologie
Se consideră că leziunile cauzate de presiune sunt cauzate de trei forțe tisulare diferite:
Presiune prelungită
În majoritatea cazurilor, această presiune este cauzată de forța osului asupra unei suprafețe, ca atunci când un pacient rămâne în poziție așezat sau în decubit dorsal pentru o perioadă îndelungată. Atunci când această presiune depășește presiunea capilară a țesutului, aceasta privește țesuturile din jur de oxigen și poate duce la necroză tisulară dacă nu este tratată.
Foarfeca
Această forță este de obicei rezultatul pielii unui pacient care rămâne într-un singur loc, în timp ce fascia profundă și mușchiul scheletic alunecă în jos, ceea ce poate ciupi vasele de sânge și, la rândul său, duce la ischemie și necroză tisulară.
Frecare
Fricțiunea este forța opusă forței tăietoare. Acest lucru poate provoca traume microscopice și macroscopice ale țesuturilor, mai ales atunci când pacientul este deplasat pe suprafața de sprijin.
În plus, umiditatea cauzată de incontinență, transpirație sau exudat poate crește coeficientul de frecare dintre piele și suprafață, făcându-l mai susceptibil la deteriorarea prin frecare. Umiditatea crescută poate, de asemenea, să slăbească legăturile dintre celulele epiteliale, rezultând macerarea pielii, ceea ce face, de asemenea, pielea mai susceptibilă la presiune, forfecare și deteriorare prin frecare.
Factori de risc
- Imobilitate sau mobilitate limitată
- Leziuni ale măduvei spinării
- Boli care afectează fluxul sanguin, cum ar fi diabetul sau ateroscleroza
- Piele fragilă
- Incontinență urinară sau fecală
- Nutriție slabă sau deshidratare
- Scăderea conștientizării mentale
- Obezitatea
- Neuropatie
- Febră
- Anemie
- Infecţie
- Ischemie
- Hipoxemie
- Boala neurologică
Complicații
Infecţie este cea mai frecventă complicație majoră a ulcerelor/leziunilor de presiune. Dacă ulcerul progresează suficient de departe, poate duce la osteomielita (infecția osului subiacent) sau tractului sinusal, care pot fi fie superficiale, fie conectate la structuri mai profunde.
Tratamentul leziunilor sub presiune din stadiul 1
Factorii cheie care trebuie luați în considerare în tratarea unei leziuni de presiune în stadiul 1 sunt identificarea cauzei plăgii și stabilirea modului cel mai bun de prevenire a agravării acesteia, inclusiv o evaluare a starea nutrițională a pacientului. Prezența unei leziuni de presiune în stadiul 1 ar trebui să fie un semnal pentru a lua măsuri preventive.
Următoarele măsuri de precauție pot ajuta la minimizarea riscului de apariție a ulcerelor de presiune la pacienții cu risc și la minimizarea complicațiilor la pacienții care prezintă deja simptome:
- • Pacientul trebuie repoziționat ținând cont de nivelul de activitate, mobilitate și capacitatea individului de a repoziționa independent. Întoarcerea în 2 ore este standardul în multe facilități, dar unii pacienți pot necesita repoziționare mai mult sau mai puțin frecventă, în funcție de lista anterioară.
- Păstrați pielea curată și uscată.
- Evitați masarea proeminențelor osoase.
- Asigurați un aport adecvat de proteine și calorii.
- Mențineți nivelurile actuale de activitate, mobilitate și raza de mișcare.
- Utilizați dispozitive de poziționare pentru a preveni proeminențele osoase de presiune prelungită.
- Păstrați capul patului cât mai jos posibil pentru a reduce riscul de forfecare.
- Păstrați foile uscate și fără riduri.
Referințe
Merck Sharp & Dohme Corp. Ulcere de presiune. Manualul Merck. http://www.merckmanuals.com/professional/dermatologic_disorders/pressure. Actualizat în iulie 2017. Accesat pe 21 iunie 2018.
Panoul național consultativ pentru vătămarea prin presiune Prevenirea și tratamentul ulcerelor de presiune/leziunilor: Ghid de practică clinică. Orientarea internațională 2019.
- Rețetă Tres Leches Croissant Pain Pudding Pudding Rețetă
- Transformați carnea dură în carne de vită italiană jeleu, cu sos verde rustic; gătit sub presiune de șold
- Zeci de mii de protestatari inundă străzile din Belarus punând presiune pe Lukashenko Euronews
- Sub presiunea de a slăbi pentru ziua nunții mele
- Înțelegerea rezervorului dvs. de stocare a presiunii Nebraska Extension Community Environment Nebraska
