Ce este infecțiile fungice?
Infecțiile fungice ale pielii sunt, de asemenea, cunoscute sub numele de „micoze”. Sunt frecvente și, în general, ușoare. Cu toate acestea, la persoanele foarte bolnave sau altfel imunosupresate, ciupercile pot provoca uneori boli grave.
Caracteristicile ciupercilor
Ciupercile sunt paraziți sau saprofite, adică trăiesc din materie organică vie sau moartă.
Micologii identifică și clasifică ciupercile în funcție de aspectul lor prin microscopie și cultură și după metoda de reproducere, care poate fi sexuală sau asexuată.
Ciupercile în creștere au filamente ramificate numite hife, care alcătuiesc miceliul (precum ramurile fac parte dintr-un copac). Unele ciuperci sunt compartimentate de pereți încrucișați (numiți septuri).
Arthrospores sunt alcătuite din fragmente de hife, care se rup în septuri. Sporii asexuali (conidii) se formează pe conidiofori. Faza de reproducere sexuală a multor ciuperci este necunoscută; acestea sunt „ciuperci imperfecte” și le includ pe cele care infectează oamenii.
Drojdiile formează un subtip de ciuperci caracterizat prin grupuri de celule rotunde sau ovale. Aceștia înmuguresc celule similare de pe suprafața lor pentru a se împărți și se propagă. În unele circumstanțe formează un lanț de celule numit pseudomiceliu.
Infecții fungice superficiale
Acestea afectează straturile exterioare ale pielii, unghiile și părul. Principalele grupe de ciuperci care cauzează infecții fungice superficiale sunt:
- Dermatofiți (tinea)
- Drojdii adică candida, malassezia, piedra
- Matrite.
Infecții fungice subcutanate
Acestea implică straturile mai adânci ale pielii (dermul, țesutul subcutanat și chiar osul). Organismele cauzatoare trăiesc în mod normal în sol, trăind pe vegetație putrezită. Acestea pot fi înțepate în piele ca urmare a unei leziuni, dar de obicei rămân localizate la locul implantării. Infecțiile mai profunde ale pielii includ:
- Micetom
- Cromoblastomicoză
Infecții fungice sistemice
Micozele sistemice pot rezulta din respirația sporilor ciupercilor, care trăiesc în mod normal în sol sau în vegetația putrezită sau ca boală oportunistă la indivizii imuniți.
Infecție fungică inhalată
Deși mai puțin frecvente, unele pot infecta persoane sănătoase. Rezultatul este cel mai adesea o infecție ușoară și o rezistență de lungă durată la atacuri ulterioare, dar ocazional aceste infecții sunt mai grave și cronice (în special în sistemul imunitar suprimat). Organismele care cauzează infecții fungice sistemice includ:
- Histoplasmoza
- Coccidioidomicoză (America de Nord și de Sud).
Infecție oportunistă
Alte micoze sistemice infectează numai pe cei care sunt deja bolnavi sau imunosupresați, adică sunt „oportunisti”. Poate apărea o infecție repetată. Riscurile pentru micoze sistemice includ:
- Boală gravă și debilitate
- Cancer sau leucemie
- Diabetul zaharat
- Transplant
- Doze masive de antibiotice
- Nutriție parenterală
- Dependența de droguri
- Infecție cu virusul imunodeficienței umane (HIV)
Infecțiile fungice oportuniste includ:
- Aspergiloză (găsită peste tot)
- Mucormicoza
- Criptococoză (unde există excremente de porumbei)
- Trichosporon beigelii
- Pseudallescheria boydii.
Caracteristicile ciupercilor
Ciupercile sunt paraziți sau saprofite, adică trăiesc din materie organică vie sau moartă.
Micologii identifică și clasifică ciupercile în funcție de aspectul lor prin microscopie și cultură și după metoda de reproducere, care poate fi sexuală sau asexuată.
Ciupercile în creștere au filamente ramificate numite hife, care alcătuiesc miceliul (precum ramurile fac parte dintr-un copac). Unele ciuperci sunt compartimentate de pereți încrucișați (numiți septuri).
Arthrospores sunt alcătuite din fragmente de hife, care se rup în septuri. Sporii asexuali (conidii) se formează pe conidiofori. Faza de reproducere sexuală a multor ciuperci este necunoscută; acestea sunt „ciuperci imperfecte” și le includ pe cele care infectează oamenii.
Drojdiile formează un subtip de ciuperci caracterizat prin grupuri de celule rotunde sau ovale. Aceștia înmuguresc celule similare de pe suprafața lor pentru a se împărți și se propagă. În unele circumstanțe formează un lanț de celule numit pseudomiceliu.
Pentru a stabili sau a confirma diagnosticul unei infecții fungice, pielea, părul și țesutul unghiilor sunt colectate pentru microscopie și cultură (micologie).
Radiațiile ultraviolete cu lungime de undă lungă (lampa din lemn) pot ajuta la identificarea unor infecții fungice ale părului (tinea capitis) deoarece părul infectat fluorescă verde.
Colectarea specimenelor
Probele pentru microscopie fungică și cultură pot fi:
- Zgârieturi de cântar, cel mai bine luate de pe marginea anterioară a erupției cutanate după ce pielea a fost curățată cu alcool.
- Pielea dezbrăcată cu bandă adezivă, care este apoi lipită pe o lamă de sticlă.
- Păr care a fost scos din rădăcini.
- Perii dintr-o zonă de scalp scalat.
- Tăierea unghiilor sau pielea răzuită de sub unghie.
- Biopsie cutanată.
- Tampon umed de pe o suprafață mucoasă (în interiorul gurii sau vaginului) într-un mediu de transport special.
- Un tampon trebuie luat din pustule în caz de infecție bacteriană secundară.
Sunt transportate într-un recipient steril sau într-un plic de hârtie neagră.
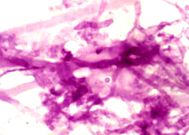 PAS pata de aspergillus văzut într-o biopsie a pielii | Hidroxid de potasiu (KOH) pregătire de microsporum canis | Pregătirea KOH de candida arătând pseudohife |
Microscopie directă
Materialul este examinat prin microscopie prin una sau mai multe dintre aceste metode:
- Preparat de hidroxid de potasiu (KOH), colorat cu cerneală albastră sau neagră
- Suport umed nepătat
- Frotiu uscat pătat
- Histopatologia biopsiei cu pete speciale, de exemplu, acid periodic-Schiff (PAS).
Microscopia poate identifica un dermatofit prin prezența:
- Hife fungice (filamente ramificate) care alcătuiesc un miceliu
- Artrospori (spori rupți)
- Arthroconidia (spori externi specializați)
- Spori în interiorul părului (endothrix) sau în afara părului (ectothrix).
Elementele fungice sunt uneori dificil de găsit, mai ales dacă țesutul este foarte inflamat, astfel încât un rezultat negativ nu exclude infecția fungică.
O infecție cu drojdie poate fi identificată prin prezența:
- Celulele de drojdie, care se pot diviza prin înmugurire
- Pseudohiphee (filamente ramificate similare cu cele ale unui dermatofit) care formează un pseudomiceliu.
Cultură
Cultura identifică organismul responsabil pentru infecție:
- Pentru a afla sursa infecției de ex. un anumit animal
- Pentru a selecta cel mai potrivit tratament.
Cultivarea ciupercii în cultură poate dura câteva săptămâni, incubată la 25-30 ° C. Specimenul este inoculat într-un mediu, cum ar fi agarul dextroză al lui Sabouraud conținând cicloheximidă și cloramfenicol. Cicloheximida este lăsată în afara dacă o matriță necesită identificare.
O cultură negativă poate apărea deoarece:
- Condiția nu se datorează infecției fungice.
- Specimenul nu a fost colectat corespunzător.
- Tratamentul antifungic a fost utilizat înainte de colectarea specimenului.
- A existat o întârziere până când specimenul a ajuns la laborator.
- Procedurile de laborator au fost incorecte.
- Organismul crește foarte încet.
Cultura de drojdii și mucegaiuri se poate datora mai degrabă colonizării inofensive decât infecției. Infecția poate fi secundară unei afecțiuni cutanate subiacente, cum ar fi psoriazisul.
Analize de sange
Testele de sânge nu sunt utile pentru diagnosticul infecțiilor fungice superficiale. Dar în infecția subcutanată și sistemică, mai multe teste pot fi utile.
- Cultură
- Anticorpi (histoplasmoză, coccidioidomicoză)
- Antigen (criptococoză, aspergil, candidoză, histoplasmoză)
- Măsuri generale
- Reducerea reinfectării
- Medicamente antifungice topice
- Medicamente antifungice orale
Numele comerciale ale medicamentelor vândute în Noua Zeelandă sunt date între paranteze.
Măsuri generale
- Corectați factorii predispozanți acolo unde este posibil.
- Păstrați pielea afectată curată și uscată. Se spală zilnic. Aveți grijă să vă uscați între degetele de la picioare și în pliurile pielii; folosiți un uscător de păr, dacă este necesar. Folosiți-vă propriul prosop.
- Curățați cu atenție dușul sau baia folosind înălbitor.
- Șosete de spălat la cald, prosoape, covorașe de baie la o temperatură de cel puțin 60C.
- Spălați în mod regulat podelele unde mergeți cu piciorul gol.
- Antiseptice
- Pastile cu clorură de Dequalinium pentru candidoză orală (Dequacaine®, Dequadin®)
- Di-iodohidroxichinolină pentru candidoză vulvovaginală (comprimate vaginale Floraquin®).
Pentru a reduce reinfectarea
Sporii fungici pot supraviețui perioade lungi. Pentru a reduce șansa de reinfectare:
- Delirium Simptome, semne, cauze și tratament
- Ghid de endocardită Cauze, simptome și opțiuni de tratament
- Simptome, semne, cauze și tratament al infecției cu HIV
- Simptomele, cauzele, diagnosticarea, tratamentul călcâiului
- Infarct - simptome, cauze, tratament - Southern Cross NZ
