Abstract
fundal
Malnutriția și diabetul sunt factori de risc pentru tuberculoza activă (TB), posibili factori de risc pentru infecția latentă cu TB (LTBI) și pot interacționa pentru a-și modifica efectul asupra acestor rezultate. Studiile efectuate până în prezent nu au investigat această interacțiune.
Metode
Am înrolat 919 pacienți cu TBC activi nou diagnosticați și 1113 contacte la domiciliu la centrele de sănătate primară din Puducherry și Tamil Nadu, India, din 2014 până în 2018. În analize transversale, am folosit ecuații de estimare generalizate pentru a măsura interacțiunea aditivă și multiplicativă a indicelui de masă corporală ( IMC) și diabetul pe două rezultate, TBC activă și LTBI.
Rezultate
În rândul adulților supraponderali sau obezi, prevalența TBC activă a fost de 12 ori mai mare la diabetici comparativ cu participanții non-diabetici, de 2,5 ori mai mare la adulții cu greutate normală și nu a fost diferită în rândul adulților subponderaliP pentru interacțiune
fundal
Boala tuberculozei active (TBC) este o cauză majoră de morbiditate și principala cauză infecțioasă de mortalitate la nivel global [1]. Realizarea Organizației Mondiale a Sănătății (OMS) Sfârșitul obiectivului Strategiei TB privind incidența TB
Metode
Populația de studiu
Am efectuat analize transversale ale pacienților cu TBC activi diagnosticați recent și ai contactelor lor din gospodărie în sudul Indiei ca parte a Cercetării observaționale prospective regionale pentru tuberculoză (RePORT) -India Consortium [12]. Înscrierea a început în Pondicherry în mai 2014 și în două districte din Tamil Nadu, Cuddalore și Vilupuram, în august 2014 și respectiv în noiembrie 2015.
Pacienții cu TBC pozitiv cu bacili sputici cu frecare rapidă au fost recrutați la Centrele de Microscopie Districtuală și la Centrele de Sănătate Primare ale Programului Național Revizuit de Control al TBC. Pacienții eligibili pentru TBC pentru acest site RePORT-India aveau vârsta ≥ 6 ani; capabil să ofere spută pentru o cultură de confirmare; înscris în terapia observată direct, curs scurt la clinica locală; și dispus să fie testat pentru HIV. Pacienții cu tuberculoză cu ≥3 doze de terapie anti-tuberculoză la înrolare, antecedente de boală sau tratament cu tuberculoză sau un contact cu tuberculoză rezistent la mai multe medicamente au fost excluși.
Contactele cu gospodăriile erau eligibile pentru înscriere dacă locuiseră cu pacientul cu TBC cel puțin în ultimele 3 luni, aveau ≥ 6 ani, nu aveau un diagnostic anterior de TBC, nu aveau contact cunoscut cu un pacient cu TBC rezistent la mai multe medicamente și erau dispuși să să fie testat pentru LTBI.
Etică, consimțământ și permisiuni
Toți participanții înscriși în studiu au fost dispuși și au putut furniza consimțământul scris sau consimțământul în scris, împreună cu consimțământul părinților/tutorelui dacă 2), greutatea normală (18,5-22,9 kg/m 2) și supraponderali sau obezi (≥23,0 kg/m 2) [21]. Un pacient a fost considerat a avea diabet confirmat dacă a raportat un diagnostic clinic anterior al diabetului zaharat. TB activă a fost definită ca fiind o cultură pozitivă pentru spută MTB fie prin cultură solidă sau lichidă. Contactul gospodăriei LTBI a fost definit ca indurație TST ≥5 mm [22].
Am exclus participanții înscriși ca contacte de gospodărie care au testat cultura pozitivă pentru MTB după un ecran de simptome pozitiv, participanții s-au înscris ca cazuri care nu au fost culturale pozitive MTB, participanți
Rezultate
Din cei 2032 de participanți incluși în analize, 919 au fost pacienți cu TBC activă și 1113 au fost persoane de contact din gospodărie fără boală activă de TBC. În comparație cu persoanele de contact din gospodărie, pacienții cu TBC erau mai des bărbați (79% față de 35%), mai în vârstă (vârsta medie 45 față de 37 ani) și mai frecvent implicați în consumul periculos de alcool (46% față de 6%) (Tabelul 1). Majoritatea (61%) dintre pacienții cu TBC au fost subponderali, comparativ cu doar 16% din persoanele de contact din gospodărie.
În general, 365 (18%) participanți au raportat un diagnostic anterior al diabetului zaharat, iar diabetul a fost mai frecvent în rândul pacienților activi cu TBC decât persoanele de contact din gospodărie (32% față de 6%). Dintre cei 344 de participanți diabetici care au primit, de asemenea, teste RBG, 72% au avut un RBG ≥200 mg/dL, în timp ce 66/1155 (6%) dintre cei care nu au fost diagnosticați cu diabet zaharat au avut RBG ≥200 mg/dL. Majoritatea (79%) dintre participanții cu diabet cunoscut au raportat utilizarea medicamentelor orale pentru a-și controla diabetul în ultima lună și 35% au fost supraponderali sau obezi. Dintre cei cu RBG ≥200 mg/dL, dar fără diagnostic anterior de diabet, 32% au fost supraponderali sau obezi. Proporția participanților cu diabet subponderal, greutate normală și supraponderală sau obeză a fost de 11% (82/746), 25% (157/653) și, respectiv, 20% (126/633).
Dintre pacienții cu TBC, 49% au avut un RBG ≥140 mg/dL, iar NNS a variat între 1,2 și 2,9 (Tabelul 2). Dintre cei care au raportat un diagnostic anterior de diabet, 36% au fost diagnosticați în anul anterior diagnosticului de tuberculoză, 91% au crescut RBG și NNS nu au variat în funcție de categoria IMC.
Prevalența ajustată a TBC activă a fost de 2,13 ori mai mare în rândul adulților cu diabet în comparație cu cei fără diabet (interval de încredere de 95% [IC] 1,95, 2,33) (Tabelul 3). A fi subponderal a fost asociat cu o prevalență mai mare a TB (raport de prevalență ajustat [aPR] 1,59; 95% CI 1,45, 1,75) în timp ce supraponderalitatea sau obezitatea a fost asociată cu o prevalență mai mică a TB (aPR 0,40; 95% CI 0,32, 0,49). Comparând persoanele cu diabet zaharat cu cele fără diabet, prevalența TBC activă a fost de 1,04 ori mai mare în rândul participanților subponderali, de 2,45 ori mai mare în rândul participanților la greutate normală și de 12 ori mai mare în rândul participanților supraponderali sau obezi (P pentru interacțiune Tabelul 3 Prevalența infecției latente a tuberculozei și a bolii tuberculozei active la diabetici comparativ cu adulții non-diabetici a
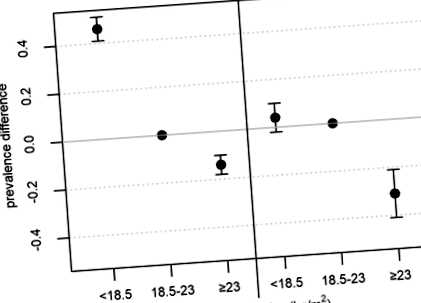
Pe scara aditivă, diabetul a fost asociat cu aproximativ 17 pacienți TB suplimentari la 100 de participanți subponderali, 56 de pacienți la 100 de participanți cu greutate normală și 50 de pacienți la 100 de participanți supraponderali sau obezi (P pentru interacțiune Fig. 1
Diferența ajustată a prevalenței tuberculozei active între categoriile indicelui de masă corporală, în funcție de starea diabetului. Legendă: punctele reprezintă diferența de prevalență ajustată, iar barele verticale reprezintă intervale de încredere de 95%. Ajustat în funcție de vârstă și sex și contabilizarea grupării la nivel de familie cu o matrice de corelație schimbabilă
Prevalența LTBI nu a fost diferită între contactele gospodăriei cu diabet (aPR 1,20; 95% CI 0,99, 1,45) sau în analizele de sensibilitate (Tabelul 2). Diabetul a fost asociat cu LTBI în rândul participanților subponderali (aPR 1,97; 95% CI 1,32, 2,93; aPD 0,49; 95% CI 0,27, 0,70) (Fișier suplimentar 1: Tabelul S1 și S2). Interacțiunea cu IMC nu a fost semnificativă pe scara relativă sau aditivă (P pentru ambele interacțiuni> 0,1).
Discuţie
Prezentăm dovezi ale interacțiunii atât aditive, cât și multiplicative între IMC și diabet în TBC activă în momentul diagnosticului în această cohortă din sudul Indiei. Descoperirile noastre oferă sprijin pentru orientările naționale actuale din India care recomandă screeningul bidirecțional al tuturor pacienților cu diabet zaharat pentru TBC activă și a tuturor pacienților cu TBC pentru diabet, indiferent de IMC. Dintre pacienții cu tuberculoză activă, NNS pentru a produce un caz de hiperglicemie a fost scăzut pentru toate categoriile de IMC. Cel mai mare risc relativ de TBC activă din cauza diabetului a fost în rândul adulților supraponderali și obezi, în timp ce cea mai mare povară a bolii TBC activă datorată diabetului a fost în rândul adulților cu greutate normală. IMC scăzut a fost, de asemenea, asociat cu TBC activă. LTBI nu a fost asociat doar cu diagnosticul anterior de diabet și nu am găsit dovezi ale interacțiunii IMC-diabet.
Prevalența diabetului în rândul pacienților cu TBC din populația studiată a fost similară cu estimările raportate anterior în India [27, 28]. Aproape toți pacienții cu TBC cu un diagnostic anterior de diabet zaharat au crescut RBG, sugerând o oportunitate importantă de a oferi consiliere pentru diabet, trimiterea la îngrijirea diabetului și monitorizarea glucozei. Dintre cei care nu au raportat un diagnostic de diabet, 29% aveau încă RBG crescut. TBC incident este asociat cu hiperglicemie care se poate rezolva pe parcursul tratamentului TB independent de intervențiile diabetului, dar poate fi, de asemenea, un marker de prognostic al rezultatelor slabe pe termen scurt și al riscului crescut de diabet pe termen lung [6, 29,30,31, 32].
Constatările noastre susțin în mod constant asocierea inversă a IMC cu riscul activ de TBC și riscul crescut de TBC din diabet [5, 7]. Observația noastră asupra interacțiunii extrem de semnificative IMC-diabet-IMC-diabet asupra TBC activă se adaugă la literatura de specialitate prin identificarea pentru cine și în ce măsură diabetul și IMC sunt asociate cu TBC activă recent diagnosticată în acest cadru limitat de resurse. Interacțiunea multiplicativă este mai puțin eterogenă decât interacțiunea aditivă, care este mai strâns legată de dimensiunea sarcinii bolii în populația studiată [33, 34]. Scara aditivă, care estimează diferența în diferențe, este mai puțin raportată, dar este adecvată pentru estimarea impactului asupra sănătății publice și identificarea grupurilor cu risc ridicat pentru a informa alocarea resurselor [26, 33]. Maximizăm relevanța programatică prin identificarea sarcinii ridicate a TBC asociată diabetului atât în rândul pacienților cu greutate normală, cât și a celor supraponderali sau obezi și a proporției ridicate de pacienți cu TBC cu hiperglicemie la toate nivelurile de IMC. Screeningul bidirecțional ar putea duce la diagnosticarea mai timpurie a ambelor afecțiuni și la îmbunătățirea managementului bolii, dar sunt necesare cercetări suplimentare pentru a optimiza îngrijirea integrată și a identifica cele mai rentabile metode de screening.
Studiile anterioare sugerează că diabetul poate crește modest riscul de LTBI, dar dovezile sunt mixte [18, 19, 35]. O meta-analiză recentă a constatat că șansele de LTBI au fost mai mari la pacienții diabetici, deși dimensiunea efectului a fost mică (1,18, 95% CI 1,06, 1,30) [18]. Cu toate acestea, LTBI nu a fost asociat cu diabetul zaharat într-un studiu prospectiv de cohortă sau analize transversale recente ale unei alte cohorte indiene [18, 20]. În mod similar, atât în modelele neajustate, cât și în cele ajustate, nu am găsit nicio asociere semnificativă statistic sau clinic a LTBI cu diagnosticul anterior de diabet sau în analize de sensibilitate cu RBG crescut. Aceste descoperiri se adaugă dovezilor că diabetul nu este un factor de risc semnificativ pentru LTBI în India și, în schimb, sugerează că diabetul crește riscul activării TBC.
Studiile mecaniciste oferă plauzibilitate biologică pentru un risc crescut atât de achiziție MTB, cât și de progresie la boala TBC în contextul diabetului și al malnutriției. Modelele murine demonstrează răspunsuri imune înnăscute și adaptative defecte în prezența diabetului [35, 36]. La șoarecii diabetici cu dificultăți în MTB aerosolizat, amorsarea răspunsului imun adaptiv este întârziată, rezultând un răspuns imun local afectat în plămâni și, probabil, o sensibilitate crescută la boala TB [36]. Studiile la om au descoperit modificări ale celulelor T cu memorie centrală, celulelor T cu memorie efectoare și celulelor T reglatoare la pacienții cu TB cu diabet [37]. În mod similar, malnutriția afectează o serie de răspunsuri imune de la fagocitoza macrofagelor și activarea la răspunsul celulelor T și la producția de IFNγ care are ca rezultat un risc crescut de TB [38]. O revizuire sistematică a studiilor de cohortă a identificat o relație log-liniară inversă între IMC și TBC activă [7], dar sunt necesare studii suplimentare despre mecanismele biologice implicate în interacțiunea dintre IMC și diabet.
Studiul nostru are mai multe puncte forte în plus față de estimarea interacțiunii atât pe scara multiplicativă, cât și pe cea aditivă. Prezentăm rapoarte de prevalență, care sunt mai intuitive, mai conservatoare și mai consistente decât ratele de șanse, care nu se apropie de un raport de risc atunci când rezultatul este comun [24, 39]. De asemenea, am avut o constatare amănunțită a TBC activă folosind cultura sputei atât pentru persoanele de contact cât și pentru pacienții cu TBC. Contactele gospodăriei cu simptome pozitive de TST și TBC au fost testate pentru TBC activă la înscriere și toate contactele gospodăriei au fost urmărite timp de 1 an, o perioadă cu risc ridicat, pentru a identifica TBC activă incidentă.
Descoperirile noastre nu pot fi generalizate dincolo de populațiile indiene din Asia, care au o probabilitate mai mare de a dezvolta diabet la fiecare nivel de IMC [41]. Am observat o proporție ridicată de diabet printre cei cu IMC normal sau chiar scăzut, în conformitate cu „fenotip cu grăsime subțire”Observat în India, unde indienii au mai multe grăsimi corporale și obezitate centrală pentru fiecare categorie de IMC comparativ cu caucazienii și negrii africani [41].
Concluzii
Analizele noastre de interacțiune multiplicativă și aditivă între diabet și IMC pe TBC activă evidențiază prevalența ridicată a diabetului în rândul pacienților TBC activi la toate nivelurile IMC din această cohortă din sudul Indiei. Malnutriția măsurată prin IMC a fost, de asemenea, asociată cu o sarcină mai mare a TBC, în primul rând în rândul celor fără diabet. IMC și diabetul nu au fost factori de risc majori pentru LTBI. Sunt necesare cercetări suplimentare pentru a înțelege mai bine mecanismele biologice implicate, pentru a optimiza momentul testării diabetului și a îngrijirii clinice pentru pacienții cu TBC diabetici sau hiperglicemici, pentru a evalua rentabilitatea screeningului bidirecțional și pentru a estima impactul diabetului și obezității asupra sănătății publice asupra TB activă în alte regiuni.
Disponibilitatea datelor și a materialelor
Seturile de date analizate sunt disponibile de la autorul corespunzător, la cerere rezonabilă.
- Este circumferința taliei un instrument util de screening pentru diabetul zaharat la un multi-etnic supraponderal
- Cum să etichetele nutriționale chinezești pe Century Avenue
- Este legat de restaurantul dvs. să posteze meniul de informații nutriționale Trinfo
- Cum 7 persoane cu diabet își schimbă A1c în timp ce mănâncă 7 moduri diferite; Diabet zilnic
- Valori nutriționale ale alimentelor italiene Viața noastră de zi cu zi