Scris de Dr. Jenny Grew
Australia și Noua Zeelandă au cea mai mare incidență a melanomului din lume. Prin urmare, leziunile cutanate pigmentate atipice sunt o prezentare clinică obișnuită. Acest articol își propune să evidențieze unele dintre recomandările importante din două publicații recente, liniile directoare ale Consiliului Cancerului pentru diagnosticul și gestionarea melanomului (wiki.cancer.org.au) * și Clasificarea OMS a tumorilor cutanate (2018).
* Prima actualizare din 2008, acum în format electronic „wiki” pentru ușurarea actualizărilor, pe măsură ce noi dovezi devin disponibile în această eră a progreselor rapide.
Melanom este o malignitate a melanocitelor, celulele producătoare de pigment ale pielii și ale mucoasei. Majoritatea melanoamelor cutanate sunt cauzate de mutații și evenimente moleculare ca urmare a iradierii ultraviolete.
Melanomul continuă să fie o problemă semnificativă de sănătate publică în Australia, responsabilă de morbiditate și mortalitate semnificative.
Există 13.000 de cazuri noi de melanom și peste 1.750 de decese în fiecare an. Este cauza frecventă a cancerului și a deceselor provocate de cancer la adulții tineri și al treilea cel mai frecvent cancer la adulții vârstnici.
CLASIFICAREA MELANOMULUI
Subtipurile de melanom diferă în funcție de faptul dacă apar pe pielea expusă la soare intermitent sau cronic sau în locurile protejate de soare.
Melanom care apare în pielea expusă la soare
Grad scăzut de daune solare cumulative (CSD)
• Melanom cu răspândire superficială
• Subset de melanom nodular
Grad ridicat de daune solare cumulative
• Lentigo malign
• Subset de melanom nodular
Melanom desmoplastic
Melanom desmoplastic - aspect clinic.
Melanom desmoplastic - histologie. Rețineți celulele fusului
extinzându-se în jurul foliculilor de păr din derm.
Limfocitele care se infiltrează în tumori sunt proeminente.
Melanoamele care apar la site-uri protejate de soare sau fără asociații etiologice cunoscute cu expunere la radiații UV includ tipuri acrale, mucoase și uveale și cele care apar în naevi congenitale și naevi albastre.
REALIZAREA DIAGNOSTICULUI - CE TIP DE BIOPSIE?
Multe leziuni diferite ale pielii pigmentate pot fi întâlnite în practica generală și specializată în dermatologie.
De exemplu:
- Creșterea pigmentării melaninei, dar fără proliferare melanocitară - alterarea post-inflamatorie a pigmentului, efelis (pistrui), macula melanotică labială;
- Proliferări epiteliale pigmentate - cheratoză seboreică, lentigo solar;
- Proliferări melanocitice - lentigo simplu, naiv și melanom.
În prezentarea clinică a unei leziuni atipice pigmentate, a biopsie este de obicei necesară pentru a face distincția între melanom și mimică benignă, inclusiv naevi displazici (a se vedea mai jos pentru informații despre naevi displazici).
Biopsii excizionale complete
Excizia eliptică și închiderea primară: excizia completă cu o margine de 2 mm este metoda ideală pentru leziunile cutanate pigmentate suspecte.
De ce este excizia eliptică completă cea mai bună metodă de excizie pentru aceste leziuni?
- Leziunile melanocitice sunt eterogene. Schimbările de diagnostic ale melanomului pot fi ratate prin eșantionare parțială, în special biopsie cu pumn.
- Evaluarea mărimii, simetriei și circumscripției, necesară pentru evaluarea leziunilor melanocitice, este dificilă sau imposibilă într-un eșantion parțial - mai ales în absența informațiilor clinice cu privire la dimensiunea leziunii și intenția eșantionului (vezi pagina 3 pentru informații clinice).
- Grosimea Breslow, care ghidează managementul și prognosticul, este determinată cu exactitate numai la examinarea întregii leziuni intacte.
Excizia de ras profund: cunoscut și sub numele de „farfurie”.
- Are ca scop eliminarea completă a leziunii la periferii și în profunzime.
- Poate fi justificat în leziunile cu suspiciune scăzută la nivelul trunchiului și al extremităților proximale, dacă palparea nu sugerează o extensie dermică mai profundă.
- Mai des asociate cu margini pozitive decât excizia eliptică.
Circumstanțe în care alte tipuri de biopsie pot fi adecvate
Leziuni largi pe față: bărbierit sau biopsie incizională (de exemplu, melanom lentigo maligna - vezi informațiile de mai jos).
Leziuni mari la alte locuri, site-uri sensibile funcțional (cum ar fi talpa piciorului): ia în considerare pumnul sau biopsia incizională pentru a confirma diagnosticul înainte de tratamentul definitiv.
MARGINI DE EXCIZIE: CARE SUNT RECOMANDĂRILE?
Marginile de excizie radială, măsurate de la marginea melanomului, după cum urmează:
| melanom pT1 4,0 mm | 2 cm |
Adâncime: până la, fără a include fascia profundă, cu excepția cazului în care este implicată sau a fost atinsă în timpul exciziei de diagnostic.
Dacă subcutisul este deosebit de profund, accizați până la adâncime egală cu marja de excizie laterală recomandată.
Ce informații clinice ar trebui să i se ofere patologului care evaluează o leziune pigmentată suspectă?
- Tipul specimenului, lateralitatea, orientarea
- Pentru eșantioane de reexcizie: laboratorul anterior, numărul de acces la laborator și descoperirile din biopsia anterioară
- Diagnosticul clinic sau diagnosticul diferențial
- Istoricul leziunii curente: durata, durata/tempo-ul modificării, mărimea, ulcerația
- Orice zone suspecte din punct de vedere clinic sau dermatoscopic?
- Istoricul și momentul traumatismului lezional, biopsie, iritație, tratament cu agent topic, laser, radioterapie
- Istoria trecută a melanomului?
- Dovezi ale bolii metastatice actuale sau anterioare?
- Alte antecedente relevante: antecedente familiale de melanom sau sindrom de naev displazic, sarcină actuală sau recentă
Melanom malign lententigo (LMM)
LMM este asociat cu un grad ridicat de deteriorare cumulativă a soarelui, caracterizat histologic de o componentă lentiginoasă in situ numită lentigo maligna, numită uneori și LMM in situ.
Lentigo malign - aspect clinic.
Aceste leziuni apar în mod obișnuit pe față ca un plasture mare/placă cu zone pătate de diferite culori. Aceste zone polimorfe reprezintă un amestec și coliziune de leziuni melanocitice și ne-melanocitice pigmentate, regresia contribuind la aspectul pestriț general. Histologic, zonele melanocitice sunt adesea variabile, cuprinzând o proliferare melanocitară lentiginoasă atipică care trece în zone de melanom in situ sau chiar melanom invaziv. Leziunile nonmelanocitice suprapuse pot include cheratoza seboreică, lentigo solar, cheratoza solară pigmentată și carcinom intraepidermic.
Prin urmare, biopsia parțială a melanomului malign lentigo este predispusă la sub-diagnostic. În schimb, trebuie efectuate mai multe biopsii de bărbierit pentru a testa fiecare zonă/culoare diferită, dacă excizia completă nu este fezabilă.
Biopsiile de bărbierit sunt preferate în locul pumnilor, deoarece lățimea, mai degrabă decât adâncimea, sunt mai utile în diagnostic și sunt mai acceptabile pentru vindecare și cosmeză.
DISPLASTIC NAEVI
Clinic:
- Atipic
- Componentă maculară (plană) în cel puțin o zonă și care prezintă cel puțin trei dintre următoarele caracteristici:
- Graniță prost definită
- Dimensiune minim 5mm
- Variatia culorii
- Periferie neuniformă
- Eritem
Histologie:
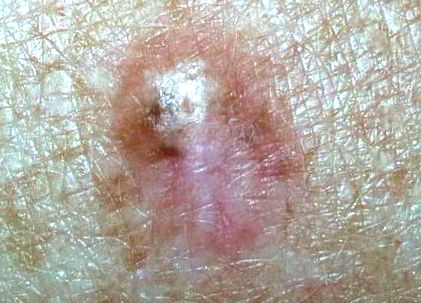
Naevus displazic- aspect clinic. Leziunea este mai mare
cu diametrul de peste 5 mm.
Naevus displazic - histologie. Rețineți arhitecturalul
caracteristici incluzând rete alungită cu fibroplazie lamelară.
Există, de asemenea, joncțiuni situate la întâmplare, de dimensiuni variabile
cuiburi de melanocite care prezintă cel puțin moderate
atipii citologice.
Caracteristicile clinice, histologice și genomice indică faptul că naevi displazici sunt intermediari între naevi obișnuiți dobândiți și melanom in situ.
Clasificarea OMS din 2018 a tumorilor cutanate
a eliminat entitatea „naevului ușor displazic” și în schimb recomandă utilizarea numai a două grade de displazie: displazie LOW-GRADE și HIGH-GRADE.
| Clasificarea OMS (2018) | Fosta clasă |
| Nu un naevus displazic | Displazie ușoară |
| Displazia de grad scăzut | Displazie moderată |
| Displazia de grad înalt | Displazie severă |
Semnificația naevilor displazici
1. Mima morfologică a melanomului
2. Potențial precursor al melanomului
3. Biomarker pentru risc crescut de melanom
Pentru a re-acciza sau nu?
Naev-urile displazice sunt mult mai frecvente decât melanomul și riscul de progresie a oricărei leziuni date este scăzut. Cu toate acestea, pentru naevi displazici de grad înalt cu margini histologice pozitive, se recomandă reexcizia cu un clearance clinic de 2-5 mm. Dacă marginile sunt clare, dar îngust (
- Clasificarea standard a nevilor displazici - Consilier clinic
- Lipoame pediatrice (leziuni ale pielii)
- Formula enterală pe bază de peptide îmbunătățește toleranța și rezultatele clinice în chirurgia abdominală
- Fundația Națională a Rinichilor, Academia de Nutriție și Dietetică lansează practica clinică KDOQI
- Scăderea infiltrării grase în jurul leziunilor hepatice focale la pacienții cu steatoză hepatică