De la Fundația Clinicii Ochsner, New Orleans, LA
De la Fundația Clinicii Ochsner, New Orleans, LA
De la Fundația Clinicii Ochsner, New Orleans, LA
De la Fundația Clinicii Ochsner, New Orleans, LA
De la Fundația Clinicii Ochsner, New Orleans, LA
De la Fundația Clinicii Ochsner, New Orleans, LA
De la Fundația Clinicii Ochsner, New Orleans, LA
De la Fundația Clinicii Ochsner, New Orleans, LA
Abstract
Autorii prezintă cazul unui pacient obez cu insuficiență cardiacă avansată care demonstrează paradoxul dintre obezitate și prognosticul insuficienței cardiace. În plus, autorii discută justificarea corecției datelor de stres cardiopulmonar (utilizate ca predictori ai supraviețuirii și listare pentru transplantul cardiac) pentru greutatea slabă (spre deosebire de greutatea corporală totală), o considerație care poate fi deosebit de importantă la pacienții obezi cu un procent ridicat de grăsime corporală.
Obezitatea este un factor de risc bine cunoscut pentru dezvoltarea insuficienței cardiace (IC). 1, 2 Incidența și prevalența obezității și a IC sunt atât de mari încât găsirea acestor 2 afecțiuni la același pacient nu este neobișnuită. Într-adevăr, s-a demonstrat la mai multe cohorte de pacienți cu IC că 15% până la 35% sunt obezi și 30% până la 60% sunt supraponderali. 3 Obezitatea în general este asociată cu creșterea mortalității și a complicațiilor, dar în mod paradoxal grupul nostru și alții au demonstrat o corelație pozitivă între obezitate și prognosticul IC. 3-11 În plus, testarea exercițiilor cardiopulmonare (CPX) a devenit standardul acceptat pentru prognosticarea IC, cu un consum maxim de oxigen (vârf VO2)> 14 mL/kg/min utilizat pentru a prezice prognosticul slab și necesitatea transplantului de inimă (HT). 12-15 Cu toate acestea, acest parametru este corectat în general pentru greutatea totală (spre deosebire de greutatea slabă), în ciuda faptului că grăsimea nu este activă aerob. 13, 15-17 Prezentăm un caz pentru a ilustra concepte importante cu privire la paradoxul obezității.
Prezentarea cazului
Un bărbat în vârstă de 59 de ani a fost prezentat clinicii noastre avansate de IC pentru evaluare (tabel). A avut dispnee semnificativă la efort, ortopnee, dispnee nocturnă paroxistică și agravare progresivă a edemului la nivelul extremităților inferioare cu statutul New York Heart Association clasa II-III, în ciuda tratamentului medical maxim cu medicamente standard pentru IC, inclusiv diuretice, digitală, angiotensină - enzimă de conversie inhibitori, β-blocanți și spironolactonă. Înălțimea lui era de 70 de centimetri; greutate, 217 lb; indicele de masă corporală (IMC), 31,1 kg/m 2; talie, 40 inci; iar procentul de grăsime corporală, 33%. (Procentul de grăsime corporală este determinat de tehnica de pliere a pielii utilizând media a 3 pliuri ale pielii: coapsa, pieptul și abdomenul la bărbați, cum ar fi pacientul nostru; coapsa, tricepsul și suprailiul la femei.) Pulsul de odihnă a fost de 60 de bătăi pe minut ( bpm) și tensiunea arterială 112/68 mm Hg. La CPX maxim, el a atins un ritm cardiac maxim de 130 bpm și tensiunea arterială de 190/90 mm Hg. VO2 de vârf a fost scăzut la 13,4 ml/kg/min, pulsul de vârf O2 (vârful VO2/frecvența cardiacă de vârf) a fost de 11,8 ml pe ritm, iar pulsul de vârf VO2 și O2 corectat pentru masa corporală slabă (spre deosebire de greutatea totală) a fost de 19,7 ml/kg/min și, respectiv, 15,6 ml pe bataie.
| Vârsta, y | 59 |
| Indicele de masă corporală, kg/m 2 | 31.1 |
| Fracția de ejecție a ventriculului stâng,% | 25 |
| Clasa New York Heart Association | II-III |
| Viteza cardiacă maximă, bătăi pe minut | 130 |
| Presiunea sistolică de vârf, mm Hg | 190 |
| Vârful VO2, mL/kg/min | 13.4 |
| Vârf de VO2 slab, ml/kg/min | 19.7 |
| Pulsul O2 de vârf, mL pe ritm | 11.8 |
| Peak O2 slab pulsat, mL pe ritm | 15.6 |
| Abrevieri: VO2 de vârf, consum de vârf de O2; vârf VO2 slab, vârf VO2 ajustat la masa corporală slabă; impuls de vârf O2, vârf VO2/frecvență cardiacă de vârf; vârf de impuls O2 slab, vârf VO2 ajustat la masa corporală slabă/ritm cardiac de vârf. | |
Discuţie
Test de exerciții cardiopulmonare. CPX este considerat standardul de aur pentru evaluarea capacității funcționale și, mai important, pentru stabilirea prognosticului pacienților cu IC. 13-15 Pacienții sunt încurajați să facă mișcare până când simptomele de disconfort sau dispnee în piept sunt intolerabile. Se efectuează analiza on-line a respirației gazelor și datele metabolice, inclusiv ventilația mică, VO2, iar producția de dioxid de carbon sunt colectate la fiecare 15 secunde. Se calculează VO2 maxim, pragul anaerob și impulsul de vârf O2. Vârful VO2 este determinat ca cea mai mare absorbție de oxigen observată în timpul testului; VO2 lean este VO2 corectat pentru masa corporală slabă. 17
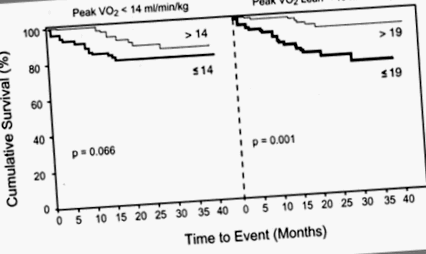
Curbele de supraviețuire Kaplan - Meier folosind atât consumul maxim de oxigen (vârf VO2) de 14 mL/kg/min cât și vârful VO2 ajustat la masa corporală slabă (vârf VO2 slab) de 19 ml/kg/min ca limite care arată o valoare prognostică mai mare la VO2 de vârf ajustat în funcție de grăsime prin testarea rangului logaritmic. Din Osman și colab, 16 cu permisiunea.
Curbele de supraviețuire Kaplan - Meier utilizând atât impulsul O2 de vârf de 10 ml/ritm, cât și impulsul de vârf al impulsului O2 de 14 ml/ritm ca limite pentru prezicerea supraviețuirii fără evenimente. De la Lavie și colab, 17 cu permisiunea.
Obezitatea și prognoza IC. Obezitatea este o problemă care atinge proporții epidemice în societatea occidentalizată, cu aproape 70% dintre adulți clasificați ca supraponderali sau obezi, comparativ cu mai puțin de 25% în urmă cu doar 40 de ani. 10, 18 Pe baza studiilor populației numeroase din baza de date Framingham 1 și baza de date Renfrew-Paisley, sa constatat că IMC crescut 2 este un factor de risc independent pentru dezvoltarea IC. Prin urmare, deși pacienții obezi cu IC pot fi de așteptat să aibă rezultate mai slabe decât pacienții nonobezi cu IC, publicațiile recente au sugerat că obezitatea poate fi de fapt asociată cu rezultate mai bune; de aici, termenul paradoxul obezității. 3-11 Această teorie a fost, de asemenea, denumită „epidemiologia inversă” a IC, în care nivelurile crescânde de obezitate, colesterol și tensiune arterială au fost asociate cu rezultate mai bune în IC. 11, 19
Curbele de supraviețuire ajustate la risc pentru cele 4 categorii de indici de masă corporală la 5 ani într-un studiu pe 1203 de persoane cu insuficiență cardiacă moderată până la severă. Supraviețuirea a fost semnificativ mai bună pentru categoriile supraponderale și obeze. De la Horwich și colab, 4 cu permisiunea.
Kaplan - eveniment major Meier - curbe de supraviețuire gratuite (lipsită de moarte cardiovasculară sau transplant urgent) la pacienții din chintile (Q) 1 și 5 pentru procentul de grăsime corporală (panoul superior) și indicele de masă corporală (panoul inferior). De la Lavie și colab, 8 cu permisiunea.
Mai recent, 2 studii mari au examinat acest paradox. Curtis și colab.9 au examinat asocierea IMC și a rezultatelor la 7767 pacienți stabili ambulatori cu IC. Pacienții supraponderali și obezi au avut rate mai bune de mortalitate pentru toate cauzele (P 35 kg/m 2. Un alt studiu amplu realizat de Gustafsson și colab. 3 a evaluat influența IMC asupra mortalității prin IC la 4700 de pacienți spitalizați cu boli acute; studiul a fost, de asemenea, primul care a demonstrat o interacțiune între funcția sistolică a ventriculului stâng (VS) și IMC pe prognosticul IC. La pacienții cu IC nesistolică, ratele de supraviețuire au fost mai bune la pacienții supraponderali și obezi, comparativ cu pacienții cu greutate mică, în timp ce la pacienții cu disfuncție sistolică a VS, rata de supraviețuire a urmat o curbă în formă de U În general, acest studiu susține, de asemenea, conceptul unui rezultat mai bun la pacienții obezi cu IC.
Concluzii
Cazul nostru ilustrează aspecte legate de paradoxul obezității, care sunt considerente importante în evaluarea pacienților obezi cu IC, inclusiv utilizarea CPX la acești pacienți. Sunt necesare studii suplimentare cu privire la mecanismele paradoxului obezității, precum și studii pentru a evalua impactul reducerii greutății intenționate asupra prognosticului pacienților obezi cu IC.
- Sincopă vasovagală, mecanisme simpatice și prognostic forma lucrurilor viitoare Inima europeană
- Obezitatea viscerală se caracterizează prin afectarea vasodilatației independente a oxidului nitric European Heart
- Paradoxul obezității la pacienții cu terapie intensivă chirurgicală cu peritonită - ScienceDirect
- Paradoxul obezității - Times of India
- Nu există obezitate Paradox Excesul de greutate dăunează sănătății pe termen lung; Lupta împotriva îmbătrânirii!